Rhumatologie - Os - Orthopédie - Traumatologie
Publié le 18 fév 2010Lecture 11 min
La faillite du dépistage de la dysplasie luxante de hanche ?
J.-L. JOUVE, S. JACOPIN, Hôpital Timone Enfants, Marseille

Pourquoi un commentaire sur le dépistage de la dysplasie luxante de hanche (DLH) ? Tout n’a-t-il pas déjà été dit et écrit ? Un seul fait justifie cette mise au point dans une revue de pédiatrie : les orthopédistes pédiatres français constatent depuis quelques années une hausse sensible (non encore chiffrée) des diagnostics tardifs de DLH.
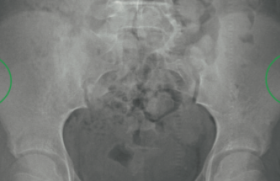
Une tendance à la hausse des diagnostics tardifs de DHL de façon inattendue s’observe depuis quelques années, alors que le dépistage était très nettement amélioré entre 1983 et 2002 : en 1983, 33 % des diagnostics étaient faits avant 1 mois contre 70 % en 2002, en 1983 encore, 22 % de découverte de luxation à la radiographie du 4e mois contre 9 % en 2002. La SOFOP (Société française d’orthopédie pédiatrique) met en place actuellement une étude prospective afin de quantifier cette recrudescence. Les résultats en seront connus en 2011. Ces diagnostics tardifs, parfois après l’acquisition de la marche, ne sont pas acceptables. La DLH est une maladie dont le retard de prise en charge complique sérieusement la prise en charge et alourdit le pronostic. L’évolution naturelle d’une luxation ou dysplasie non traitée est une coxarthrose grave, cause d’un handicap fonctionnel sévère. L’évolution naturelle d’une luxation ou dysplasie non traitée est une coxarthrose grave. Enjeux du dépistage Au-delà de la gravité d’une luxation congénitale de hanche diagnostiquée à l’âge de 18 mois, le dépistage de la DLH est un enjeu de santé publique en termes de coût pour la société : en effet, le dépistage concerne tous les nouveau- nés et tous les nourrissons. On insiste sur la différence entre les nouveau-nés et les nourrissons : le dépistage concerne également les enfants qui ne sont pas nés en France et le dépistage doit être répété pendant les deux premières années de vie. Afin de proposer une réflexion cohérente sur le dépistage de la DLH, il faut rappeler quels sont les moyens de diagnostic, avec leur efficacité, leur coût et leur disponibilité. L’épidémiologie doit permettre idéalement de pouvoir cibler une population à risque qui justifierait à ce titre d’un renforcement des mesures de dépistage. Ce dernier point est capital et l’on verra que des critères classiques sont remis en cause par la littérature moderne. Enfin, le dépistage ne doit pas conduire, par une mauvaise spécificité, à un diagnostic par excès : le traitement orthopédique systématique de la DLH possède sa propre iatrogénie (nécroses avasculaires de têtes fémorales). Le dépistage ne doit pas conduire à un diagnostic par excès. Il est admis que l’étiopathogénie de la DLH associe des facteurs mécaniques et des prédispositions génétiques. Ces dernières sont authentifiées par l’existence de fortes prévalences parmi certains groupes ethniques, certaines familles ou dans des lieux géographiques précis. Pourtant, malgré des avancées importantes, la génétique ne permet pas encore de proposer de test permettant d’identifier une prédisposition évidente à la DLH. Les facteurs mécaniques sont des forces anormalement exercées sur le fémur pendant la grossesse : cette pression élevée tend à luxer la tête fémorale en arrière du cotyle. Ainsi la présentation par le siège, la macrosomie, un oligoamnios, la primiparité sont des facteurs favorisant la DLH. L’hyperlaxité constitutionnelle entraînera une moindre résistance aux forces luxantes. Le langeage en quille (adduction) après l’accouchement peut aussi causer une DLH. Épidémiologie de la DLH et les facteurs de risque L’incidence de la DLH est estimée à environ 10 pour 1 000 naissances, soit environ 8 000 cas par an en France métropolitaine (801 000 naissances en 2008). L’estimation précise est difficile à cause de la variabilité des critères retenus pour le diagnostic de DLH et aussi en raison de la variabilité des moyens mis en oeuvre pour diagnostiquer la DLH. Les chiffres varient ainsi aux États-Unis de 1 pour 1 000 à 3,4 pour 100 ! Tout d’abord, l’absence de facteurs de risque ne protège pas de la DLH : l’équipe de Rennes écrit « 60 % des hanches traitées par traction ne présentaient aucun facteur de risque » ! Ceci ne remet pas en cause la justesse des facteurs de risque, mais doit renforcer l’idée du dépistage chez TOUS les enfants. Les facteurs de risque restent toutefois importants à connaître : – primiparité (60 % des DLH vs 40 % population) ; – antécédent familial d’origine européenne ; – position en siège pendant la grossesse (5 fois plus de DLH) ; – césarienne ; – sexe féminin (5 fois plus de filles que de garçons) ; – macrosomie (5 fois plus de DLH pour un enfant de 4,5 kg versus 2,5kg). Les anomalies posturales (torticolis, genou recurvatum) sont également favorisantes. Le rôle de l’oligoamnios, ainsi que de la gémellité, est discuté. L’absence de facteurs de risque ne protège pas de la DLH. Examen clinique L’examen clinique du nouveauné et du nourrisson doit systématiquement évaluer la mobilité des deux hanches. C’est un examen relativement difficile qui demande un bon conditionnement de l’enfant et une bonne expérience du médecin. La répétition de l’examen au cours des différentes visites augmente sa sensibilité. • L’inspection du bébé permet d’apprécier la position spontanée et la motricité des deux hanches, la longueur des deux membres (un membre plus court fait suspecter une hanche luxée), la symétrie (ou non) des plis fessiers. • L’analyse des secteurs d’abduction et d’adduction des deux hanches alternativement : toute limitation d’abduction ou attitude spontanée en adduction est suspecte. Cet examen simple nous paraît fondamental car le plus facilement reproductible par un personnel non entraîné. Le ressaut est le signe clinique classique de la DLH ; plusieurs méthodes permettent de le rechercher. Elles associent des manoeuvres d’abduction/ adduction et rotation interne/externe (manoeuvres d’Ortolani et de Barlow). Le ressaut peut être perçu dans deux « directions », dans les deux cas il s’agit du passage (anormal) de la tête fémorale sur le bord supéroexterne du cotyle. Toute limitation d’abduction ou attitude spontanée en adduction est suspecte. Le ressaut peut être ressenti lors de la réduction de la hanche lors du mouvement d’abduction : c’est une hanche luxée réductible. À l’inverse, un ressaut ressenti lors de la luxation de la tête fémorale par l’examinateur au cours du mouvement d’adduction : c’est une hanche instable, spontanément réduite mais luxable. Lorsque le bord supéro-externe de l’acétabulum est émoussé (dysplasie sévère), le ressaut peut ne pas être ressenti : on recherchera un mouvement de piston, sensation difficile à apprécier pour un praticien non expérimenté. Diagnostic radiographique et échographique de la DLH La radiographie du bassin (figure 1) est un examen simple, rapide, disponible et peu coûteux (27 euros). Figure 1. Radiographie de bassin de face chez un enfant avant ossification des épiphyses fémorales ; estimation de la localisation probable des têtes fémorales. L’échographie de dépistage de la DLH est un examen difficile, chronophage, auquel tous les radiologues ne sont pas rompus, assez peu coûteux (37 euros). La radiographie est réalisée au 4e mois de vie dans les cas suivants : – lorsque l’examen clinique est anormal ; – en cas de facteurs de risque présents ; – pendant la surveillance d’un traitement. L’échographie permet de visualiser, contrairement à la radiographie, les structures non ossifiées de la hanche dès la naissance (et même avant) (figure 2). Elle analyse l’encorbellement osseux et cartilagineux de l’acétabulum, le labrum, la couverture de la tête. L’analyse selon Graf est la méthode de référence : les hanches sont classées en 4 stades : du stade 1 (hanche normale) au stade 4 (hanche luxée). Actuellement, malgré les progrès de la technologie ultra-sonographique, le dépistage échographique anténatal n’est pas validé : la position du foetus dans l’utérus ne permet pas de bonnes conditions d’examen. Le dépistage échographique anténatal n’est pas validé. Au bout du compte, le dépistage Le dépistage efficace de la DLH permet de traiter plus rapidement ces enfants et d’obtenir à moindre coût, et de manière moins agressive, de meilleurs résultats. De plus, un traitement de DLH peut coûter extrêmement cher, ce d’autant plus qu’il est débuté tardivement : la méthode de traction au lit nécessite plusieurs semaines d’hospitalisation à 1 000 euros par journée, entraînant habituellement l’arrêt prolongé de l’activité professionnelle d’un des deux parents pendant une longue période (traction suivie de deux plâtres pelvipédieux de 45 jours). Figure 2. Echographie coronale de hanche permettant d’analyser la concavité acétabulaire (angle alpha) et le degré de couverture de la tête fémorale (angle bêta). Le dépistage de la DLH est une obligation médico-légale dans de nombreux pays, mais son organisation varie beaucoup entre eux, preuve qu’elle n’est pas simple… En Bulgarie, le dépistage repose sur l’association d’un pédiatre et d’un orthopédiste infantile. En Suède, le dépistage est sous la dépendance des orthopédistes infantiles, en Autriche R. Graf préconise une échographie systématique à la naissance… Quel est le bon dépistage ? C’est celui qui assure zéro erreur ou retard de diagnostic (objectif utopiste avec un coût financier important) ou celui qui assure le moins de retard de diagnostic avec un bénéfice financier positif (c’est-à-dire que le dépistage et donc la prise en charge précoce coûte moins cher à la société que l’absence de dépistage et donc la prise en charge tardive) ? La 2e option suppose de « sacrifier » quelques DLH, mais permet éventuellement de réaffecter des fonds publics vers des objectifs de santé plus rentables ! Comment choisir la moins mauvaise solution ? Puisque l’échographie de hanche semble être le meilleur examen (le plus sensible, et possible dès la naissance), pourquoi ne pas proposer à tous les enfants une échographie à 4 ou 6 semaines de vie ? Il y a deux raisons à cela : premièrement, le coût relativement important (800 000 x 37 euros = 29,6 millions d’euros), deuxièmement parce que lesradiologues formés à cette pratique ne sont pas assez nombreux. On peut difficilement faire baisser le coût de l’examen, par contre on pourrait augmenter le nombre de radiologues formés, voire former les pédiatres à cet examen. En fait, le principal écueil de l’échographie reste qu’il s’agit d’un examen très opérateurdépendant, difficile à interpréter rétrospectivement par un des acteurs du dépistage. Enfin, considérée comme obsolète, la radiographie du bassin de face reste un examen qui, en cas d’ambiguïté, peut lever des doutes dès le troisième mois. Pourquoi cette recrudescence ? Les raisons d’une recrudescence des DLH vues tardivement sont bien évidemment multiples. La principale est une relative démobilisation des trois intervenants concernés, à savoir le pédiatre, l’orthopédiste et l’imageur. L’échec relatif à ce niveau dans les différents pays européens témoigne de cet effet de mode. En fait, nous disposons de trois moyens de diagnostic : l’examen clinique, les facteurs de risque et l’échographie. Comme moyens fiables et ne nécessitant pas une expérience particulière nous avons les facteurs de risque et l’asymétrie d’abduction des membres inférieurs. En revanche, les manoeuvres cliniques à la recherche de ressauts ou de pistons ne sont pas facilement reproductibles et à enseigner. En imagerie, on note également encore une incertitude manifeste de certains résultats d’échographie parce que trop précoces ou du fait d’un manque d’expérience de l’imageur. À partir de ce constat, il est clair que chaque intervenant doit se remobiliser. Le pédiatre doit traquer les facteurs de risque fiables, l’orthopédiste doit se rendre disponible dans les maternités et enseigner les examens cliniques simples et reproductibles, enfin les imageurs doivent peut-être repenser l’enseignement de l’échographie de hanche en termes de critères simples à des âges précis qui évitent une répétition d’examens qui ne signent souvent que le doute d’un opérateur peu entraîné. Nul ne doute que l’étude prospective de la SOFOP mise en route depuis quelques semaines sur ce thème sera riche d’enseignements, et confirmera si la mobilisation générale doit être relancée ou si un élément précis peut expliquer cet incident dans l’histoire de la DLH.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :