Rhumatologie - Os - Orthopédie - Traumatologie
Publié le 17 sep 2021Lecture 7 min
Inégalités de longueur des membres inférieurs : à suivre pour agir au bon moment
Plusieurs questions se posent lorsqu’on constate une inégalité de longueur des membres inférieurs (ILMI). Il faut en apprécier l’importance, mais également reconnaître une éventuelle cause qui pourrait rentrer dans le cadre d’une pathologie ou d’un syndrome plus complexe. L’essentiel pour le pédiatre est d’évaluer le pronostic final de cette ILMI : quelle sera son importance en fin de croissance ? Pour le chirurgien, la question est de savoir s’il faut agir, et si oui, à quel moment, à quel niveau et selon quelle(s) technique(s) ? Les solutions sont d’allonger le membre court ou de freiner la croissance du membre long ou d’associer les deux.
Le diagnostic d’ILMI est clinique
Le diagnostic et l’appréciation de l’importance de l’ILMI sont avant tout cliniques. On prend comme repères de face les épines iliaques antéro-supérieures et de dos les épinesiliaques postéro-supérieures. Il faut avoir de quoi compenser l’inégalité en ajoutant des planchettes ou tout autre moyen de manière à horizontaliser le bassin (figure 1). Cette méthode permet d’avoir une précision inférieure à 5 mm et est largement suffisante pour une première évaluation. La seule limite est chez les enfants obèses où les repères osseux sont difficilement palpables. Lors de l’examen clinique, il faut également apprécier la localisation d’inégalité : sur le segment fémoral ou sur le segment jambier ou sur les deux. Ceci se fait en décubitus ventral en pliant les genoux à 90°.
Figure 1. Mesure clinique de l’ILMI en équilibrant le bassin.
L’examen clinique se poursuit par une enquête étiologique. Il existe deux types d’ILMI tout à fait différents. Celles d’origine congénitale qui s’associent très souvent à des malformations articulaires sus- et sous-jacentes, ce qui compliquera grandement le traitement. Dans d’autres cas, il s’agit d’anomalies vasculaires qui font que tout le membre hypervascularisé a tendance à croître plus rapidement. Enfin, il existe de véritables syndromes malformatifs comme certaines hémi-hypertrophies. Il faut essentiellement retenir le syndrome de Wiedemann-Beckwith qui est associé à une fréquence élevée de tumeur embryonnaire (néphroblastome-neuroblastome). L’autre groupe est celui des ILMI acquises qui a pour origine une pathologie qui lèse le cartilage de croissance. Ce peut être un traumatisme, une infection ostéo-articulaire (arthrite, ostéo-arthrite) ou infectieuse générale (purpura fulminans). Certaines inégalités surviennent également lors d’une maladie neurologique (hémiplégie cérébrale infantile), lors de pathologie tumorale bénigne (ostéome ostéoïde) ou comme séquelle d’une coxopathie (luxation congénitale, ostéochondrite, épiphysiolyse).
Quelles explorations complémentaires ?
La radiographie doit rester un examen complémentaire. Il est tout à fait inutile de demander des radiographies du bassin de face. Celles-ci sont souvent faites dans de mauvaises conditions sans être attentif à la position de l’enfant, pieds à plat non chaussés, genou étendu. Actuellement, la règle est de demander des clichés numériques prenant l’ensemble des membres inférieurs avec compensation de sorte que le bassin soit équilibré (figure 2). En effet, si l’ILMI est ancienne, l’enfant à des mécanismes de compensation. Il va plier le genou du côté long ou bien mettre le pied en équin du côté court, ce qui faussera totalement les mesures. Cette radiographie est difficile à réaliser et nécessite toute l’attention du radiologue. D’autres examens complémentaires (TDM-IRM) sont parfois nécessaires essentiellement dans un but thérapeutique, afin de mieux connaître l’état des articulations sus- et sous-jacentes. Cette prescription relève des compétences du spécialiste.
Figure 2. Cliché numérique des membresinférieurs en entier de face
avec bassin équilibré permettant d’apprécier au plus juste l’ILMI.
À quel moment agir ?
Une fois constatée l’ILMI, il faudra savoir où l’enfant en est sur le plan de sa croissance. Ceci passe bien sûr par l’âge chronologique, la mesure de la taille, mais surtout l’âge osseux évalué selon diverses méthodes radiologiques.
Il faut garder à l’esprit que la croissance ne se fait pas en même temps sur tous les segments osseux. Elle concerne d’abord les membres inférieurs ; la croissance du tronc est plus tardive, ce qui explique la nécessité d’un suivi régulier. Il existe des courbes qui permettent lors du suivi d’une ILMI de faire le pronostic final de manière de plus en plus précise au fur et à mesure des consultations de suivi.
Faire un pronostic d’inégalité de longueur en fin de croissance est relativement facile surtout dans les causes congénitales, car elle reste proportionnelle tout au long de la croissance. Autrement dit, si par exemple un fémur court fait la moitié de la longueur du fémur long à la naissance, il en sera de même à l’âge adulte ce qui revient à une ILMI de plus de 20 cm à l’âge adulte. Dans toutes les autres étiologies, le suivi est indispensable pour apprécier au mieux ce pronostic.
Où et comment agir ?
La croissance du membre inférieur se fait essentiellement par les cartilages de croissance proche du genou, avec 70 % de la croissance du fémur par l’extrémité distale de celui-ci et 60 % de la croissance du tibia se faisant par l’extrémité supérieure du tibia.
Nous avons à notre disposition des courbes qui permettent de connaître le nombre de centimètres de croissance restant sur chaque cartilage de croissance, ceci en fonction de l’âge osseux. Grâce à cela, il est possible de proposer soit une épiphysiodèse définitive en détruisant le cartilage de croissance correspondant, soit en bloquant la croissance de manière temporaire par un système d’agrafe(s), ce qui permettra de faire redémarrer la croissance à l’ablation de ce dispositif (figure 3). Ces techniques sont bien sûr réalisables lorsqu’il reste de la croissance, ce qui justifie une fois de plus la nécessité d’un suivi régulier. Une fois la croissance terminée, la seule solution est de raccourcir le segment osseux par une ostéotomie de résection partielle, ce qui est un geste beaucoup plus lourd exposant à un taux de complications beaucoup plus élevé.
Figure 3. Mise en place d’agrafes pontant le cartilage de croissance.
Ceci permet de freiner la croissance de manière temporaire.
Lorsqu’un seul cartilage de croissance a été lésé, par exemple, par un traumatisme ou une infection, il est parfois envisageable de faire redémarrer la croissance par une désépiphysiodèse. Cette technique est tout à fait réalisable, mais l’indication ne se pose que si la croissance restante est suffisante : en pratique, avant l’âge de 10 ans.
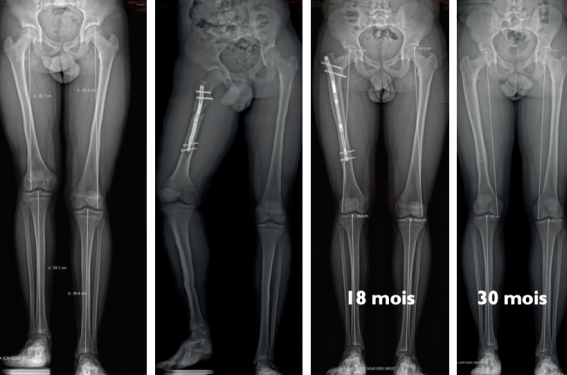
L’autre solution thérapeutique est d’allonger le segment osseux trop court. Actuellement, il existe des clous électromagnétiques centromédullaires qui permettent de faire prendre 1 mm de croissance par jour, ceci dans des conditions relativement sûres (figure 4). L’allongement n’est pas douloureux. La consolidation osseuse prend environ 1 mois par centimètre gagné. L’appui protégé est repris en fin d’allongement en attendant la consolidation complète. Ces techniques permettront probablement de réaliser dans le futur des allongements itératifs sur le même segment et dans des conditions de sécurité satisfaisantes.
Figure 4. Correction d’un fémur court congénital
par allongement sur clou électromagnétique.
D’autres cas s’associent donc à l’inégalité de longueur des défauts d’axe. Ceci impose alors des traitements plus complexes à mettre en place à l’aide de fixateurs externes programmables. Ceci permet aussi de réaliser plusieurs ostéotomies dans le même temps opératoire et sur le même dispositif externe.
Diagnostic anténatal
Actuellement, la découverte échographique lors de la grossesse d’une inégalité de longueur sur un segment osseux est de plus en plus fréquente. La question va être alors de savoir si cette inégalité de longueur d’origine malformative est égalisable et à quel prix. Ceci dépend bien sûr de l’importance de l’ILMI, mais également de l’état des articulations sus- et sous-jacentes, ce qui est beaucoup plus difficile à connaître en anténatal. Tout ceci rend cette consultation difficile.
Indications
Les indications de traitement d’une ILMI sont à prendre en milieu orthopédique pédiatrique. Il est essentiel dans un premier temps de faire un pronostic précis de l’inégalité de longueur en fin de croissance.
En pratique, si l’ILIM est inférieure à 2 cm à l’âge adulte, il n’y a pas de nécessité à prévoir de traitement, car celle-ci n’aura aucun retentissement.
Entre 2 et 4 cm d’inégalité de longueur en fin de croissance, l’attitude habituelle est de réaliser une épiphysiodèse, ceci bien sûr au bon moment. Un allongement se discute dans les cas de petite taille finale en étant bien conscient du fait que le geste chirurgical même avec les clous est beaucoup plus lourd.
Lorsque l’inégalité de longueur en fin de croissance est supérieure à 4 cm, le programme va comporter souvent un (ou plusieurs) allongement(s) associé(s) ou non à une épiphysiodèse.
Au-delà de 20 cm d’ILMI (grandes malformations), il n’est pas raisonnable de se lancer dans un programme d’égalisation.
Durant la période de croissance, la compensation n’est absolument pas obligatoire, car la plupart des enfants s’adaptent très bien et ne risquent pas pendant la période de croissance de léser les articulations sus et sousjacentes. L’indication d’une compensation est donc purement de confort et ne doit pas dépasser 1,5 cm dans la chaussure. Audelà, il est nécessaire de prévoir un chaussage particulier avec une compensation par une semelle ajoutée sous la chaussure.
Conclusion
Le diagnostic et l’évaluation de l’importance de l’ILMI sont cliniques et doivent être seulement confirmés par la radiographie. L’identification d’une étiologie est une étape essentielle, qu’elle soit congénitale ou acquise. Le suivi est indispensable pour établir un pronostic d’ILMI en fin de croissance. Le programme thérapeutique est à établir en début d’adolescence au plus tard pour pouvoir choisir entre les différentes techniques : allonger le membre court, freiner la croissance du côté long.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :