Publié le 28 avr 2020Lecture 6 min
Un allergène qui ne manque pas de piquant !
Emmanuelle QUESTE, Grégoire BENOIST, Service de pédiatrie générale et HDJ d’allergologie, CHU Ambroise-Paré (AP-HP), Boulogne-Billancourt

La rubrique « En direct des staffs » est ouverte à tout médecin d’un service de pédiatrie souhaitant partager avec les lecteurs de Pédiatrie Pratique les cas discutés dans son service et qu’il estime suffisamment intéressants et édifiants pour être portés à la connaissance de ses confrères.
Analyse pédagogique des cas cliniques
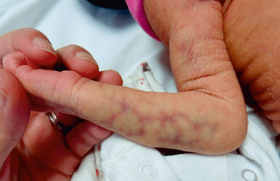
Cas 1
Eczéma du nourrisson et bilan allergologique. Une dermatite atopique ne doit pas conduire à une enquête allergologique systématique. Les indications retenues sont une dermatite atopique sévère définie par l’échec d’un traitement adapté bien conduit, une dermatite atopique avec cassure pondérale, un eczéma avec des signes évocateurs d’allergie alimentaire, respiratoire ou de contact.
Sensibilisation par allergie. La sensibilisation est définie comme la positivité du prick-test cutané et/ou des IgE spécifiques. Il faut une réaction clinique associée pour parler d’allergie. Les formes cliniques retardées (diarrhée chronique, mauvaise croissance, etc.) ne s’accompagnent pas le plus souvent de sensibilisation cutanée et/ou biologique. Le meilleur élément diagnostique est alors le test d’exclusion/réintroduction d’un aliment avec analyse de son impact sur les signes. L’eczéma, habituellement de mécanisme retardé, peut parfois répondre d’un mécanisme mixte (IgE et non IgE-médiée), expliquant la mise en évidence de sensibilisations. Celles-ci ne sont pas toutes pertinentes, d’où l’intérêt de l’expertise allergologique.
Tests multiallergéniques de dépistage. Ils sont fréquemment utilisés par le médecin non allergologue comme élément diagnostique de 1er recours ; leur négativité permettant d’exclure à plus de 90 % une allergie ayant une sensibilisation biologique. Ce sont des tests à réponse globale qualitative avec dosage d’IgE sériques dirigées contre différents allergènes fixés sur un même support. Un test positif ne permet donc pas de déterminer précisément quel(s) allergène(s) du mélange est (sont) impliqué(s) dans la réponse. Une enquête allergologique est nécessaire avec des tests cutanés et/ou le dosage des IgE spécifiques unitaires orientés par l’anamnèse.
Rationnel du test de provocation par voie orale (TPO). Pour les allergènes non encore consommés, la mise en évidence d’une forte sensibilisation cutanée et/ou biologique implique que l’introduction de l’aliment se fasse le plus souvent sous la forme d’un TPO en milieu hospitalier, ce qui était le cas pour la moutarde. L’arachide a pu être introduite au domicile devant la négativité des tests cutanés et/ou sanguins.
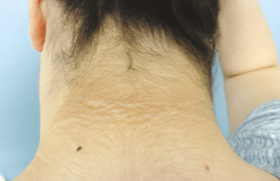
Cas 2
Ciblage de l’allergène impliqué. L’allergène impliqué n’est pas toujours celui évoqué par la famille. Il faut faire une anamnèse méticuleuse et analyser avec détail l’ensemble de la composition du repas précédant la réaction. Il est essentiel d’expliquer aux familles la nécessité de conserver les étiquetages des produits consommés avant une réaction supposée allergique et de les rapporter à la consultation. Ici, les lentilles n’étaient pas en cause bien qu’elles soient le seul allergène initialement suspecté en premier recours. Dans une telle situation, il convient de recommander l’éviction temporaire de l’ensemble des aliments nouvellement ou exceptionnellement consommés, en attendant l’avis spécialisé. Un aliment consommé a priori pour la 1re fois peut être impliqué.
Prescription d’une trousse d’urgence. Une anaphylaxie justifie la prescription d’un stylo d’adrénaline. Celui-ci doit être utilisé le plus rapidement possible en cas de signes évoquant une réaction allergique grave : l’enfant est gêné pour respirer et/ou parler, fait un malaise, a des signes intenses et/ou s’aggravant tels que des douleurs abdominales fortes ou des vomissements répétés.
Rationnel du test de provocation par voie orale (TPO). La moutarde a été prioritairement testée car cet allergène peut être retrouvé dans un grand nombre de plats préparés ; d’où l’importance de déterminer son implication dans la réaction initiale.
Que savoir sur la moutarde en allergologie ?
Épidémiologie et problématique
La prévalence des allergies alimentaires est en constante augmentation. Les habitudes alimentaires actuelles font une large place aux plats préparés, expliquant l’implication de plus en plus grande de certains allergènes et l’émergence d’autres tels que le céleri, le soja, les pois, etc.
La France est un des plus grands producteurs et consommateurs de moutarde en Europe. Des réactions allergiques ont été décrites depuis de nombreuses années. La moutarde fait partie des 14 allergènes à déclaration obligatoire dans l’étiquetage des produits préemballés, ainsi que dans les commerces de bouche (réglementation INCO). L’allergie à la moutarde reste un piège dans l’enquête allergologique suivant une réaction lors d’un repas car sa présence est souvent sous-estimée. Bien que « étiqueté », cet allergène est souvent considéré comme « masqué », car faisant partie de la recette sans être l’un des ingrédients majeurs, pouvant donc être méconnu du consommateur n’ayant pas pris connaissance de l’étiquetage et ainsi oublié lors de l’anamnèse.
Botanique et présentation
Le mot moutarde viendrait du latin Mustum ardens, ce qui signifie moût ardent. La moutarde est en effet préparée avec du moût ou du verjus (jus de raisin non fermenté) dans lequel sont ajoutées les graines réduites en farine. Importée par les Romains, elle est devenue une spécialité de Bourgogne dès le XIVe siècle.
La moutarde appartient à la famille des Brassicacées, genre Brassica ou Sinapis, comme le choux, le navet, le colza ou le rutabaga. Il en existe quatre types avec des utilisations variées : la moutarde des champs (mauvaise herbe), la moutarde blanche ou jaune (industrie, engrais), la moutarde noire ou d’Inde (cataplasme) et la moutarde joncée ou brune ou de Chine (industrie). Dans l’alimentation, la moutarde se présente sous trois aspects : condiment, ingrédient, épice (mélange).
Sensibilisation et allergènes
La sensibilisation est définie comme la positivité du prick-test cutané et/ou des IgE spécifiques. Il faut une réaction clinique associée pour parler d’allergie. La moutarde contient des agents irritants comme la capséine et l’isothiocyanate d’allyle. Ils sont responsables d’une dégranulation mastocytaire non IgEdépendante, pouvant expliquer la fausse positivité de prick-tests ou des réactions de contact labial sans gravité.
Les allergènes moléculaires ne sont pas dosés. Pour rappel, ils se présentent ainsi : 3 premières lettres du genre (ici Sinapis, Brassica), 1re lettre de l’espèce (respectivement alva, juncea), puis l’ordre de découverte. Les allergènes majeurs de la moutarde sont : Sin a 1 pour la moutarde blanche et Bra j 1 pour la moutarde noire. D’autres allergènes sont décrits : Sin a 2, 3 et 4. Sin a 1 est une protéine de stockage thermostable et résistante à la digestion ; Sin a 2 apparaît comme un marqueur de sévérité de l’allergie. Seule l’IgE spécifique contre l’aliment source (f89) est prescrite en pratique.
Le test de provocation par voie orale est le gold standard diagnostique en cas de doute. On peut utiliser un véhicule (crème fraîche, par exemple), permettant de diminuer le goût fort de la moutarde lors des montées de doses, notamment chez les jeunes enfants.
Clinique et évolution
Les réactions observées vont de l’urticaire à l’anaphylaxie. Un rapport de l’ANSES (Agence nationale de sécurité sanitaire de l’alimentation, de l’environnement et du travail) de 2019 s’appuyant sur les données du RAV (Réseau d’allergovigilance) indique que la moutarde a été responsable de 0,3 % des anaphylaxies sévères entre 2002 et 2017. La principale voie impliquée est l’ingestion. Des dermites de contact dans les métiers de la restauration et des réactions à l’inhalation de pollen ont été rapportées dans la littérature. Des sensibilisations croisées avec la famille des Brassicacées ont été décrites, souvent sans traduction clinique. L’évolution de l’allergie à la moutarde a été peu étudiée mais le potentiel de guérison apparaît assez faible. L’éducation thérapeutique reste essentielle afin d’apprendre aux familles à lire les étiquettes, identifier au mieux la présence de moutarde, et ainsi éviter des récidives de réaction.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :