Publié le 13 déc 2010Lecture 11 min
La rosacée oculaire
J.-L. MICHEL, Saint-Étienne
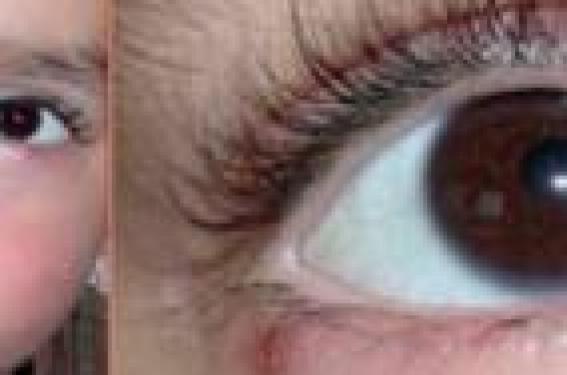
La rosacée comporte une atteinte oculaire associée à l’atteinte cutanée dans 10 % des cas. Elle en représente la seule complication. Son diagnostic se doit d’être le plus précoce possible, car des séquelles sur le plan de l’acuité visuelle sont possibles. Par rapport à l’atteinte cutanée, les deux sexes sont touchés de manière identique, et l’atteinte ophtalmique peut apparaître à tout âge (même chez l’enfant).
Dans la classification anglosaxonne, la forme oculaire est considérée comme une forme à part de la rosacée, et non pas comme une complication tel que c’est le cas dans la classification française. Clinique Un diagnostic sous-estimé Les signes oculaires ne sont pas spécifiques et peuvent atteindre tous les degrés de gravité. Leur sévérité est indépendante de celle de l’atteinte cutanée. Une kératoconjonctivite associée à une blépharite serait présente chez 14,5 % des patients souffrant de rosacée. Tout patient atteint de rosacée présenterait un certain degré d’atteinte oculaire (symptomatique dans 85 % des cas). La rosacée oculaire semble être sousestimée pour plusieurs raisons : ● l’ophtalmologiste n’examine pas toujours l’état cutané de ses patients ; ● 20 % des patients développent leur atteinte oculaire en premier (ce qui en retarde d’autant plus le diagnostic de rosacée) ; ● il n’existe pas de critères spécifiques aidant au diagnostic de rosacée, même histologiques. Chez les patients présentant à la fois des manifestations cutanées et oculaires, 20 % ont développé l’atteinte oculaire en premier, 50 % ont développé l’atteinte cutanée en premier et 30 % simultanément. Les symptômes ophtalmologiques sont variés et peuvent associer sécheresse oculaire, prurit, brûlures, irritation, rougeur oculaire, photophobie, vision trouble. Figure 2a. Rosacée de l’enfant avec chalazions bilatéraux ; atteinte de la mère. Figure 2b. Chalazions bilatéraux récidivants. Ces symptômes sont généralement bilatéraux ou à bascule, souvent asymétriques. 20 % des patients avec rosacée développent une atteinte oculaire en premier. Différentes parties de l’oeil peuvent être touchées Les paupières Figure 3. Chalazion externe. Figure 4. Chalazion externe fistulisé. Figure 5. Chalazion interne. Les télangiectasies marginales sont l’atteinte palpébrale la plus banale (figure 1). La blépharite est bénigne, mais récidivante et persistante. L’atteinte granulomateuse des paupières se manifeste sous forme de papules jaune-brun, symétriques sur les paupières inférieures. Les malades présentent fréquemment des chalazions (figures 2 à 5), ou des orgelets récidivants. Enfin, la rosacée peut aboutir à un lymphoedème palpébral bilatéral similaire à ce que l’on observe dans la maladie du « Morbihan ». L’inflammation chronique qui accompagne la maladie contribue à un accroissement de la perméabilité vasculaire. Avec le temps, le drainage lymphatique est altéré, conduisant à une accumulation de liquide dans la peau touchée. L’oedème périorbitaire est bilatéral, associé à un érythème conjonctival qui ne répond qu’aux corticostéroïdes oraux. La sécrétion lacrymale L’oeil sec est fréquent dans la rosacée et peut être le résultat d’une anomalie qualitative (objectivée par la mesure du temps de rupture du film lacrymal précornéen « Break up time » ou « BUT » anormalement court) et/ou quantitative des différents composants du film lacrymal (objectivée par le test de Shirmer). Une sécheresse lacrymale ou hypolacrymie est observée chez plus de 40 % des patients porteurs de rosacée. Figure 6. Rosacée granulomateuse et conjonctivite bilatérale. La conjonctive L’hyperhémie conjonctivale (figure 6) simple est l’anomalie la plus fréquente et la plus bénigne. Bien souvent, l’atteinte de la conjonctive est couplée à une atteinte palpébrale ; on parle alors de blépharoconjonctivite (figure 7). La rosacée représente 3 % des étiologies de conjonctivite chronique (supérieure à 2 semaines). La cornée La kératite ponctuée superficielle inférieure récidivante est l’atteinte cornéenne la plus fréquente (figure 8). Elle peut être à l’origine d’ulcérations, voire de perforations, de taies et de néovascularisation cornéenne. La fréquence de la kératite varie de 5 % à 33 % en cas de rosacée cutanée. La rosacée représente 3 % des étiologies de conjonctivite chronique. Diagnostic différentiel Il se pose avec l’eczéma de contact, la dermatite atopique, la dermite séborrhéique, le psoriasis et l’urticaire de contact devant une blépharite. Un oeil sec devra être différencié d’un syndrome de Gougerot-Sjögren. La kératite et la conjonctivite devront faire évoquer les autres maladies inflammatoires ophtalmologiques, après avoir exclu une toxicité médicamenteuse (en particulier des collyres). Chez les personnes âgées présentant une conjonctivite chronique bilatérale isolée (figure 9), il faudra toujours éliminer une pemphigoïde cicatricielle. Devant une atteinte granulomateuse des paupières, la distinction se fait avec les autres maladies granulomateuses dermiques comme le lupus chronique, la tuberculose, la sarcoïdose, le granulome à corps étranger, la syphilis, la lèpre, etc. Le diagnostic différentiel est important en raison des implications thérapeutiques. La sarcoïdose peut même être responsable d’une pseudo-rosacée avec atteinte oculaire et des glandes lacrymales et salivaires. Physiopathologie de la rosacée oculaire Une réponse immune héréditaire altérée est évoquée dans les manifestations vasculaires et inflammatoires de la rosacée. Une réaction d’hypersensibilité de type 4 est à l’origine de l’inflammation conjonctivale. Figure 7. Blépharoconjonctivite. Figure 8. Kératite rosacée. Cette inflammation résulterait de produits anormaux dans les glandes de Meibomius : substance produite par les glandes de Meibomius, infection chronique par le Staphylococcus aureus, Propionibacterium acnes, Demodex folliculorum, ou une combinaison de ces facteurs. Le rôle des lipases bactériennes, de l’interleukine 1-alpha et des métalloprotéinases de matrice (MMP) est reconnu dans la blépharite et les dégâts de l’épithélium de cornée. La stase sanguine, avec apparition secondaire des télangiectasies, est la première manifestation. Le meibum est trop épais et les glandes de Meibomius ne se vident plus, d’où la survenue d’orgelets et de chalazions (figure 10). Les bactéries colonisent alors les glandes de Meibomius : S. aureus, P. acnes, et les Demodex folliculorum prolifèrent. Ces microorganismes altèrent le métabolisme lipidique. Ils sont capables de produire des lipases permettant la formation d’acides gras libres à l’origine d’une instabilité du film lacrymal. Il en résulte un oeil sec, du fait de l’évaporation plus rapide des larmes, une irritation de l’oeil et la possibilité d’érosions superficielles de la cornée (KPS). Traitement Conseils d’hygiène locale Sur le plan oculaire, on propose des soins d’hygiène palpébrale journaliers dès le début du traitement par cyclines, à poursuivre à vie en entretien pour conserver l’amélioration. Au départ, on applique un coton démaquillant avec de l’eau tiède à laisser 10 minutes sur les paupières tous les soirs. L’eau doit être tiède pour faire fondre et ramollir les sécrétions lipidiques (non brûlante pour ne pas majorer l’inflammation oculaire). Figure 9. Papulopustules du visage et palpébrales. Puis le patient effectuera un massage palpébral de l’extérieur vers l’intérieur, de bas en haut pour la paupière inférieure et de haut en bas pour la paupière supérieure. Il rincera ensuite au sérum physiologique unidose. Pour terminer, il appliquera des larmes artificielles sans conservateurs. De nos jours, on préfère les larmes Lipimix® pour leur contenu riche en lipides, qui s’approche de la stabilité du film lacrymal. Il s’agit d’une microémulsion phospholipidique dont on applique 1 ou 2 gouttes dans chaque oeil matin et soir. L’hygiène palpébrale quotidienne fait partie du traitement à vie. Traitements généraux Les tétracyclines agissent par leur action anticollagénase, antiangiogène et antichimiotactique des polynucléaires neutrophiles, et pas seulement par la bactéricidie. Une dose orale de 100 mg de doxycycline est administrée en une prise quotidienne pendant 6 à 12 semaines (Tolexine®, Doxylis®, Granudoxy® sont les trois doxycyclines à avoir l’AMM dans cette indication depuis 1998). Sous traitement, une amélioration survient en 1 à 3 semaines. La dose est ensuite réduite à 50 mg/j puis diminuée progressivement en fonction des symptômes. La plupart des patients nécessitent un traitement quotidien à vie par des soins d’hygiène palpébrale journaliers. En effet, après rémission, on observe une rechute dans 25 % des cas à 1 mois, et de 66 % à 6 mois. Le traitement par cyclines doit être poursuivi quelques mois et ne doit pas être arrêté brutalement, car cela peut entraîner une rechute de la maladie, qui peut devenir résistante aux tétracyclines. Les cyclines sont contre-indiquées en cas de grossesse et chez l’enfant de moins de 8 ans (en raison du risque de dyschromie dentaire). Il faut les prescrire sous contraception orale chez la femme jeune. Des comprimés à 40 mg à libération prolongée en cours d’évaluation dans l’atteinte cutanée semblent prometteurs, car mieux tolérés au long cours que les formes à 100 mg, avec une efficacité similaire. Oracea® est une capsule à 40 mg de doxycycline monohydrate, contenant 30 mg de doxycycline à libération immédiate et 10 mg à libération retardée (« dose anti-inflammatoire de doxycycline »)(10). Cette dose anti-inflammatoire de doxycycline n’est pas antibiotique et ne conduit pas au développement de résistance des germes. Ce produit est déjà approuvé par la FDA et disponible aux États-Unis. Le traitement par cyclines dure quelques mois et ne doit pas être arrêté brutalement. L’érythromycine a également fait preuve de son efficacité, même si elle semble moins active. Elle est utilisée en cas de contre-indication aux tétracyclines. C’est une bonne alternative, en particulier chez l’enfant et la femme enceinte. En effet, elle a l’avantage, par rapport au métronidazole, d’être disponible pour tous les âges et tous les poids. On la donne à la moitié de la dose normalement nécessaire pour une infection type acné. Mais il n’y a pas d’AMM dans cette indication. Figure 10. Meibum trop épais ne permettant pas la vidange des glandes de Meibomius, d’où la possibilité d’orgelets et de chalazions. Chez le petit enfant, on utilise la Josacine® en granulés pour suspension buvable à 250 mg/5 ml, qui est réservée à l’enfant de 5 à 20 kg : 1 prise matin et soir avant le repas pendant 1 mois, puis 1 prise le soir pendant 1 mois, puis 1 soir sur 2 pendant 15 jours, puis 1 fois par semaine pendant 15 jours. Pour l’enfant plus grand, tant que les cyclines sont contreindiquées (âge < 8 ans)(11) ou en cas de grossesse, on propose l’Ery® 500 mg (aux mêmes doses que pour l’acné) : 1 comprimé matin et soir avant le repas pendant 1 mois, puis 1 cp le soir pendant 1 mois, puis 1 soir sur 2 pendant 15 jours, puis 1 fois par semaine pendant 15 jours. L’azithromycine 500 mg (Zithromax®) a aussi été utilisée selon le schéma suivant : 3 jours consécutifs par semaine, pendant 4 semaines. Elle a une efficacité sur les symptômes oculaires dans 90 % des cas, avec normalisation du test de Schirmer. Le métronidazole (Flagyl®) par voie générale permettrait d’obtenir des rémissions plus longues qu’avec les cyclines. Mais il n’a pas d’AMM dans cette indication. La vitamine B2 est réputée avoir une efficacité. Une seule étude a été rapportée, très ancienne (1943), sur un faible nombre de cas. La carence en vitamine B2 est suspectée de donner des tableaux cliniques similaires à la rosacée oculaire. L’apport de vitamine B2 orale dans la rosacée oculaire n’a pas fait la preuve de son efficacité. La vitamine B2 orale n’a pas de remboursement et peut se prendre sous forme de monovitamine ou de polyvitamine quand on est face à un contexte de dépression modérée ou d’asthénie psychique et physique : ● Béflavine® riboflavine (vitamine B2) par voie orale, réservé à l’adulte : 2 à 3 comprimés par jour ; ● Berocca® polyvitamine B2 + Mg par voie orale (nervosité, irritabilité, anxiété légère, émotivité) : 1 à 2 comprimés effervescents par jour pendant 1 mois ; ● ou Bécozyme® comprimés polyvitaminiques contenant 15 mg de vitamine B2 : 2 à 4 comprimés/ j pendant 4 semaines. Traitements locaux La corticothérapie locale peut être utilisée pour réduire l’inflammation, mais uniquement sous contrôle ophtalmologique. En cas d’aggravations sous ce traitement il faudra rechercher une infection à Herpes virus ou à Aspergillus flavus. On peut utiliser les autres immunosuppresseurs, et notamment le tacrolimus en pommade à appliquer localement sur les paupières ou directement sur la conjonctive. On privilégie le dosage à 0,03 %.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :