Publié le 25 oct 2010Lecture 15 min
La procédure EXIT ou la prise en charge de l’obstruction des voies aériennes foetales à la naissance
G. BARTHOD, N. TEISSIER, T. VAN DEN ABBEELE, J.-F. OURY, N. BELARBY, Hôpital Robert Debré, Paris
Les progrès en matière d’imagerie prénatale permettent maintenant d’anticiper une obstruction des voies aériennes chez un foetus. Depuis plusieurs années s’est mise en place une procédure allouant du temps pour lever cet obstacle et limiter les séquelles neurologiques chez ces enfants : la procédure EXIT (Ex Utero Intrapartum Treatment).
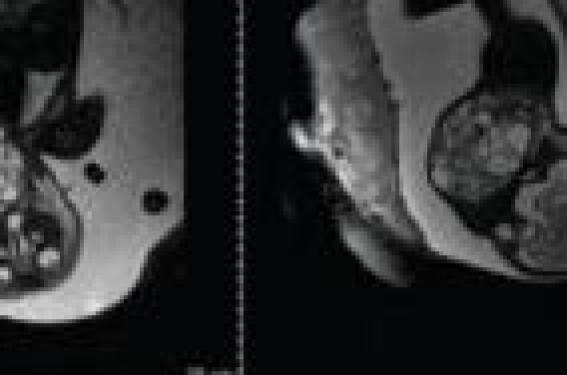
Le principe de la procédure EXIT en est, via des méthodes anesthésiques, de conserver et de prolonger la circulation materno-foetale du cordon ombilical, le temps d’intuber ou de trachéotomiser l’enfant. Parmi les indications de plus en plus larges, trois pathologies prédominent : les tératomes cervicofaciaux, le CHAOS (Congenital High Airway Obstructive Syndrome) et l’ablation de certains PLUG intra-trachéaux mis en place dans les hernies diaphragmatiques congénitales. Au-delà de l’aspect logistique, les enjeux de cette procédure sont aussi éthiques, le choix des indications étant primordial. Tout commence lors du diagnostic anténatal La plupart du temps, c’est une échographie de « routine » qui alertera sur l’anomalie ; rarement, un hydramnios amènera à la réalisation d’une échographie anticipée. Elle permet de détecter une masse cervico-faciale dont certains caractères orienteront vers un tératome (calcifications, hétérogénéité), de grands poumons hyperéchogènes, avec des coupoles diaphragmatiques aplaties ou même inversées évoquant un CHAOS, une hernie de viscères abdominaux dans un hémithorax. Elle recherche aussi des pathologies associées, d’autres malformations. La patiente, devant ces anomalies, sera orientée vers une maternité de niveau III. L’étape suivante est la réalisation d’une IRM foetale en séquence T2, qui va compléter le bilan quant à la nature de la pathologie et au degré d’obstruction des voies aériennes (figures 1 et 2). Figure 1. IRM foetale à 30 SA montrant en coupe frontale (à gauche) et sagittale (à droite) une masse cervicale droite comprimant la trachée. En fonction de la pathologie, de la tolérance maternelle et foetale, l’équipe multidisciplinaire peut proposer une procédure EXIT lors de l’accouchement. Les pathologies éligibles sont des pathologies bénignes, sans autre malformation associée. La hernie diaphragmatique est quant à elle un cas à part : dans les formes sévères, le staff peut décider de la mise en place, pendant la grossesse, par voie endoscopique, d’une occlusion trachéale par PLUG, mesure qui améliore nettement le pronostic vital. Ce PLUG est ôté avant l’entrée en travail, par la même méthode. L’accouchement peut cependant se produire avant cette date, et une procédure EXIT est, dans ce contexte, licite pour lever l’occlusion (1). Le recours à l’EXIT nécessite d’orienter la patiente vers une maternité de niveau III. Une technique qui a fait ces preuves depuis 20 ans Avant l’échographie, les tératomes cervico-faciaux obstructifs, engageant le pronostic vital et fonctionnel de l’enfant entraînaient, dans un tiers des cas, un hydramnios par retentissement sur la déglutition du liquide amniotique. Figure 2. IRM foetale montrant un CHAOS : interruption du signal liquidien dans la trachée. Par faute d’anticipation, les deux tiers restant de ces anomalies étaient souvent découvertes en salle de naissance en climat d’urgence et des séquelles neurologiques dues au délai nécessaire pour intuber (souvent difficilement) ou trachéotomiser ces enfants étaient régulièrement constatées, et ce, même lorsqu’un chirurgien spécialiste des voies aériennes tel qu’un ORL était présent. Les progrès en imagerie prénatale permettent d’anticiper ces problématiques en mettant en oeuvre de nouvelles approches, là où, avant, les médecins n’avaient que quelques minutes pour sécuriser les voies aériennes (2). Au début des années 1990, plusieurs équipes ont en parallèle développé une technique permettant de prendre en charge le foetus alors qu‘il est encore oxygéné via le cordon maternel, limitant ainsi les risques d’hypoxie à la naissance et de séquelles neurologiques sévères pour l’enfant. Les premiers cas rapportés ont concerné des tératomes cervicofaciaux avec des résultats plus ou moins heureux : l’équipe du Mont Sinaï de New York (3) et une équipe canadienne (4), la même année, ont chacune réussi une intubation du nouveau-né sur support placentaire, avec des suites favorables dans un cas, et malheureusement un décès rapide de l’enfant dans l’autre cas. Ces premiers cas soulignèrent que, malgré le gain apporté par la procédure EXIT, ces enfants demeuraient tout de même à haut risque d’hypoxémie prolongée, c’est pourquoi des protocoles mis en place par ces équipes ont ensuite impliqué plusieurs spécialités médicales et chirurgicales. Si, initialement, les tératomes cervico- faciaux ont permis d’introduire cette technique, les avancées dans la prise en charge pré- et périnatale des hernies diaphragmatiques congénitales ont, en raison de la fréquence de cette pathologie, permis à des équipes américaines de réaliser les premières séries d’EXIT pour l’ablation des PLUG. Les principes : à l’opposé des césariennes La circulation placentaire est physiologiquement assurée pendant environ 20 minutes. Ensuite, la séparation du placenta de l’utérus stoppe cette circulation. L’intégrité du cordon n’assure pas en soi le maintien d’une circulation placentaire efficace (5). Le principe de l’EXIT est de contrôler spécifiquement la contraction utérine naturelle et de maintenir une hypotonie la plus longue possible, dans le but de préserver la circulation placentaire ou d’éviter la séparation du placenta de l’utérus avant la délivrance complète. Les techniques appliquées dans les procédures EXIT ont permis la prolongation de leur durée, et des gestes de plus en plus élaborés (par exemple, une exérèse tumorale) (6). La procédure EXIT n’est pas une césarienne, dans le sens où les objectifs ne sont pas les mêmes. Lors d’une césarienne, il faut maintenir une tonicité utérine pour minimiser le risque d’hémorragie de la délivrance et, dans le cas des césariennes sous anesthésie générale, limiter le passage des gaz anesthésiants dans la circulation placentaire vers l’enfant. La procédure est complexe et nécessite de nombreux intervenants : en général, deux anesthésistes sont présents (un pour la mère, un pour le foetus), le chirurgien obstétricien et son assistant, un ou deux chirurgiens ORL pédiatriques. Dans l’idéal, deux infirmières distinctes instrumentent les chirurgiens : une pour le champ opératoire relatif à la mère, une autre pour les instruments nécessaires à la prise en charge du foetus (bronchoscopes et autres). Certaines équipes ont à leurs côtés un radiologue, qui réalise une échographie pour déterminer la localisation du placenta et choisir l’endroit de l’hystérotomie afin de minimiser les risques de lésion à l’ouverture de l’utérus (7). La procédure EXIT est complexe et nécessite de nombreux intervenants. Lors de l’EXIT, l’anesthésie générale maternelle est systématique et profonde, induite en séquence rapide et entretenue par de hautes doses de gaz anesthésiants, pour assurer une hypotonie utérine la plus longue possible, tout en maintenant une pression artérielle proche de la normale grâce à l’éphédrine pour contrebalancer l’effet hypotenseur de l’anesthésie et garantir la pérennité de la circulation foetale pendant la procédure. L’anesthésie foetale qu’elle entraîne n’est pas un inconvénient, mais ne doit pas créer de troubles cardiaques chez l’enfant. Des perfusions de tocolytiques, comme la nitroglycérine souvent citée, permettent aussi d’influer sur la contractilité utérine. En général, on réalise une incision cutanée transverse sus-pubienne. L’hystérotomie est parfois guidée par un repérage échographique pour éviter de blesser le placenta. La mise en place d’agrafes hémostatiques sur l’utérus permet de limiter le saignement pendant l’opération. Cette hypotonie prolongée augmente le risque d’hémorragie maternelle. L’administration d’ocytocine dès que le cordon ombilical est clampé prévient ce risque. Une surveillance rapprochée maternelle sera nécessaire durant toute son hospitalisation (8). Finalement, le seul point commun entre la césarienne classique et celle de l’EXIT est l’incision chirurgicale. L’accouchement par « césarienne » n’est d’ailleurs plus la seule option, l’accouchement par voie basse étant parfois utilisé lors d’une procédure EXIT, notamment pour les hernies diaphragmatiques et les CHAOS chez lesquels on ne craint pas de dystocie. La levée de l’obstacle Au moment de sortir l’enfant, il faut privilégier une délivrance partielle pour diminuer les tractions sur le cordon et la perte de volume utérin qui endommagerait la circulation ombilicale. Cela permet de maintenir la température foetale et limite les pertes calorimétriques, mais complique la réalisation des gestes de libération des voies aériennes. Que l’enfant soit sorti en entier ou non, les manipulations et les tractions sur le cordon doivent être les plus limitées possibles pour ne pas endommager sa circulation, car l’intégrité du cordon à elle seule ne suffit pas à maintenir une circulation placentaire efficace(5). Un minimum de monitorage foetal est conseillé : une saturation en oxygène au minimum, si possible un scope cardiaque, et dès que possible, une voie veineuse. Figure 3. Laryngoscopie sur support placentaire. Le chirurgien ORL réalise, en général, une laryngoscopie en première intention (figure 3) : dans le cas d’un CHAOS, pour confirmer l’obstruction avant la trachéotomie ; dans le cas d’une hernie diaphragmatique avec ballonnet intratrachéal avant d’insérer un bronchoscope pour ôter un ballonnet intratrachéal et placer une sonde d’intubation. Dans ces cas, la sécurisation des voies aériennes pose en général peu de problèmes. La situation est différente dans le cas d’une tumeur, on se retrouve alors devant une intubation difficile, la masse créant une distorsion au niveau de la trachée qui complique la bronchoscopie et la trachéotomie. En cas d’échec, une « escalade thérapeutique » suivant un algorithme prédéfini (figure 4) comprenant une bronchoscopie, une trachéotomie, voire une exérèse de la masse, doit permettre d’aboutir à la sécurisation des voies aériennes pour pouvoir finaliser la délivrance en coupant le cordon ombilical. L’enfant est alors confié à l’équipe de néonatalogie pour la suite de la prise en charge. La durée de la procédure doit être la plus courte possible. Lors d’un accouchement sur support placentaire, le processus naturel de séparation du placenta de l’utérus n’est pas ralenti, il peut même, du fait des tractions exercées sur le cordon, se produire de façon prématurée. La procédure EXIT proprement dite, par les artifices anesthésiques et de délivrance partielle utilisés, permet d’allonger ce délai, en prenant un minimum de risque pour la mère. Ainsi, le temps imparti au chirurgien pour sécuriser les voies aériennes s’est progressivement allongé, l’équipe de Shinjiro Hirose ayant même atteint une durée record de 150 minutes (6). Bien entendu, plus la procédure est longue, plus le risque d’hémorragie maternelle, d’hypoxie et d’hypothermie foetale est augmenté. Figure 4. Exemple d’algorithme que l’on pourrait appliquer dans une procédure EXIT pour tératome. De plus, si certaines équipes arrivent à ces chiffres record, le temps avant la séparation du placenta de l’utérus reste peu prévisible en règle générale. Plus la procédure est longue, plus le risque d’hémorragie maternelle, d’hypoxie et d’hypothermie foetale est augmenté. En pratique, la durée des essais à chaque étape de l’organigramme doit être planifiée, par exemple, 5 minutes pour la laryngoscopie, 10 minutes de bronchoscopie, 15 minutes de trachéotomie, pour mettre à profit le peu de temps imparti pour libérer les voies aériennes du foetus (9). La fin de la procédure EXIT correspond au clampage du cordon ombilical, en pratique, quand les voies aériennes de l’enfant sont sécurisées. À partir de ce signal, toutes les mesures mises en place pour favoriser la circulation dans le cordon n’ont plus cours. Il faut maintenant diminuer le risque hémorragique maternel. Une coordination étroite entre l’équipe anesthésique et obstétricienne est nécessaire : avant même de couper le cordon, l’anesthésie est allégée, et de l’ocytocine est injectée à la mère pour favoriser la contraction utérine qui réalise une hémostase naturelle. Une révision utérine, comme dans toute césarienne, est systématique(8). Après l’EXIT : les risques pour les voies aériennes Une des difficultés de la prise en charge par EXIT est l’accès parfois difficile au bébé et la nécessité de la présence simultanée d’un grand nombre d’intervenants. La sortie du corps entier de l’enfant répond partiellement à ces problèmes et facilite la levée de l’obstacle. L’intubation doit être la plus stable possible, idéalement nasotrachéale. La prise en charge ORL ne s’arrête cependant pas après l’EXIT. Les suites immédiates doivent aussi être planifiées. Il existe en effet deux situations possibles : – les cas où les procédures EXIT ont permis la levée définitive de l’obstacle ou pour lesquelles le risque lié aux voies aériennes est minimisé (hernies diaphragmatiques, certains cas de syndrome CHAOS, etc.) ; – les cas pour lesquels l’obstacle perdurant après la procédure EXIT, le risque d’obstruction respiratoire aiguë en cas d’extubation accidentelle est important. Cela est notamment le cas si une intubation naso-trachéale est impossible ou en cas de trachéotomie chez un enfant de moins de 3 kg. Ces situations sont particulièrement rencontrées dans la prise en charge des tumeurs cervicales ou naso-pharyngées. En cas d’instabilité des voies aériennes, il est indispensable de prévoir l’exérèse de la lésion obstructive dans les plus brefs délais, c’est-à-dire dans les heures qui suivent la naissance, après stabilisation de l’enfant en réanimation et réalisation de l’imagerie de référence (IRM le plus souvent) (figure 5). Figure 5. A : IRM préopératoire montrant un tératome épignathe obstruant tout le pharynx et la fosse nasale gauche. B, C : vues peropératoires. D : enfant à une semaine. Un bon pronostic à moyen et long terme pour les enfants et les mères Dans la littérature comme dans notre expérience, le pronostic pour ces enfants est bon à moyen et à long terme. On ne déplore que très peu d’échec de contrôle des voies aériennes dans la littérature, et la survie à long terme des patients porteurs d’un tératome est excellente (84 %) (10) (figure 6). Figure 6. A : tératome cervico-facial. Intubation orotrachéale. B : vue peropératoire. C : vue postopératoire immédiate. Ces patients peuvent garder des séquelles à type d’hypothyroïdie (dans de rares cas de tératomes bilatéraux), de paralysie récurrentielle ou de trachéomalacie, nécessitant parfois une trachéotomie. Le principal problème éthique n’est plus tant la survie de ces enfants, que leur qualité de vie et la curabilité des lésions initiales ayant motivé l’EXIT. Figure 6. D et E : enfant à 4 mois et à 5 ans. Les risques de complications sont difficiles à quantifier et sont multifactoriels : liés à la prématurité (les problèmes respiratoires de type immaturité, comme la maladie des membranes hyalines, sont fréquents) ; liés à l’étiologie par anomalie de la croissance du nerf récurrent et des cartilages laryngo-trachéaux dans le cas de tératomes, cette agénésie pouvant se rencontrer non seulement au niveau du récurrent, mais aussi du vague et des gros vaisseaux. Les déformations mandibulaires, elles, semblent se résorber avec la croissance ; dans de rares cas, l’hypoplasie peut nécessiter une reconstruction (11). Le principal problème éthique d’EXIT n’est pas tant la survie des enfants que leur qualité de vie. Les risques maternels sont, au prix d’une surveillance drastique et d’une antibiothérapie préventive, bien contrôlés : absence d’allongement de la durée d’hospitalisation et du taux d’hématocrite en comparaison avec un groupe de patientes césarisées (malgré une durée opératoire deux fois plus longue en moyenne), un saignement moyen plus important dans le groupe EXIT, plus d’infections superficielles de la cicatrice, mais pas d’augmentation des endométrites et infections profondes (12). Conclusion Le mode de prise en charge par EXIT des foetus présentant une obstruction des voies aériennes décelable avant la naissance apporte un temps précieux pour assurer la perméabilité des voies respiratoires. L’évolution à long terme de ces enfants dépend maintenant plus de leur pathologie initiale, cette procédure devant être proposée à des enfants dont le pronostic, une fois l’obstacle levé, est bon à moyen et à long terme (comme les tératomes cervico-faciaux). Les résultats obtenus dans la littérature et dans notre expérience sont satisfaisants, avec une faible morbi-mortalité maternelle, et justifient donc le développement de cette approche qui devra se faire dans une maternité de niveau III, au sein d’un hôpital comprenant un service ORL. Une large disponibilité et une expérience solide sont nécessaires de la part des équipes pédiatriques et obstétricales qui prennent en charge ces situations, dont le suivi devra se faire sur le long terme.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :