Publié le 19 sep 2006Lecture 10 min
Exophtalmie unilatérale aiguë : pensez à MOI !
C. CHIKANDE, B. RAZAFIMAHEFA, J.-M. CHAMOUILLI - Centre hospitalier intercommunal, Toulon/La Seyne
Les myosites orbitaires aiguës idiopathiques (MOI) sont une atteinte inflammatoire localisée et sélective d’un ou de plusieurs muscles oculomoteurs. Le diagnostic positif est porté sur les arguments cliniques, scanographiques et biopsiques. La corticothérapie est le traitement d’élection.
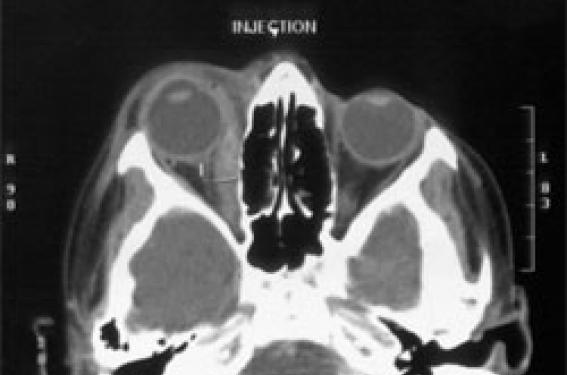
Les MOI s’inscrivent dans le cadre des pseudotumeurs inflammatoires idiopathiques de l’œil (PTIO), lésions inflammatoires d’étiologie inconnue qui touchent une partie ou, moins souvent, la totalité des structures intra-orbitaires. Elles représentent 8 à 10 % de la pathologie orbitaire tumorale de l’enfant, dépassant en fréquence les tumeurs malignes en tant que cause d’exophtalmie unilatérale chez l’enfant. Une exophtalmie brutale Les MOI se manifestent cliniquement par une exophtalmie unilatérale inflammatoire, douloureuse et brutale, accompagnée de troubles de l’oculomotricité, baisse de l’acuité visuelle et ptôsis. Un diagnostic d’élimination La MOI ne doit constituer qu’un diagnostic d’élimination, en effet, aucun de ses signes cliniques n’est pathognomonique. Principaux diagnostics différentiels Plusieurs diagnostics différentiels peuvent être évoqués au stade initial de l’atteinte (encadré). L’ethmoïdite est à redouter devant un enfant très fébrile. L’œdème palpébral est caractéristique : unilatéral, débutant à l’angle interne de l’œil puis atteignant les deux paupières. Le rhabdomyosarcome touche le jeune enfant âgé en moyenne de 5 ans. Dans sa localisation orbitaire, l’exophtalmie est explosive et accompagnée des mêmes signes cliniques que la MOI ; de même, les éléments inflammatoires (généraux, cliniques et biologiques) sont absents. L’atteinte musculaire est plus fréquemment unique que dans les myosites idiopathiques où il est généralement décrit des atteintes multiples. Une greffe orbitaire de neuroblastome, se manifestant sous forme d’une exophtalmie unilatérale, peut être révélatrice de l’affection. Sa particularité est d’être précédée ou accompagnée d’ecchymoses palpébrales en lunettes spontanées, décrites sous le nom de syndrome de Hutchinson. Bilan biologique La biologie standard (NFS, CRP fibrinogène, VS) permet d’éliminer un processus infectieux ou une maladie inflammatoire générale. La négativité des facteurs antinucléaires, des anticorps anti-DNA natifs et des anticorps anti-Sm éliminera une maladie de système. Un bilan thyroïdien (T3, T4, TSH) à la recherche dune hyperthyroïdie est également licite bien que, dans ce cas, l’exophtalmie soit généralement bilatérale. Imagerie Le scanner permet d’éliminer un corps étranger, une atteinte sinusienne et, surtout, un processus néoplasique primitif ou métastatique. On s’assurera notamment de l’absence de lyse osseuse. L’IRM complète le scanner. Elle est contre-indiquée s’il y a présence d’un corps étranger. C’est l’examen de choix pour l’étude du nerf optique : elle évalue le diamètre du canal optique et permet des diagnostics parfaits grâce à ses possibilités de définition tissulaire (notamment, le segment intra-canaliculaire difficilement indi-vidualisé au scanner est parfai-tement vu en IRM) en cas de méningiome du nerf optique. La biopsie : oui, mais… Si la biopsie musculaire est un élément majeur du diagnostic de MOI, sa réalisation systématique mérite cependant d’être discutée, car il s’agit d’un geste invasif qui peut engendrer des complications : baisse de l’acuité visuelle, hémorragie, déficit de la motilité oculaire, voire cécité. On gardera également en mémoire la possibilité d’infection. Chez l’enfant, la biopsie se pratique sous anesthésie générale. Les voies d’abord sont conjonctivales avec comme principal avantage l’absence de cicatrice visible (excellent résultat cosmétique) et la possibilité d’un accès maximal au contenu orbitaire. Lorsqu’elle est réalisée, l’étude histologique retrouve une hypercellularité interstitielle caractérisée par la présence de lymphocytes. Nous suggérons que la biopsie soit réalisée pour des situations fortement suspectes de pathologies malignes, non élucidées par les examens cités plus haut. Une évolution rapidement favorable sous corticothérapie Comme beaucoup d’auteurs, nous pensons que la corticothérapie doit constituer un test thérapeutique, la résolution rapide des symptômes sous traitement confirmant le diagnostic de MOI et pouvant ainsi faire surseoir à la biopsie. En pratique, le traitement corticoïde doit être instauré dès réception des résultats de l’imagerie. « Le traitement corticoïde doit être instauré dès réception des résultats de l’imagerie. » L’évolution des MOI est généralement favorable sous traitement par corticoïdes variable, dans un délai variable de l’ordre de 2 à 8 semaines. Quelques cas, rares, de cortico-résistance nécessitant une radiothérapie complémentaire ont été décrits. Principales étiologies des exophtalmies unilatérales de l’enfant Inflammatoires – Ethmoïdite – PTIO – Hémolymphangiome Immuno-allergiques – Piqûre d’insectes – Allergie oculaire, isolée ou associée à une allergie respiratoire ou cutanée Tumorales • Bénignes : – tératome – tumeur angiomateuse – gliome du nerf optique – méningo-encephalocèle orbitaire – dysplasie fibreuse fronto-orbitaire de Jaffe-Lichtenstein • Malignes : – rhabdomyosarcome – sarcome d’Ewing – tumeur de la rétine – greffe orbitaire du neuroblastome. Traumatiques – Hématome intra-orbitaire après une rixe, un accident sportif, un accident de la voie publique, etc. Il peut s’agir aussi d’une lésion veineuse, parfois secondaire à des facteurs favorisants comme une anomalie de la crase ou une malformation vasculaire. La fracture de l’orbite doit toujours être recherchée. Observation clinique Martin, 8 ans, est adressé aux urgences pédiatriques un jour du mois d’août (au retour de la plage), pour une tuméfaction périorbitaire droite, d’apparition brutale, sans trouble visuel associé. L’enfant n’a pas d’antécédents médicaux particuliers. Son état général est conservé, la température est à 37,9 °C. L’examen clinique est sans particularité en dehors de la tuméfaction péri-orbitaire. Au terme de la consultation, le diagnostic évoqué est celui d’une piqûre d’insecte, incident fréquent en cette période de l’année dans le Midi. L’état sub-fébrile est rattaché à la température ambiante du mois d’août. L’enfant repartira avec un traitement par pommade ophtalmique à base de corticoïdes. Trois jours plus tard, l’enfant est ramené aux urgences pour une aggravation du tableau clinique avec céphalées et vomissements. La tension artérielle est normale (10/5 mmHg), la température est de 38 °C. L’œil droit paraît plus exorbité qu’à la précédente consultation ; un ptôsis est noté ainsi qu’une photophobie. L’examen clinique général, et en particulier neurologique, est strictement normal. L’enfant présente une raideur de la nuque qui semble plutôt être d’opposition. Figure 1. Cavités sinusiennes normales; ethmoide normal Figures 2 et 3. Épaississement du muscle droit médial et infiltration des parties molles adjacentes. Suspicion d’ethmoïdite ? Dans l’hypothèse d’une ethmoïdite, un traitement est mis en route en urgence associant méthylprednisolone, ceftriaxone et vancomycine. Une perfusion de solution poly-ionique est instituée dès l’admission. La biologie (NFS, CRP, fibrinogène et VS) reviendra négative, avec notamment l’absence de syndrome inflammatoire excluant tout processus infectieux, et en particulier l’ethmoïdite initialement suspectée. L’avis de l’ophtalmologiste Le fond d’œil et l’acuité visuelle sont normaux. L’hypothèse évoquée alors par l’ophtalmologiste est celle d’une pseudotumeur inflammatoire idiopathique de l’œil (PTIO). Une biopsie est programmée, elle sera pratiquée dès réception des résultats du scanner cérébral et de l’orbite. Sur le plan thérapeutique, la corticothérapie est maintenue et l’antibiothérapie stoppée. Le scanner Le scanner ne montre pas d’anomalie intracérébrale. Les cavités sinusiennes sont de pneumatisation et de transparence normales, en dehors d’une hypertrophie banale, d’allure polypoïde, de la paroi des sinus maxillaires (figure 1). L’ethmoïde est intègre. En revanche, au niveau de l’orbite droite, on note une anomalie du muscle droit médian qui est anormalement épaissi (7 mm) dans son ensemble et est rehaussé par l’injection (figures 2 et 3). Il existe également une infiltration des parties molles immédiatement adjacentes. Il n’y a pas d’atteinte de la paroi osseuse ni du nerf optique. La biopsie Devant cette atteinte musculaire unique, et dans la crainte d’un rhabdomyosarcome, il est collégialement décidé de pratiquer une biopsie musculaire d’emblée. Les résultats sont les suivants : – biopsie musculaire : hypercellularité interstitielle, caractérisée par la présence de lymphocytes et de rares cellules d’allure histiocytaire ; – biopsie de la capsule de Tenon* : discrètes lésions de vascularite sans caractère spécifique ; – biopsie de la graisse orbitaire : tissu fibro-adipeux d’aspect normal ; À ce stade, le diagnostic de PTIO est confirmé, par les investigations cliniques et paracliniques. Évolution L’évolution est rapidement favorable avec une disparition des vomissements et céphalées dès J1. La tuméfaction péri-orbitaire régressera à partir de J3, permettant un relais per os de la corticothérapie (prednisolone 2 mg/kg/j, puis des doses progressivement dégressives sur un mois). Le retour à domicile sera autorisé au quatrième jour sous prednisolone et collyre à base de corticoïde. Cette évolution rapidement favorable sous corticothérapie est en faveur du diagnostic de MOI. Un mois plus tard, l’enfant est revu en hospitalisation de jour, pour un bilan de contrôle clinique, ophtalmologique et tomodensitométrique. Si l’examen clinique général est strictement normal, l’examen ophtalmologique retrouve une conjonctivite hémorragique (apparue 72 heures après la biopsie) ; de plus, l’enfant se plaint d’une baisse de l’acuité visuelle. Le scanner montre que le muscle droit interne de l’orbite droite est encore très modérément augmenté de volume. La décision collégiale est prise de reprendre la corticothérapie par prednisolone à la dose de 2 mg/kg/j, dégressive sur un mois. Par ailleurs, une antibiothérapie est instituée devant la notion de mouchage sale et d’expectoration verdâtre persistants depuis plusieurs jours. Après 2 mois de corticothérapie, un nouveau bilan est effectué. Il est strictement normal sur le plan clinique général et ophtalmologique (acuité visuelle normale, FO normal, plus d’hémorragie conjonctivale). Le scanner de contrôle ne montre aucune anomalie de structures intra-orbitaires droites. Martin a été revu 2 fois par mois pendant 3 mois, puis perdu de vue la famille ayant déménagé. Durant les 3 mois de suivi, l’examen clinique en général, et ophtalmologique en particulier, était strictement normal. Avec un recul de 5 mois, nous pouvons affirmer la guérison totale de la MOI, après 2 mois de corticothérapie. Aucun cas de rechute, après ce laps de temps sous corticothérapie n’a été signalé dans la littérature.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :