Publié le 31 mai 2025Lecture 6 min
Des atteintes cutanées et ophtalmologiques qui doivent nous faire penser à être unicistes
Pierre FRANCES*, Jonathan DRUILHE**, Célia PONCE DE LEON*, Louis BABBY**, Omar HAJ AMREIR***, *Banyuls-sur-mer, **Montpellier, ***Limoges
Nous voyons en urgence la jeune Émilie, 15 ans, avec ses parents car elle présente des lésions cutanées qui les inquiètent.
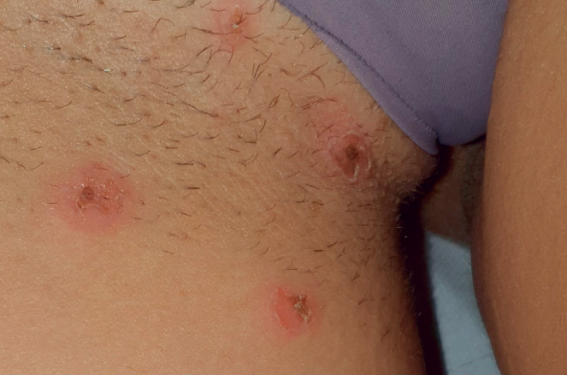
Il s’agit de formations arrondies avec un centre croûteux (possibles vésicules rompues) et, en périphérie, une collerette érythémateuse, dermatose qui siège sur la partie supérieure des cuisses (figure 1).
Figure 1. Lésions aspécifiques en cocarde en rapport avec un érythème polymorphe.
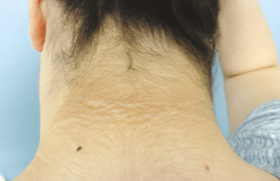
En parallèle, il existe un œdème palpébral supérieur au niveau des deux yeux, ainsi qu’un œil rouge bilatéral (figure 2).
Figure 2. Blépharoconjonctivite.
Par ailleurs, cette adolescente revient du service de pédiatrie car elle présentait depuis plus de 5 jours une toux, une hyperthermie et des douleurs pharyngées.
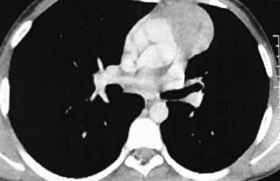
Le confrère pédiatre a demandé une radiographie pulmonaire, laquelle a mis en évidence un infiltrat interstitiel diffus au niveau des deux champs pulmonaires (avec prédominance du côté droit) (figure 3). Il a par ailleurs effectué un bilan biologique qui a permis de poser le diagnostic de pneumopathie à mycoplasme.
Figure 3. Atteinte interstitielle prédominante au niveau du champ pulmonaire droit.
Il n’a pas expliqué de manière claire les raisons pour lesquelles Émilie présentait des manifestations cutanées et ophtalmologiques (elles étaient présentes lors de la consultation hospitalière).
En fait, le caractère concomitant de l’infection respiratoire et des manifestations observées ce jour (élément en cocarde aspécifique en relation avec un érythème polymorphe, et œil rouge en rapport avec une conjonctivite) doivent nous faire penser à une répercussion de l’infection à mycoplasme sur un plan général.
L’infection à Mycoplasma pneumoniae
• Introduction(1-4)
Le mycoplasme est une bactérie qui appartient à la famille des Mollicutes, ordre des Mycoplasmatales, genre Mycoplasma. Ces germes sont strictement humains, ubiquitaires et dépourvues de parois cellulaires. Ils sont composés d’une membrane unique à trois feuillets.
La transmission de cette infection bactérienne s’effectue par le biais du tractus respiratoire (gouttelettes de salive ou provenant de la trachée lors des efforts de toux).
Le plus souvent cette infection est endémique (poussée endémique, toux dès 4 à 7 ans) avec une contagiosité modérée.
Au sein de la population générale, le mycoplasme concerne le plus souvent les enfants scolarisés, les adolescents et les adultes jeunes.
Les patients de moins de 3 ans et de plus de 60 ans sont exceptionnellement concernés par cette pathologie, et une prédominance masculine est souvent constatée.
Les pics épidémiques sont le plus souvent objectivés en automne et au début de l’hiver. En 2023, des pics épidémiques ont été enregistrés, lesquels ont fait suite à la période de Covid-19.
En effet, les mesures « d’évitement » (masques notamment, et contact rapprochés limités) utilisées durant la période de la pandémie de Covid-19 ont été à l’origine d’une réduction drastique du nombre de cas d’infections virales et bactériennes.
Les toxines (surtout le CARDS) sécrétées par le mycoplasme sont à l’origine de lésions inflammatoires, mais aussi de pathologies auto-immunes. Elles sont responsables d’une production importante de cytokines et favorisent une activation des lymphocytes.
Ces actions, conjuguées ou non, peuvent aggraver la symptomatologie présentée par le patient.
• Caractéristiques cliniques(1,3,5-7)
Les premières manifestations cliniques sont observées après une période d’incubation allant de 1 à 4 semaines.
• Les manifestations respiratoires
Elles dominent le tableau clinique et se caractérisent par une pharyngite, une bronchite, une trachéobronchite ou une pneumopathie atypique (dans 25 % des cas chez les enfants ayant plus de 5 ans).
Le plus fréquemment, cette symptomatologie s’associe à une toux non productive au départ puis productive ensuite, des malaises, des céphalées et une hyperthermie.
On peut noter cliniquement chez les patients asthmatiques, une majoration des sibilants qui témoignent de l’exacerbation de leur asthme.
Il est possible d’observer chez les patients ayant des problèmes d’immunodéficience, une trisomie 21 ou ceux qui ont des pathologies cardiovasculaires, un syndrome de détresse respiratoire aiguë.
• Les manifestations extrarespiratoires
Suivant certains auteurs, elles sont fréquentes et avoisinent les 30 %.
• Les manifestations cutanées
Suivant les études, elles sont objectivées dans 10 à 25 % des cas et peuvent être inaugurales.
Au niveau de la bouche, nous pouvons rencontrer une stomatite, une chéilite érosive, mais aussi des lésions en rapport avec un érythème polymorphe :
– soit de manière peu importante avec lésions maculo-papuleuses œdématiées ;
– soit plus importante avec des bulles ou des vésicules en partie centrale de la cocarde, avec en périphérie une bordure érythémateuse. Il peut exister, dans ce cas, une évolution (elle est discutée suivant les spécialistes) avec une érosion de la muqueuse, voire un syndrome de StevensJohnson (lésions muqueuses érosives importantes), une nécrolyse épidermique toxique ou un syndrome de Lyell (lésions superposables au syndrome de Stevens-Johnson, mais plus grave car pouvant atteindre la totalité de la surface corporelle).
Au niveau ophtalmologique, on retient également des blépharo-conjonctivites, un syndrome de Stevens-Johnson avec, à la suite de la conjonctivite simple ou pseudo-membraneuse, une évolution possible vers : une fibrose sous-épithéliale, des symblépharons (adhésion entre deux feuillets conjonctivaux bulbaires et palpébraux), des entropions, un syndrome sec et, dans certains cas, des xérosis (kératinisation de la conjonctive bulbaire, puis de la cornée).
On peut également observer au niveau cutané : des lésions d’érythème polymorphe concernant le plus souvent les extrémités (mains et pieds), des érythèmes noueux, des purpuras rhumatoïdes, des vascularites leucocytoclasiques, des exanthèmes maculopapuleux ou urticariens, des pustuloses souscornées.
• Les autres manifestations cliniques
Elles sont répertoriées dans le tableau 1.
Le diagnostic(1,4,6)
• Biologique
La PCR (elle est effectuée sur des prélèvements au niveau respiratoire ou pharyngé) permet un diagnostic précoce et présente une importante sensibilité et spécificité. Cependant, il peut être positif chez un enfant n’ayant aucune symptomatologie ou des manifestations cliniques peu importantes.
Les tests sérologiques avec recherche des IgM, permettent une détection de l’affection, mais uniquement dans les 7 jours après l’apparition des symptômes.
La mesure du titre d’hémagglutinines froides est de peu d’intérêt car la positivité n’est objectivée que dans 50 à 75 % des cas et, surtout, certaines affections virales peuvent interférer avec ce dosage.
• Les examens paracliniques
La radiologie a un intérêt dès lors que le patient présente des manifestations respiratoires.
Dans ce cas, on met en évidence un syndrome interstitiel dans près de 50 % des cas, ou alvéolaire dans 50 % des cas.
On peut mettre en évidence, dans certains cas, un épanchement pleural.
La prise en charge(1,2,6)
• Curative
Elle consiste à administrer une antibiothérapie comportant :
– soit des macrolides (il existe cependant 5 à 10 % de souches résistantes) avec chez les enfants de moins de 60 kg la clarithromycine (15 mg/kg/j) ou 500 mg deux fois par jour chez l’adulte durant 5 jours, ou l’azithromycine chez l’enfant de moins de 25 kg (20 mg/kg/j) durant 3 jours, chez l’adulte ou l’enfant de plus de 25 kg, 500 mg/j en une prise durant 3 jours pour l’enfant et 5 jours pour l’adulte ;
– soit de la doxycycline à raison de 100 mg deux fois par jour durant 7 jours (pas de contreindication chez le jeune enfant dès lors que le traitement n’excède pas 2 semaines) ;
– soit moxifloxacine 400 mg par jour durant 7 jours uniquement en cas de résistance des traitements précédents. De plus, ce traitement est contre-indiqué chez les patients de moins de 18 ans.
• Préventive
Comme dans toute affection virale ou bactérienne, il est important de respecter les gestes barrières : porter un masque en cas de rapport avec un sujet infecté, se laver régulièrement les mains, désinfecter régulièrement les surfaces. Pour les enfants, il est important de recommander de se laver régulièrement le nez et de s’assurer de sa bonne hydratation.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :