Ophtalmologie
Publié le 01 juil 2021Lecture 11 min
La myopie : de la naissance à la majorité
Emmanuel MARCIANO, Service d’ophtalmologie pédiatrique, hôpital Robert-Debré, Paris
La prévalence de la myopie est en constante augmentation depuis des décennies. Ce trouble réfractif débute chez l’enfant et évolue jusqu’à l’aboutissement de sa croissance. La myopie n’est pas simplement un problème d’optique physique, il s’agit d’une maladie oculaire qui est une des principales causes de cécité dans le monde. Sa prévention et son dépistage précoce sont primordiaux, c’est pourquoi le rôle des pédiatres est essentiel pour répondre aux interrogations des parents et les orienter dès leur plus jeune âge vers les ophtalmologistes. Les principales questions concernant la myopie chez les enfants sont présentées ci-dessous.
Qu’est-ce que la myopie(1) ?
La myopie est le trouble réfractif le plus fréquent dans le monde. Ce terme myopie d’origine grec- que (μυωπια) signifie « plisser les yeux » décrivant ainsi une attitude très fréquente dont les sujets myopes se servent pour améliorer leur qualité de vision. La myopie est due à une inadéquation entre la puissance réfractive de l’œil, et sa longueur axiale de sorte que l’image des objets situés à l’infini se focalise en avant de la rétine, induisant une baisse de l’acuité visuelle de loin, mais préservant celle de près. L’intensité de la myopie est mesurée en dioptrie négative. Il est important de ne pas confondre les « dioptries » de la myopie, et les « dixièmes » de l’acuité visuelle. Ainsi un patient souffrant d’une myopie de - 2, n’aura pas une acuité visuelle sans correction de 8/10, mais de 2/10. Il existe différents types de myopie : les myopies axiles et les myopies d’indices.
Les myopies axiles, les plus fréquentes, sont dues à un allongement de la longueur axiale, selon un plan antéro-postérieur (il s’agit d’une « ovalisation » du globe oculaire).
Les myopies d’indices sont induites par une augmentation de la puissance réfractive globale de l’œil. Celles-ci peuvent être induites par le cristallin dans certaines cataractes, ou bien par la cornée, comme chez un patient souffrant d’un kératocône.
Les myopies peuvent être associées à des syndromes (maladie de Stickler, maladie de Marfan, etc.) ou bien être consécutives à des maladies ophtalmologiques (glaucome, cataracte congénitale ou rétinopathie du prématuré). Les myopies sont classées en fonction de leurs sévérités (figures 1 et 2) :
les myopies légères ou modérées : allant d’une intensité de - 0,5 dioptrie, à - 6 dioptries et une longueur axiale n’excédant pas 26 mm. Il s’agit dans ce cas d’un simple trouble réfractif à l’origine d’un inconfort optique nécessitant le port d’une correction optique. Le risque de survenue de complication de cette myopie reste relativement faible ;
les myopies fortes sont caractérisées par une intensité supérieure à - 6 dioptries et/ou une longueur axiale supérieure à 26 mm.
La myopie est alors considérée comme une maladie. Le port de la correction optique peut s’avérer insuffisant pour recouvrer une acuité visuelle nominale. Il existe alors un risque important de complication pouvant grever le pronostic visuel. C’est en ce sens que la myopie est considérée comme une des causes les plus importantes de cécité dans le monde.
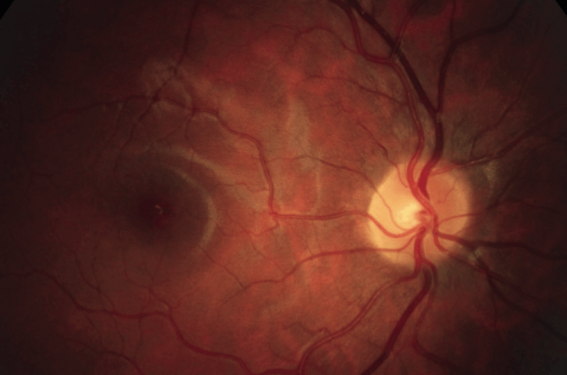
Figure 1. Fond d’œil d’un patient présentant une myopie légère.
Figure 2. Fond d’œil d’un patient présentant une myopie forte.
Comment évolue la myopie(2) ?
La myopie apparaît souvent au cours de l’enfance ou plus tardivement durant l’adolescence. Elle progresse plus ou moins rapidement, au rythme de - 0,5 à - 1 dioptrie par an, jusqu’à se stabiliser généralement à la fin de la croissance (entre 18 et 25 ans).
Comment corrige-t-on la myopie ?
La myopie ne se guérit pas, elle se corrige. En effet, Il s’agit de corriger le système optique imparfait de l’œil, afin que l’image d’un objet situé à l’infini se réfracte sur la fovéa.
Les lunettes restent la principale méthode de correction. Pour cela, il est recommandé d’utiliser des verres divergents permettant de faire « perdre » de la puissance à l’œil, afin que les rayons lumineux soient correctement focalisés sur la rétine. Il ne faut pas négliger l’importance de la monture chez les enfants, dont la forme et la résistance doivent être adaptées à l’âge (figure 3).
Figure 3. Monture adaptée à un jeune enfant.
Pour ce qui concerne les lentilles de contact, elles agissent comme le ferait une surface cornéenne correctrice en focalisant l’image sur la rétine. Il convient de distinguer :
les lentilles souples à renouvellement fréquent, adaptées aux corrections faibles ou modérées ;
les lentilles rigides perméables aux gaz, pour une myopie forte, ou associée à un astigmatisme important.
Pour éviter la survenue de complications infectieuses potentiellement graves, le port des lentilles de contact nécessite de la part du patient une éducation et une hygiène stricte. Enfin, la chirurgie réfractive est rarement pratiquée, voire pas du tout chez l’enfant. Le principe de cette chirurgie est de sculpter la cornée à l’aide d’un laser, per- mettant ainsi d’ajuster sa puissance réfractive.
Quelles sont les complications de la myopie(2) ?
Les myopies, et notamment les myopies fortes, sont associées à une augmentation du risque de cécité. En effet, il ne s’agit pas simplement d’un trouble réfractif, mais d’une maladie globale de l’œil. L’allongement de la longueur axiale de l’œil est responsable de nombreuses complications conduisant à une fragilisation des structures de l’œil (schématiquement, il s’agirait de faire une tarte pour six personnes dans un moule adapté à six personnes, mais avec une quantité d’ingrédients limitée à quatre personnes).
Ces complications sont d’autant plus fréquentes que la myopie est sévère. Ainsi, les complications récurrentes sont les suivantes :
les glaucomes (figure 4) ;
les décollements de rétines rhegmatogènes dont le risque de survenue est proportionnel au degré de myopie(1) ;
l’apparition de néovaisseaux choroïdiens associée à des phénomènes exsudatifs pouvant laisser des séquelles fonctionnelles importantes ;
une atrophie chorio-rétinienne ;
une amblyopie, complication spécifique des enfants, qui peut apparaître en cas de forte différence de réfraction entre les deux yeux, avec par exemple un œil bien plus myope que l’autre (une anisométropie). Une prise en charge précoce consistant dans le port d’une correction optique adaptée avec fréquemment la pénalisation du « meilleur » œil est nécessaire pour assurer une isoacuité entre les deux yeux.
Figure 4. Papille d’un glaucome avec un rapport c/d à 0,9.
Pourquoi la myopie constitue-t-elle un problème de santé publique(3) ?
La prévalence de la myopie est en forte augmentation dans le mon- de. Ainsi, l’Asie du Sud-Est et, dans une moindre mesure, les pays occidentaux sont victimes d’une véritable épidémie de myopies. En effet, en l’an 2000, la prévalence de la myopie était en Europe occidentale de 21,9 %, actuellement elle se situe à 36,7 % et son estimation pour 2050 serait de l’ordre de 55 % (2,4).
Par ailleurs, en Asie du Sud-Est, la situation est critique, la prévalence de la myopie chez les jeunes adultes atteint 80 %. Il convient de constater que l’augmentation de la pré- valence de la myopie est associée à une augmentation de sa gravité. La prévalence de la myopie forte est de 7 % chez les 25-29 ans tandis qu’elle n’est que de 1 à 2 % chez les 70-74 ans.
Enfin, il est estimé que dans les années 2050, il y aurait près de 5 milliards d’individus myopes dans le monde (2).
Ces statistiques et ces estimations relatives à la myopie ont conduit l’Organisation mondiale de la santé, en 2019, à reconnaître la myopie comme un problème de santé publique.
Pourquoi la prévalence de la myopie augmente-t-elle(2,5) ?
Les raisons expliquant l’augmentation de la prévalence de la myopie ne sont pas totalement élucidées. La part environnementale semble prépondérante en comparaison à celle liée à la génétique. L’accroisse- ment de la prévalence semble être la conséquence d’une modification des activités et des occupations des individus. Ainsi, il y a diminution significative des activités pratiquées en extérieur tandis que le travail de près connaît un important essor depuis plusieurs décennies :
• la diminution des activités en extérieur : il a été démontré que l’exposition à la lumière extérieure est un facteur de prévention et de freination de la myopie. Un enfant qui pratique quotidiennement, en extérieur deux heures d’activité voit le risque de développer une myopie diminuer sensiblement. Autre constat, durant l’été l’augmentation des myopies est moindre ce qui permet de supposer que l’exposition à la lumière extérieure constitue un caractère protecteur contre la myopie. À cet égard, il est intéressant de noter que la prévalence de la myopie en Australie, pays où les activités en extérieur sont culturellement très importantes, est l’une des plus faibles parmi les pays « industrialisés ». Des modèles animaux semblent mettre en évidence l’importance de la dopamine, dont la sécrétion oculaire semble corrélée à l’exposition lumineuse ;
• l’augmentation du travail de « près » : une hypothèse physiopathologique est émise selon laquelle le travail sollicitant la vision de près aurait tendance à favoriser la progression de la myopie. Cette constatation suggère entre autres que la prévalence augmente avec le niveau d’étude. L’explication semble être liée à des phénomènes complexes de défocalisation de la lumière au niveau de la rétine périphérique en vision de près. Cependant, il se pourrait qu’il s’agisse simplement d’un facteur confondant. En effet, les individus sollicitant intensément leur vision de près (à l’école par exemple) passent souvent moins de temps à l’extérieur. Il est important de noter qu’aucune corrélation n’a été établie à ce jour entre l’utilisation des écrans et la survenue de la myopie... à la grande déception des parents.
Qui dépister et à quel moment(2) ?
Le dépistage précoce des troubles de la réfraction est essentiel à un développement visuel optimal. Le dépistage précoce des myopies est primordial dans la mesure où il rend possible la mise en place de moyens de freination efficaces, avant que le degré de myopie ne soit trop important. Le tableau ci-après présente la chronologie de dépistage de la myopie chez les enfants.
Comment dépister la myopie(2) ?
La réalisation d’une cycloplégie est nécessaire au dépistage de la myopie chez les enfants. En effet, les enfants ont tendance à accommoder pouvant ainsi induire des faux positifs. Les collyres cycloplégiques le plus souvent utilisés sont l’atropine (dont la posologie dépend de l’âge) et le cyclopentolate à 0,5 % (au-delà de 1 an). La méthode de dépistage diffère en fonction de l’âge de l’enfant :
âge verbal, à partir de 3-4 ans : l’acuité visuelle de loin et de près est évaluée à l’aide d’une échelle adaptée à l’âge, une mesure objective de la réfraction est ensuite réalisée après l’instillation d’un collyre cycloplégique ;
âge préverbal : une mesure objective de la réfraction est effectuée après l’instillation d’un collyre cycloplégique. Elle est le plus souvent réalisée au moyen d’un autoréfractomètre portable (figure 5).
Enfin, les enfants myopes devraient être régulièrement suivis. Aussi, tous les six mois, une consultation avec la réalisation d’une cycloplégie est indiquée.
Figure 5. Autoréfractomètre portable : « Rétinomax », Luneau.
Comment prévenir la myopie(6,7) ?
La prévention et le ralentissement de l’évolution de la myopie sont actuellement des enjeux cruciaux. À cet égard, pour limiter cette évolution, il est indispensable de corriger correctement les enfants. En effet, il est prouvé qu’une sous-correction peut induire un flou visuel qui aurait tendance à aggraver la myopie.
Pour prévenir l’apparition ou l’évolution d’une myopie, l’exposition à la lumière extérieure est le premier conseil à donner aux parents et aux jeunes patients. Effectivement, de nombreuses études confirment le bénéfice de cette exposition. Il est ainsi recommandé de passer un minimum de deux heures par jour à l’extérieur. À cet égard, il a été constaté que l’exposition précoce à la lumière extérieure des nourrissons est bénéfique pour la prévention des myopies. Les enfants nés en hiver semblent plus atteints de myopie que ceux nés en été. Évidemment, cette exposition doit être réalisée en toute sécurité, le port de lunettes de soleil est préconisé en cas d’ensoleillement conséquent.
Une autre méthode de prévention utilisant la contactologie peut être mise en œuvre. Il s’agit de l’ortho-kératologie, appelée couramment « lentilles de nuit ». Cette méthode consiste à porter pendant la nuit des lentilles de contact rigides perméables aux gaz dont le profil particulier permet un remodelage (réversible) de l’épithélium cornéen. Les lentilles sont retirées le matin et dispensent du port d’une correction optique au cours de la journée.
L’orthokératologie limite l’évolution des myopies, avec un effet « ralentisseur » de l’ordre de 0,5 à 0,75 dioptrie par année. Le mécanisme d’action de cette méthode est encore imparfaite- ment élucidé, il semblerait qu’il soit lié à une amélioration de la focalisation au niveau de la rétine périphérique. L’orthokératologie, tout comme les autres lentilles de contact ne sont pas dénuées de risques infectieux (abcès de cornée). Aussi, une hygiène irréprochable est exigée des patients. Cette méthode de freination est utilisable à partir de l’âge de 6 ans. Il est nécessaire d’informer les jeunes patients et leurs parents du risque d’effet rebond en cas d’arrêt du traitement.
Par ailleurs, les trois dernières études ATOM effectuées en Asie(8-11) ont montré que l’instillation d’atropine au long cours permet de ralentir l’évolution de la myopie. L’atropine est un collyre anti-muscarinique, classiquement utilisé comme collyre cycloplégique à des dosages compris de 0,3 % à 1 %. La freination de l’atropine permet de passer d’une vitesse de progression de - 1 dioptrie par an, à 0,1 dioptrie par an. La concentration d’atropine à 0,01 % a été retenue comme le meilleur compromis entre efficacité et tolérance. Le mécanisme d’action reste inconnu à ce jour (mydriase ? diminution de l’accommodation ? inhibition des récepteurs muscariniques ?). Cependant, des effets secondaires tels que des conjonctivites allergiques, des difficultés en vision de près et des cas de photophobies ont été rapportés. C’est pourquoi, en cas d'arrêt du traitement, il faut informer les jeunes patients et leurs parents du risque d’effet rebond. En France, l’atropine ne bénéficie pas de l’autorisation de mise sur le marché pour l’indication de freination de la myopie. Aussi, l’atropine à une concentration à 0,01 % n’est disponible que dans les pharmacies de certains centres hospitaliers.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :