Publié le 10 fév 2021Lecture 10 min
Complications infectieuses des morsures de chien chez l’enfant
Béatrice QUINET, Paris

Comment éviter la surinfection qui est la complication la plus fréquente ? Béatrice Quinet fait un point sur la conduite à tenir face à ces accidents.
Épidémiologie des morsures
Par leur nombre et leur possible gravité, les morsures de chien chez l’enfant sont un problème de santé publique. Il y a peu de données récentes exhaustives sur le nombre de morsures et encore moins sur les complications infectieuses de ces plaies. Depuis 10 ans, la population canine serait en baisse en France au profit de celle des chats, mais elle reste estimée à plus de 7 millions, 25 % des foyers possédant au moins un chien. La population pédiatrique des moins de 15 ans est d’un peu plus de 12 millions, soit 17,9 % de la population générale (données Insee au 1er janvier 2019). Il y a donc toutes les chances que ces deux groupes se rencontrent avec parfois un accident de morsure.
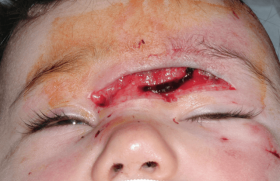
Une étude de l’INVS déjà ancienne, multicentrique et hospitalière, montrait que sur 479 personnes mordues, les jeunes de moins de 15 ans représentaient 36 % de ces cas : 64 % des morsures des moins de 4 ans se sont produites en dehors de la présence d’un adulte, 78 % chez les 5 à 9 ans, dans un quart des cas, le chien a mordu plusieurs fois, mais c’était la première fois qu’il mordait (69 % des cas). Il s’agissait d’un chien connu proche de la famille (78 % des cas). Le mordu est plus souvent un garçon et le sexe ratio augmente avec l’âge(1). Dans toutes les études, chez le moins de 3 ans, la morsure siège préférentiellement au niveau de la tête et du cou dans 72 % des cas versus 10 % chez l’adulte.
Toutes les races et tous les types de chiens sont en cause, et l’incidence par race est corrélée à la fréquence de la race sur le territoire. Le rapport poids du chien/poids du mordu majore la gravité des blessures, mais un petit chien peut être responsable de blessures graves chez un jeune enfant. Parmi les causes de la grande fréquence des morsures pédiatriques, on peut évoquer la petite taille, l’élan et la curiosité naturelle de l’enfant, mais aussi son incapacité à reconnaître les codes de communication canine et les signes d’alerte, ce qui conforte la recommandation de ne jamais laisser un jeune enfant avec un chien même connu.
Les infections sont les premières complications des morsures devant les cicatrices, les séquelles motrices, esthétiques ou psychologiques : selon la littérature, 3 à 18 % des morsures pédiatriques s’infecteraient. Dans une étude plus récente (2011-2012) menée dans les services d’urgence de Marseille et comportant 333 patients, les enfants représentaient 19,7 % des mordus(2). Ils sont plus souvent mordus par un chien que les adultes, beaucoup plus rarement par un chat. Le délai moyen de la consultation était de 24 heures. Des signes d’infection étaient déjà présents dans 17,9 % des morsures canines, moins fréquemment que dans celles d’origine féline (50 %).
Facteurs de risque d’infection d’une morsure
Les localisations à la tête et aux mains sont les plus à risque et ce sont justement les plus fréquentes chez le jeune enfant, juste à la bonne hauteur des 42 dents du chien. Il s’agit de sites très vascularisés, avec pour la main, un risque d’atteinte des gaines, des tendons, des vaisseaux, des articulations. Les morsures de chat s’infecteraient plus facilement du fait de lésions plus profondes, ponctiformes donc plus difficiles à nettoyer, en rapport avec la morphologie des dents du chat(3).
Les premiers soins locaux sont essentiels et consistent en un lavage abondant et prolongé à l’eau et au savon, suivi d’une désinfection à la polyvidone iodée, au Dakin® ou à l’eau oxygénée, ou tout autre agent antibactérien avec une action antivirale. Cette étape est parfois rendue difficile ou impossible du fait de la localisation à la face, de l’étendue ou de la profondeur des blessures, de la douleur et du stress de l’enfant. Aux urgences, ces soins doivent être réalisés au plus vite en gérant la douleur et l’angoisse. L’absence ou le retard de ces premiers gestes sont des facteurs de risque majeurs d’infection.
Microbiologie de la morsure
La microbiologie des morsures est complexe, polymicrobienne, associant germes aéro- et anaérobies dont on a compté plus de cent espèces différentes(4). Les bactéries proviennent de la flore orale du mordeur, germes résidents de la cavité buccale, associés à la flore temporaire d’origine alimentaire ou hydrotellurique, mais aussi de la flore cutanée du mordu, ou des germes de l’environnement en cas de plaie souillée de terre. Les prélèvements locaux précoces ne présagent ni du risque infectieux, ni de la bactérie responsable. Sur une morsure infectée, à 24 heures, ce sont en moyenne 5 espèces différentes de bactéries qui sont isolées, dont deux anaérobies. Les plus fréquentes sont les streptocoques, les staphylocoques, les Moraxella, les corynebactéries, les Neisseria et pour les anaérobies, les Bacteroides et les Fusobacterium et parfois Clostridium tetani.
Les Pasteurella sont très spécifiques des morsures, saprophytes de la bouche des chiens (et des chats) où ils peuvent être trouvés en portage asymptomatique chez plus de 50 % d’entre eux. Il s’agit d’un bacille à gram négatif de culture difficile sur milieu spécifique, nécessitant une incubation prolongée de 5 jours. Cette bactérie est responsable d’une infection locale avec des signes douloureux d’apparition précoce, au dé cours d’une plaie le plus souvent aux membres supérieurs : abcès, lymphangite, arthrite. Les infections systémiques même en l’absence de facteur de risque sont principalement vues chez l’adulte. En revanche, cette bactérie peut être à l’origine de méningites chez le très jeune nourrisson.
Le groupe ACTIV en a colligé 6 cas en 10 ans chez des enfants de moins de 4 mois, d’origine canine ou féline(6). Durant la même période, on en décrit 42 cas dans la littérature chez des moins de un an, parfois après un simple léchage et dans 2 cas après morsure. Ce germe virulent est resté très sensible aux antibiotiques courants. Un germe encore plus rare, car peu connu, certainement sousestimé est pathognomonique des morsures canines : Capnocytophaga canimorsus serait présent dans le microbiote buccal de 42 % des chiens(6). Il peut être à l’origine d’infections systémiques fulminantes, avec nécrose cutanée, survenant presque toujours chez un patient immunodéprimé surtout en cas d’asplénie fonctionnelle ou chirurgicale. Ce germe évite la réponse immunitaire et échappe à la phagocytose. Rarement retrouvé au niveau de la plaie, il pousse dans l’hémoculture ou le LCR. Sa culture est également longue et difficile, il est sensible à beaucoup d’antibiotiques sauf au cotrimoxazole et aux aminosides. On ne décrit que de rares cas pédiatriques, mais il existe des méningites chez de très jeunes nourrissons ou nouveaunés après morsure du scalp ou une simple abrasion cutanée.
La rage
La rage après morsure a disparu de l’imaginaire populaire : le dernier cas de rage autochtone français remonte à 1924. La France a été déclarée indemne de rage terrestre début 2000, mais perd régulièrement ce statut suite à l’importation illégale de chiens qui s’avèrent enragés quelques jours après leur arrivée, entraînant après des enquêtes laborieuses la mise en place de prophylaxie post-exposition (PPE) de dizaines de personnes et l’euthanasie des chiens contacts. La rage reste endémique dans 122 pays, elle est directement responsable d’environ 59 000 décès annuels principalement en Afrique et en Asie. Les cas dramatiques récents de décès d’enfants voyageurs sont malheureusement là pour nous le rappeler : la contamination peut faire suite à une simple effraction cutanée sur morsure, et ce malgré un lavage et une désinfection précoce, mais non suivis d’une PPE, faute d’information et de sensibilisation des voyageurs. Les Centres antirabiques (CAR) métropolitains ont reçu en 2017 plus de 9 000 patients (19,6 % de moins de 15 ans), dont 20 % avaient été exposés à l’étranger (54,8 % en Asie et 24,5 % en Afrique)(7). Les pédiatres, les médecins en général et les consultations du voyage ont un rôle essentiel de prévention, d’information et de sensibilisation(8).
La vaccination pré-exposition (avant certains voyages) est possible en ville quand les vaccins ne sont pas en rupture de stock et contingentés comme actuellement, avec un schéma en primovaccination de 3 injections suivies de rappels. Récente et à jour, elle est réduite à 2 doses (J0 et J3), les injections de vaccin en post-accident immédiat, autorisées depuis peu par voie intradermique du fait de la pénurie, et elle dispense des injections d’immunoglobulines spécifiques (non disponibles dans beaucoup de pays). La vaccination antirabique canine n’est pas obligatoire pour tous les chiens (sauf catégories 1 et 2 et chiens voyageurs), bien que vivement recommandée par les vétérinaires : le risque de rage est quasi nul avec un chien bien vacciné.
Prise en charge des morsures et antibioprophylaxie
L’interrogatoire précis sur les circonstances de l’accident, les antécédents médicaux et vaccinaux (en s’assurant de la réalité du vaccin antitétanique) du mordu sont essentiels. L’origine connue ou non du chien ainsi que son statut vaccinal antirabique sont importants à connaître pour mettre en place ou non une éventuelle prévention antirabique qui ne peut être décidée et faite rapidement que dans le CAR le plus proche.
Le lavage abondant de la plaie même minime doit être très précoce et suivi d’une désinfection locale indolore. En cas de plaie plus importante, sa gravité doit être rapidement évaluée, avec un examen clinique précis, des photos, des dessins (à visée médico-légale). Toute plaie profonde au niveau de la main doit être explorée au bloc. Les morsures importantes nécessitent l’avis immédiat du chirurgien pour passage au bloc, nettoyage, exploration, débridement et réparation sous anesthésie.
La nécessité d’une antibioprophylaxie est encore sujette à controverses. On manque de données pédiatriques en dehors des morsures de la main où elle a démontré son efficacité. Elle n’est sans doute pas nécessaire pour une plaie minime, non dévitalisée, prise en charge tôt et efficacement, de siège dit anodin, sur terrain « sain ». Elle est recommandée pour une blessure modérée à sévère, spécialement si accompagnée d’oedème ou d’écrasement, si prise en charge tardivement (6 heures ?) ou si punctiforme siégeant près d’un tendon, d’une articulation, pour les plaies du visage et des extrémités, spécialement la main, et sera toujours prescrite chez un enfant asplénique ou immunodéprimé. Elle ne dispense pas d’un suivi clinique à 48 heures. Il n’y a aucun intérêt à faire un prélèvement bactériologique sur une plaie récente. L’antibiotique de choix est l’amoxicilline- ac. clavulanique du fait de son efficacité sur les principaux germes en cause, dont les anaérobies, pour une durée de 3 jours environ sous surveillance de l’évolution.
En cas d’allergie, si on veut être actif de façon exhaustive, on peut proposer une association de clindamycine (pour son activité sur les anaérobies et sur Capnocytophaga) avec le cotrimoxazole, ou avec une céphalosporine récente en absence d’allergie croisée. Chez les plus de 8 ans, on pourrait également envisager en prophylaxie l’utilisation de tétracyclines(9). Sur 77 morsures pédiatriques de la face prises en charge en milieu hospitalier, et traitées immédiatement par amoxicilline-ac. clavulanique, une seule infection a été constatée(10). La chirurgie précoce de réparation et de suture minutieuses est essentielle pour diminuer les séquelles et les cicatrices, elle ne semble pas majorer le risque d’infection, la colle chirurgicale est par contre formellement contre-indiquée. En cas d’infection avérée, un prélèvement bactériologique est nécessaire et guidera le traitement antibiotique commencé là encore par amoxicilline-ac. clavulanique pour une durée selon évolution d’environ 7 jours. L’antibiothérapie doit s’accompagner d’exploration et de drainage d’éventuelles collections.
On rappelle enfin que selon la loi, tout propriétaire, tout professionnel ayant connaissance d’une morsure, doit déclarer cette morsure au commissariat ou à la mairie et que l’animal doit être soumis à 3 visites vétérinaires obligatoires en prévention de la rage. La prévention du risque de récidive doit faire l’objet d’une évaluation comportementale du chien et de sa dangerosité.
Points forts
• Prédominance des morsures de la main et de la face chez le jeune enfant
• Localisations les plus à risque d’infections
• Intérêt de l’antibioprophylaxie à discuter au cas par cas
• Deux germes à ne pas négliger : Pasteurella et Capnocytophaga chez l’immunodéprimé
• Importance des soins locaux précoces
Conclusion
Le chien doit rester un des meilleurs amis et compagnons des enfants sous couvert d’une cohabitation respectueuse et en prenant quelques précautions et mesures de bon sens, la première étant de ne pas laisser seul un enfant avec un chien.
Les pédiatres, mais aussi les vétérinaires ont un rôle essentiel de conseils et d’information lors de l’arrivée d’un nouveau-né, lors de la présence d’un enfant immunodéprimé ou asplénique et lors d’un projet de voyage de l’enfant et/ou du chien. Le rôle des pédiatres est majeur dans la sensibilisation aux ris - ques, en particulier avant un voyage (rage). Les morsures doivent être déclarées aux autorités. Seule l’association amoxicillineac. clavulanique couvre la majorité des germes en cause.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :