Publié le 06 juil 2010Lecture 8 min
Vaccination contre l’hépatite A : enfin appliquée ? Nouvelles recommandations de vaccination ciblée et autour d’un cas
D. FLORET, Hôpital Femme-Mère-Enfant, Bron
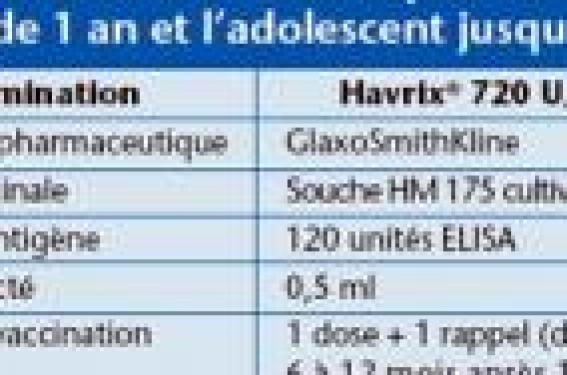
L’hépatite A est une maladie infectieuse habituellement bénigne et souvent asymptomatique chez l’enfant, mais beaucoup plus préoccupante chez l’adulte. Or, l’évolution épidémiologique est marquée par la survenue de plus en plus tardive de cette infection au cours de la vie. En outre, la circulation du virus est entretenue par l’importation de cas en provenance des pays de haute incidence. Des mesures étaient donc nécessaires pour tenter de limiter cette importation ainsi que la dissémination autour des cas.
Épidémiologie L’hépatite A est une affection virale très contagieuse à transmission feco-orale dont la prévalence est fortement liée aux conditions d’hygiène. La France appartient aux pays de basse prévalence de l’affection. Dans ces pays, comparés aux pays de haute prévalence, l’âge de la contamination est beaucoup plus tardif. Le déplacement progressif de l’âge de l’infection a clairement été montré en milieu militaire en France, puisque la séroprévalence chez les jeunes recrues est passée de 30,4 % en 1985 à 11,5 % en 1997 (1). L’étude de séroprévalence (ESSEN) réalisée en 1998-1999 a révélé que le pourcentage de séropositifs allait de 14 % entre 16 et 20 ans à plus de 65 % au-delà de 40 ans. Les sujets nés avant 1945 (40 ans au moment de l’étude) ont donc une forte probabilité d’avoir été déjà infectés. L’hépatite A est depuis 2005 une maladie à déclaration obligatoire. Les premières données concernant les années 2006 et 2007 montrent que plus de 1 000 cas d’hépatite A sont déclarés annuellement (2). L’incidence est de 1,62/100 000. Le tiers de ces cas est survenu en septembre-octobre, au retour des vacances. Les enfants de 0-15 ans sont les plus atteints mais les moins hospitalisés (30 % avant 16 ans vs 46 % après 16 ans). • Il existe 2 facteurs de risque principaux à présenter une hépatite A : – avoir une hépatite A dans l’entourage : ceci concerne 50 % des cas. Dans 75 % des cas, cette hépatite est survenue dans le milieu familial ; – avoir séjourné hors métropole : ceci concerne 40 % des cas. Dans plus de la moitié des cas, le séjour a eu lieu au Maghreb. Une consommation de fruits de mer est incriminée dans 20 à 30 % des cas. Le fait de fréquenter ou travailler dans une crèche ou un établissement pour personnes handicapées a été déclaré comme exposition à risque pour moins de 3 % des cas. • Des cas groupés ont été déclarés en Côte d’Armor, liés à la consommation de fruits de mer. Parmi les cas groupés en milieu familial, la plupart concernent des enfants vivant dans des conditions d’hygiène précaire (camps des gens du voyage). Des établissements scolaires, de la maternelle au collège, de même que des établissements pour personnes handicapées ont également été confrontés à des cas groupés. La moitié des cas d’hépatite A en France survient dans l’entourage d’un cas. Prévention de l’hépatite A ● Les mesures d’hygiène La prévention repose d’abord sur l’identification, l’isolement des cas, une exclusion des collectivités de 10 jours après le début de l’ictère(3) et l’amélioration des comportements d’hygiène. ● Les immunoglobulines spécifiques ne sont plus disponibles en France. Les immunoglobulines standard peuvent être utilisées, mais, dans les pays de basse prévalence, leur concentration en IgG anti-hépatite A est de plus en plus problématique. ● La vaccination représente donc un moyen de prévention essentiel contre l’hépatite A. Le tableau 1 (4) résume les caractéristiques et le schéma vaccinal du vaccin Havrix® ayant une AMM pour l’enfant à partir de 12 mois et l’adolescent jusqu’à 15 ans. Le tableau 2 résume les caractéristiques et le schéma vaccinal des vaccins combinés Hépatite A + Hépatite B, utilisables chez les enfants et adolescents de 12 mois à 15 ans. À noter que le vaccin Ambirix® n’est pas commercialisé en France. Il existe également un vaccin combiné Hépatite A + Typhoïde (Tyavax®), mais celui-ci n’a pas d’AMM avant 15 ans. Ce vaccin est très immunogène et permet un taux de séroconversion dans 98 à 100 % des cas un mois après la première injection. La seconde dose administrée 6 à 12 mois plus tard a un effet booster qui permet une protection à long terme. La durée de protection, jugée sur la persistance d’un taux protecteur d’anticorps, est d’au moins 10 ans. La protection pourrait être plus longue du fait de l’induction d’une mémoire immunitaire. L’efficacité vaccinale a été estimée à 97 % par une étude réalisée en Thaïlande (4). Ce vaccin est bien toléré et ne présente pas de contre-indication spécifique. Les recommandations vaccinales Les recommandations antérieures telles que listées dans le calendrier vaccinal 2008(5) sont résumées dans le tableau 3. L’application de ces recommandations était médiocre, notamment concernant la vaccination des voyageurs se rendant dans les pays de haute endémicité. Ceux-ci n’ont pas en effet une bonne perception du risque. En outre, le « retour au pays » ne donne pas lieu à une consultation de la médecine des voyages. Enfin, ce vaccin, relativement onéreux, n’était pas remboursé (comme tous les vaccins du voyageur). Ceci a amené à réviser ces recommandations. L’hypothèse d’une vaccination généralisée telle que recommandée aux États-Unis ou en Israël n’a pas été retenue en raison de la faible incidence de la maladie en France (6). Les nouvelles recommandations de vaccination ciblée La stratégie mise en place à Amsterdam, d’une vaccination ciblée des enfants et adolescents originaires de Turquie et du Maroc a démontré son efficacité en matière de réduction de l’incidence de l’hépatite A (7). Ainsi, le Haut Conseil de la santé publique (HCSP) a recommandé de vacciner à partir de 1 an les enfants des familles dont au moins un des membres est originaire d’un pays de haute endémicité et susceptible d’y retourner. Le remboursement dans cette indication est demandé (ce qui n’est toujours pas le cas actuellement). Les recommandations de vaccination des voyageurs sont par ailleurs maintenues. Les recommandations vaccinales antérieures ont par ailleurs été étendues : – à l’ensemble des personnels s’occupant d’enfants n’ayant pas atteint l’âge de la propreté ; – aux jeunes et personnels des structures collectives de garde pour personnes handicapées ; – aux patients atteints de pathologie hépatobiliaire susceptible d’évoluer vers une hépatopathie chronique, dont la mucoviscidose. La vaccination autour des cas Une étude prospective randomisée avait montré que la vaccination des sujets contacts intrafamiliaux d’un cas d’hépatite A avait une efficacité de 79 % pour la prévention de survenue de cas secondaires (8). Cette étude avait fait l’objet des critiques méthodologiques. Une étude plus récente a comparé l’efficacité d’immunoglobulines standard et d’une vaccination, administrées dans les 14 jours suivant un contact intrafamilial ou en collectivité avec un cas d’hépatite A (9). Cette étude montre que les deux méthodes sont efficaces pour la prévention des cas secondaires. L’administration d’immunoglobulines présente une tendance non significative à une meilleure efficacité que la vaccination. Ceci est compensé par une meilleure acceptabilité et surtout par la protection au long terme procurée par la vaccination. À partir de ces données, le HCSP a recommandé (10) la vaccination dans l’entourage familial d’un cas, dans les 14 jours et sans sérologie préalable des personnes non vaccinées, nées après 1945, sans antécédent connu d’ictère et n’ayant pas séjourné plus de 1 an dans un pays de haute endémicité. Si un de ces critères n’est pas rempli, il est recommandé de pratiquer une sérologie préalable. Le HCSP a également recommandé la vaccination de la population exposée dans les communautés de vie en situation d’hygiène précaire. Cette vaccination devra être appliquée après investigation par la Ddass. Par contre, la vaccination n’est pas recommandée systématiquement au contact d’un cas survenant en collectivité. La survenue d’un cas dans les établissements pour personnes handicapées nécessite la mise en place d’une enquête suivie de la mise à jour éventuelle des vaccinations des jeunes et du personnel. Dans les collectivité accueillant des enfants n’ayant pas acquis la propreté, la survenue d’un cas d’hépatite A ne justifie pas la mise en place d’une vaccination généralisée des enfants mais d’une enquête, d’un renforcement des mesures d’hygiène, d’une éviction du cas index et d’une mise à jour éventuelle des vaccinations du personnel. Les cas groupés surviennent le plus souvent dans les milieux où l’hygiène est précaire. Conclusion L’hépatite A est une maladie potentiellement préoccupante en raison du déplacement progressif de l’âge de la maladie. L’incidence actuelle n’incite pas à une vaccination généralisée, mais des mesures doivent être prises pour éviter l’importation de cas et la diffusion. Les mesures proposées devraient être efficaces… si elles sont appliquées Conflit d’intérêt : l’auteur déclare avoir bénéficié d’invitations à des congrès médicaux par les firmes produisant des vaccins et assuré (sans rémunération) des actions de FMC organisées ou sponsorisées par ces firmes.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :






