Publié le 03 oct 2010Lecture 11 min
Le syndrome des flushs gustatifs unilatéraux : un diagnostic clinique de dermatologie
G. DUTAU, Toulouse
Le syndrome du flush gustatif de l’enfant est un diagnostic d’interrogatoire et d’inspection. Devant des symptômes souvent méconnus (et pourtant évidents), le médecin n’a besoin d’aucun examen complémentaire. Les symptômes apparaissant au cours du repas, le diagnostic d’allergie alimentaire est souvent évoqué, et source d’examens complémentaires inutiles. Il faut connaître ce syndrome qui, peut-être, n’est pas aussi rare qu’on le croit. En voici une observation pédiatrique avec revue de la littérature.
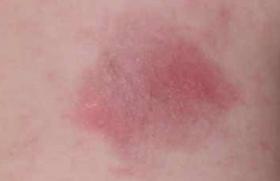
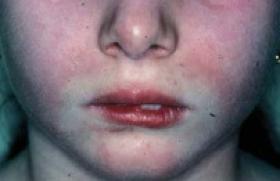
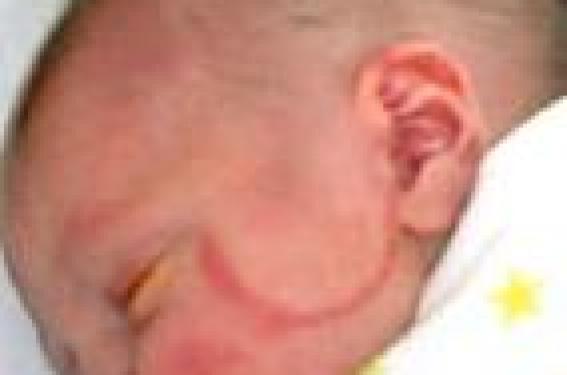
Définition Le syndrome du flush gustatif (SFG), presque exclusivement unilatéral, est très voisin du syndrome auriculotemporal (SAT) ou syndrome de Lucie Frey. Il se caractérise par une hypersudation gustative qui survient au moment des repas, dès la prise des premières bouchées, et disparaît rapidement à la fin de celui-ci. Le SFG, trop souvent confondu avec une allergie alimentaire (AA), est affirmé devant 4 critères : 1) le caractère unilatéral du flush, survenant rapidement dans le territoire du nerf facial au moment des repas ou immédiatement après ; 2) sa régression rapide ; 3) l’absence de symptômes associés ; 4) la présence fréquente d’antécédents traumatiques ou infectieux dans le territoire du nerf facial. Le diagnostic est alors évident, et il est totalement inutile de demander des examens complémentaires (allergologiques), sauf, exceptionnellement, dans les très rares formes bilatérales. Ce syndrome, à la fois classique et méconnu, mérite d’être rappelé aux dermatologues, aux allergologues et aux pédiatres. Observation Roman, né le 22 mai 2005, est un premier-né d’une famille dont la mère est allergique, en particulier aux phanères de chat. L’enfant est né au terme d’une première grossesse de déroulement normal. En raison de difficultés d’expulsion, une ventouse est appliquée, puis l’obstétricien est contraint d’appliquer un forceps. Le nouveauné ne présente aucun signe de souffrance : le score d’Apgar est à 10. Le poids (3,35 kg), la taille (50 cm) et le périmètre crânien (36 cm) sont normaux. En raison des antécédents allergiques maternels, le pédiatre conseille un lait hypoallergénique. Les céréales sont introduites à l’âge de 4 mois, puis on passe progressivement à un lait classique de 2e âge. À 7 mois, les parents décrivent les premiers épisodes de rougeur du visage, ce qui fait reprendre un lait hypoallergénique, dans l’hypothèse (systématique !) d’une allergie… Toutefois, la diversification commence à partir de 7 mois et demi. À la visite du 9e mois, la mère signale l’apparition d’un érythème en bande, s’étendant de la bouche à l’oreille, toujours du côté gauche, après l’ingestion de certains aliments. Cette rougeur subite de la peau survient dès les premières bouchées, puis disparaît en une quinzaine de minutes. Roman est chaud, sans sueurs locales, ni prurit, ni symptômes régionaux comme une rhinite ou une conjonctivite. Il n’existe pas de symptômes systémiques (urticaire généralisée) ni de gêne respiratoire sifflante. Il n’est toujours pas possible d’incriminer un aliment particulier. De plus, ces symptômes n’apparaissent pas systématiquement après chaque repas. On remarque qu’ils sont provoqués par les aliments plutôt solides, et non par les aliments lactés. À l’examen, l’enfant est en parfait état général avec un poids de 9,6 kg pour une taille de 71 cm. L’auscultation cardiaque, l’auscultation pulmonaire et l’examen ORL sont normaux. Il n’existe aucun signe de dermatite atopique. Des investigations allergologiques sont demandées : les prick-tests (PT) aux aliments usuels sont tous négatifs avec des témoins codéine et histamine positifs. L’enfant est revu à l’âge de 12 mois. Il présente encore ces épisodes de flush, toujours à gauche, au cours de certains repas. Son examen clinique demeure rigoureusement normal avec un développement staturopondéral excellent : 10,7 kg et 77 cm. Rétrospectivement, la photographie effectuée à la naissance nous est confiée : elle montre les stigmates semi-circulaires de l’application de forceps ou de ventouse entre l’orbite et le pavillon de l’oreille gauche (figure 1). Figure 1. Traces d’application de ventouses et de forceps à la naissance. À l’âge de 16 mois, l’enfant présente toujours des symptômes faciaux, mais ils sont moins fréquents. L’érythème est aussi moins étendu et moins rouge qu’auparavant. La mère indique qu’il survient souvent lorsqu’il mange des morceaux de pain ou certains biscuits, mais pas exclusivement. L’enfant n’éprouve aucune douleur, ni gêne locale, ni prurit. Conclusion : les antécédents d’application de forceps, le flush unilatéral dans le territoire du nerf facial survenant rapidement au moment des repas ou immédiatement à leur suite et, la régression rapide des symptômes, l’absence de symptômes associés permettent de porter le diagnostic de flush gustatif unilatéral. Discussion Le syndrome des flushs gustatifs unilatéraux (SFGU), souvent confondu avec le syndrome de Lucie Frey dont il est très proche (1) , est également voisin du syndrome de Bogorad(2,3) ou « syndrome des larmes de crocodile », caractérisé par une lacrymation excessive au moment des repas ou à l’ingestion de boissons. Ces syndromes sont en rapport avec une atteinte du nerf facial, dont les causes sont nombreuses, mais en particulier traumatiques ou infectieuses. Historique La description du syndrome auriculotemporal (SAT) est généralement attribuée à Lucie Frey, née en 1889 à Lwow (Pologne) et morte en 1943 dans le ghetto de cette ville. Ce fut certainement la première qui décrivit de façon complète le « syndrome des sueurs gustatives » chez un soldat polonais qui, blessé par un boulet de canon, avait développé une infection parotidienne (4). Sa grande honnêteté intellectuelle lui fit attribuer la première description de son syndrome à Kakub Lpisztat et à Samuel Godflam qui, en 1922, décrivirent un cas de sueurs localisées, survenant au moment des repas (in 5). Toutefois, une première description de ce syndrome est attribuée à Duphenix en 1757 (6) et reprise dans une revue publiée en 1999, où Dulguerov et coll. (7) concluent qu’il s’agit en fait très probablement d’une fistule parotidienne traumatique et attribuent la première description à Jules Baillarger (1809-1891), en 1853, dans le cadre d’une parotidite bilatérale (in 7). Cela montre combien la « paternité » de ce syndrome est difficile à déterminer. Nous retiendrons toutefois Lucie Frey, qui fit la description la plus complète. Symptômes cliniques Ceux qui connaissent le mieux le syndrome sont les ORL ou des stomatologues (8-10). En effet, après une intervention chirurgicale sur la parotide, son incidence est de 5,3 % à 53 % (11). Ce syndrome apparaît le plus souvent après une parotidectomie, mais aussi à la suite d’autres atteintes des glandes parotides ou sous-maxillaires, postchirurgicales, traumatiques (fractures de la mâchoire ou de l’articulation temporo-maxillaire), inflammatoires, infectieuses (adénites, parotidites)(12). Le temps de latence entre la parotidectomie et l’apparition des symptômes est en général de plusieurs mois, lié au temps nécessaire à la régénération nerveuse. Il peut cependant être beaucoup plus long : on a signalé des délais de 8 ans et demi chez une femme de 65 ans (12) et même de 14 ans chez un homme de 45 ans (13). Les symptômes, souvent mineurs, sont habituellement négligés par les patients. Le syndrome de Frey et ses formes sont très différents chez les adultes et chez les enfants. Le SFG débute parfois dans l’enfance ou la petite enfance, et même chez le nourrisson comme chez notre jeune patient. Entre 1970 et 2010, nous avons recensé une quarantaine de cas, le plus souvent isolés, mais aussi sous forme de séries : 3 cas (14-17), 4 cas (18) et même 8 cas (19) (tableau 1). Dans les 19 observations où le sexe est précisé, on relève 4 filles pour 15 garçons (79 %). Les symptômes débutent en général au cours des premiers mois de vie, entre 3 et 6 mois, lors du passage à l’alimentation solide, comme chez notre patient. En effet, la mastication déclenche plus les symptômes que d’autres stimulations digestives comme le fait de boire. En général, le flush débute dès les premières bouchées et disparaît peu après la fin du repas. Les douleurs sont exceptionnelles (20,21). La chaleur locale est souvent augmentée. La présence locale de sueurs est en faveur d’un syndrome de Frey stricto sensu ; leur absence est typique du SFGU comme chez notre petit patient. Dans les cas où l’évolution est connue, les symptômes persistent entre 1 et 2 ans, puis ils ont tendance à diminuer. Dans un cas, la vue de l’aliment déclenchant (compote) entraîne une hypersalivation (21). Le fait important, observé dans la littérature, est que ce syndrome est trop souvent confondu avec une allergie alimentaire : la souvenue d’une éruption au cours des repas évoque trop facilement ce diagnostic, surtout quand les aliments sont réputés très allergisants (22,23). Plusieurs auteurs signalent des cas déclenchés par les aliments suivants : tomates et fraises(20) ; bonbons, tomates, épices (15) ; chewing-gums, arômes acides (citron et fraise) et noix (24) ; fruits (oranges, bananes, citrons), bonbons et pain (25) ; jus d’o range, tomates, oignons (16), compotes (21,26). En réalité, considérés à tort comme des allergènes potentiels, ces aliments constituent en fait des stimuli par leur goût acide ou l’effort masticatoire qu’ils nécessitent. Diagnostic Dans la majorité des cas, le diagnostic est fourni par l’interrogatoire et l’examen clinique. L’exploration allergologique est inutile, sauf en cas d’hésitation dans les formes bilatérales (19,27,28) où le diagnostic pourrait être plus délicat. Toutefois, il existe un contraste entre la rapidité d’apparition des signes après la prise des aliments et leur absence de gravité. En effet, les symptômes d’allergie alimentaire d’installation rapide sont toujours associée à l’anaphylaxie, caractérisée par la gravité et la vitesse des symptômes, de type systémique, avec symptômes cardiovasculaires et/ou bronchospasme. Il n’y a rien de tel ici ! À signaler que le SFGU peut se présenter sous la forme d’une otite externe récurrente (29) ou comme un tic douloureux. La thermographie peut constituer une aide au diagnostic dans le syndrome de Frey postparotidectomie (30), mais cet examen est inutile au cours du SFGU de l’enfant. Quelques auteurs proposent de réaliser un test de provocation basé sur la mastication d’un aliment quelconque ou de chewinggum, ou sur la prise d’un bonbon acidulé. Le test à l’amidon iodé est parfois utilisé pour rechercher la sudation au cours du syndrome de Frey (12) ou l’écarter au cours du flush idiopathique (15). Diagnostic étiologique Le syndrome des flushs gustatifs unilatéraux de l’enfant a longtemps été considéré comme idiopathique, exception faite des rares cas consécutifs à une chirurgie parotidienne ou maxillo-faciale (17), à une fracture de la mâchoire (23), à un zona (22). Mais l’analyse de la littérature montre une forte proportion d’accouchements difficiles nécessitant en particulier une application de forceps comme pour notre patient. Dans une série de 8 cas(19), 6 sur 8 (75 %) avaient eu une application de forceps. De plus, les auteurs estimaient que cela avait été le cas pour au moins 14 des 28 enfants qu’ils avaient recensés dans la littérature. Pour notre part, nous avons enregistré une application de forceps dans 22 des 36 cas (61 %) où cet antécédent a été recherché. Nous pensons que cette estimation est en dessous de la réalité, car les difficultés d’expulsion ne sont pas toujours signalées ou sont oubliées. Physiopathologie La physiopathologie de ce syndrome fait intervenir une régénération aberrante des fibres du nerf auriculotemporal lésé dans diverses circonstances, traumatiques ou infectieuses, donnant lieu à la formation préférentielle de fibres sympathiques, expliquant une stimulation des glandes sudoripares et des vaisseaux sous-cutanés à la suite de l’ingestion d’aliments ou de boissons (31,32). La régénération aberrante du tissu composant les fibres nerveuses du nerf auriculotemporal sectionné est à l’origine de l’ensemble des symptômes survenant lors de ces syndromes : érythème (flushs gustatifs unilatéraux), sudation (syndrome de Frey), larmes (syndrome de Bogorad). Un cas familial autosomique dominant de syndrome lacrymoauriculo- dento-digital a été rapporté : le cas index était un enfant de 13 ans porteur d’un ensemble polymalformatif complexe, comportant, entre autres, des anomalies auriculaires, une surdité, une atrésie des choanes, une absence de canal lacrymo-nasal et de glandes lacrymales (33). Prise en charge Chez l’enfant, la bénignité du SFG unilatéral impose une abstention thérapeutique (19,27,34) sous couvert d’une bonne explication du phénomène. Chez l’adulte, quelques publications sont en faveur d’un effet positif de l’injection de toxine botulinique dans les cas sévères (invalidants) de syndrome de Lucie Frey ou de syndrome de Bogorad (35,36). Conclusion Le SFG unilatéral est une entité voisine du syndrome de Frey, dont il mérite cependant d’être distingué du fait de l’absence de sudation. Ces flushs, longtemps considérés comme idiopathiques, sont secondaires à une atteinte du nerf facial, traumatisé lors d’accouchements difficiles, en particulier par l’application de forceps. L’évolution est bénigne. Le diagnostic est avant tout clinique et, surtout, aucune exploration allergologique n’est nécessaire. Aucun traitement n’est indiqué, car l’affection est bénigne et son évolution est le plus souvent régressive. Nous remercions les parents, qui nous ont autorisés à reproduire les documents photographiques. Ils contribueront à mieux faire connaître ce syndrome, à éviter la réalisation d’examens complémentaires inutiles, en particulier allergologiques, et à rassurer pleinement les familles.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :