Publié le 03 sep 2006Lecture 8 min
Le diagnostic au bout de la langue : principales pathologies de la muqueuse buccale de l’enfant
E. Bourrat - Hôpital Robert-Debré, Paris
La pathologie de la muqueuse buccale de l’enfant représente une spécialité transversale par excellence puisqu’elle concerne à la fois le dermatologue, le stomatologue et le pédiatre et s’étend à d’autres domaines aussi variés que les maladies génétiques, infectieuses, systémiques voire psychiatriques.
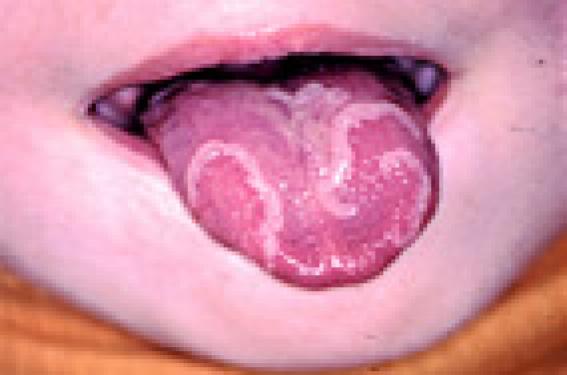
L'aspect de la langue est depuis toujours considéré comme un bon reflet de l’état général – et plus particulièrement nutritionnel – du jeune patient. Organe d’accès facile à l’examen clinique, la langue est l’objet de modifications variées et fréquentes, sources d’éventuelles inquiétudes (voire d’un hyperinvestissement pathologique chez certains adolescents cancérophobes), chez les parents et les médecins. Langue et pathologies générales Chez l’enfant, il est important de connaître les variations de l’aspect de la langue, afin d’éviter des investigations complémentaires et des traitements, souvent inutiles, parfois coûteux et souvent anxiogènes pour les parents. En effet, les anomalies de la langue dans la population pédiatrique s’inscrivent le plus souvent dans le cadre d’une pathologie générale déjà connue ou de variations physiologiques, motif le plus fréquent de consultation. Langue géographique, langue fissurée Connue aussi sous les termes de glossite exfoliatrice marginée ou glossite migratrice bénigne (figure 1), la langue géographique partage avec la langue fissurée ou scrotale (figure 2) la même image histologique, les mêmes associations pathologiques (psoriasis, trisomie 21) et le même pronostic bénin : peu ou pas de retentissement fonctionnel, pas de risque de dégénérescence. L’abstention thérapeutique est de règle, y compris les antiseptiques locaux car irritants. Figure 1. Langue géographique. Figure 2. Langue fissurée. Les langues pigmentées La pigmentation ethnique (figure 3) devra être différenciée : Figure 3. Pigmentation de la langue chez un enfant d’origine africaine. – des hypermélanoses ou hypermélanocytoses (lentigo, nævus, lentiginoses) ; – des pigmentations endogènes (maladie d’Addison) ; – des pigmentations exogènes (AZT). Les hypertrophies papillaires Il conviendra de distinguer les hypertrophies physiologiques des papilles caliciformes formant le V lingual, ou foliées sur les bords latéraux de la base de la langue des : – hypertrophies diffuses des papilles fongiformes (langue framboisée) de la scarlatine (figure 4) et du syndrome de Kawasaki ; – hypertrophies localisées et douloureuses des papilles fongiformes dans la papillite familiale (probablem ent virale) ou dans les papillites irritatives (aliments épicés, par exemple). Figure 4. Langue framboisée de la scarlatine. Atteinte linguale et pathologies congénitales Plus rarement, une atteinte linguale peut être révélatrice d’une génodermatose au même titre que certains signes cutanés, ou s’intégrer dans le cadre d’un syndrome polymalformatif qu’elle peut aider à identifier. Ainsi, chez le nouveau-né et nourrisson en bas âge, c’est une pathologie congénitale qui sera en priorité évoquée : – soit une dysembryoplasie (freins, épulis, etc.) ; – soit une malformation vasculaire (lymphangiomes, hémangiomes, etc.) ; – soit une génodermatose. Principaux tableaux cliniques La pathologie infectieuse domine ici largement car : – d’une part, l’écosystème de la cavité buccale est en cours d’acquisition depuis la naissance et est souvent modifié par les poussées dentaires, les antibiothérapies itératives et, plus tard, par une hygiène buccodentaire insuffisante ; – d’autre part, l’immunité générale de l’enfant est également en cours de maturation. La stomatite érosive récidivante Elle signale le plus souvent un érythème polymorphe (figure 5) (post-herpétique en général), qui est caractérisé par des lésions en cocardes des membres et une chéilite nécrotique (croûtes hémorragiques). Figure 5. Stomatite érosive. La gingivostomatite herpétique (figure 6) en est le principal diagnostic différentiel ; elle ne concerne que la primo-infection et non les récurrences ; elle comporte une atteinte gingivale et des lésions vésiculeuses péribuccales. Figure 6. Primo-infection herpétique. L’aphtose idiopathique C’est un diagnostic d’élimination, il faut rechercher une neutropénie cyclique (NFS), une carence (folate, fer, zinc), une maladie systémique (maladies de Behçet, de Crohn), ce qui impose un examen général à la recherche d’une autre atteinte muqueuse ou cutanée. Une langue blanche > La candidose est exclue, sauf chez le nouveau-né et chez l’enfant sous antibiothérapie à large spectre. Dans ces cas bien précis, le diagnostic est clinique (aspect de pseudomembranes se détachant à l’abaisse-langue, figure 7). Figure 7. Candidose. Rappelons à cette occasion les difficultés d’interprétation du prélèvement mycologique sur les muqueuses : seul l’aspect de pseudomycélium à l’examen direct signe le caractère pathogène (et non saprophyte) du Candida albicans. Seul l’aspect de pseudomycélium à l’examen direct signe le caractère pathogène du Candida albicans. > La candidose chronique (figure 8) est souvent plus localisée, épaisse, adhérente, associée à une perlèche et survient dans un contexte bien différent : déficit immunitaire congénital ou acquis (sida), global ou spécifique (candidose mucocutanée chronique). Figure 8. Candidose chronique. > Le lichen est rare chez l’enfant, exceptionnel dans sa forme buccale isolée et de diagnostic clinique dans les formes typiques (réseau blanchâtre de la face interne des joues). > Les dermatoses lichénoïdes sont, en revanche, plus fréquentes chez l’enfant et associent à l’aspect leucoplasique une atrophie et des érosions (figure 9). L’histologie lichénoïde et le risque de dégénérescence sont communs à plusieurs affections, dont la réaction du greffon contre l’hôte (GVH) et la dyskératose congénitale. Figure 9. Leucoplasie et érosions d’une dermatose lichénoïde. > Le white sponge nævus (figure 10) – qui n’est pas un hamartome mais un trouble diffus de la kératinisation des muqueuses, d’identification génétique récente – donne un aspect blanchâtre confluent, fissuré, spongieux, asymptomatique de l’ensemble de la cavité buccale (et parfois génitale et anale). Il n’y a pas de risque de dégénérescence et le traitement, à visée esthétique, repose sur le laser. Figure 10. White sponge nævus Les tumeurs multiples de la langue Souvent à l’origine d’une hypertrophie, leur diagnostic étiologique repose soit sur l’imagerie (écho-Doppler, IRM), en cas de suspicion de malformation vasculaire, soit sur la biopsie. En fonction des caractères sémiologiques et du contexte, on évoquera : – un lymphangiome tissulaire avec aspect de pseudovésicules correspondant aux citernes lymphatiques (figure 11) ; Figure 11. Lymphangiome. – des hamartomes multiples dans le cadre d’un syndrome orofacial de type I (figure 12) ; Figure 12. Syndrome orofacial avec hamartomes multiples. – des lésions virales : condylomes multiples (figure 13) dans le cadre d’une infection VIH ; hyperplasie focale de Heck (HPV 13 et 22) en l’absence d’immunodépression mais sur terrain génétiquement prédisposé ; Figure 13. Condylomes multiples. – une génodermatose : maladie de Cowden, syndrome de Gardner, neurofibromatose, hypoplasie dermique en aire, neuro-endocrinopathie multiple de type 2. Une tumeur unique de la langue Le plus souvent, elle présente des caractères sémiologiques orientant le diagnostic. Dans le cas contraire, ou en raison d’une gêne fonctionnelle ou esthétique, une exérèse avec examen histologique systématique sera pratiquée. Les diagnostics les plus fréquents (par ordre de fréquence décroissante) sont les fibromes (figure 14), les diapneusies, les papillomes, les pseudokystes mucoïdes (figure 15), les botryomycomes (figure 16), la tumeur d’Abrikosof. Figure 14. Fibrome lingual. Figure 15. Pseudokyste mucoïde. Figure 16. Botryomycome. Une asymétrie de la langue Cette situation rare doit faire évoquer : une hypotrophie hémicorporelle congénitale (dont c’est souvent le signe le plus précoce), une atteinte du nerf hypoglosse (XII), une hémiatrophie faciale de Parry-Romberg (figure 17), ou une tumeur sous-cutanée telle qu’un neurofibrome (figure 18). Figure 17. Langue asymétrique d’un syndrome de Parry-Romberg. Figure 18. Neurofibrome lingual. Une ulcération ou érosion Ce cas doit faire discuter, en fonction de l’anamnèse et du contexte : – une lésion post-traumatique (on ne suture pas une plaie de langue, sauf en cas d’hémorragie non contrôlée) ; – une brûlure thermique (figure 19), électrique ou caustique ; Figure 19. Brulûre. – une vascularite (exceptionnelle) ; – une cause infectieuse (zona, HIV, leishmaniose et tuberculose en fonction du terrain) ; – une histiocytose. Le diagnostic de lésion autoprovoquée reste un diagnostic d’élimination. Le diagnostic de lésion autoprovoquée reste un diagnostic d’élimination, mais n’est pas rare, même sans pathologie psychiatrique sévère sous-jacente : tic de frottement de la langue contre une dent (figure 20) ou un appareil dentaire, dyskinésies buccolinguales chez les encéphalopathes, pathomimies. Figure 20. Aspect consécutif à un tic de frottement contre une dent. Prise en charge La prise en charge d’une glossite de l’enfant comporte évidemment le traitement étiologique quand il existe. Dans tous les cas, il ne faut pas négliger le retentissement fonctionnel spécifique chez l’enfant : risque de déshydratation ou de dénutrition en cas de difficultés alimentaires, troubles de l’élocution et retentissement orthodontique dans les atteintes chroniques.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :