Publié le 09 juin 2022Lecture 7 min
Deux cas cliniques d’infectiologie
Alain MARTINOT, Lille
Dans la grande majorité des cas, les pathologies infectieuses de l’enfant sont bénignes mais, comme nous le rappelle Alain Martinot (Lille) à travers ces deux cas cliniques, il faut savoir reconnaître les situations qui méritent une prise en charge en urgence et une surveillance étroite.
Une histoire d’otorrhée et de cholestase
Fabien, 10 ans, en famille d’accueil avec des séjours chez le papa, est en colonie de vacances quand il consulte le 21 juillet un médecin pour otalgie bilatérale et fièvre.
Il a des antécédents d’adénoïdectomie et de paracentèse à l’âge de 4 ans, et d’aérateurs transtympaniques de 5 à 6 ans. Le médecin note une otite moyenne aiguë gauche et prescrit un traitement local par ofloxacine. La persistance de la fièvre amène à une hospitalisation du 24 au 27 juillet. Il n’est mis en évidence aucune autre origine infectieuse qu’une otorrhée gauche, et un traitement par amoxicilline-acide clavulanique est administré du 24 au 31 juillet, jour de retour de colonie et d’arrivée chez le papa qui le décrit comme allant bien. Fabien est de nouveau fébrile à partir du 5 août, avec des vomissements répétés et une otorrhée persistante. Il est difficile de faire préciser s’il existe d’autres symptômes, mais le 10 août lors d’une visite chez le père, l’assistante maternelle trouve Fabien « altéré » et l’emmène aux urgences. L’enfant se plaint de douleurs cervicales, sans qu’il existe de raideur ni de douleurs abdominales diffuses. L’examen clinique révèle toutefois des signes de déshydratation modérée, un subictère, une hépatomégalie, une otorrhée purulente G et une angine (test de diagnostic du streptocoque A négatif).
Les premiers résultats biologiques montrent : une hyperleucocytose à 11 500/mm3 avec polynucléose neutrophile (9 600/mm3), un taux d’hémoglobine à 9,7 g/100 mL, une thrombopénie à 23 000 plaquettes/mm3, une protéine C-réactive à 150 mg/L et une procalcitonine à 90 ng/mL. La natrémie est à 127 mmol/L. Le taux de bilirubine totale est de 48 mg/L (82 μmol/L), dont 36 mg/L de conjuguée. Les transaminases sont au double de la normale, le taux de prothrombine à 85 % et le facteur V à 135 %.
Fabien présente donc une fièvre depuis 5 jours avec des marqueurs d’infection bactérienne élevés, une otorrhée purulente G, une angine, des cervicalgies, des douleurs abdominales, une cholestase sans insuffisance hépatique et une déshydratation hyponatrémique modérée.
Une échographie abdominale confirme une hépatosplénomégalie modérée, mais ne montre pas d’obstacle sur les voies biliaires, pas d’anomalie de l’échogénicité du parenchyme hépatique. La tomodensitométrie cérébrale avec injection montre un comblement des cellules mastoïdiennes gauches, une thrombose étendue de la veine jugulaire interne gauche, du sinus sigmoïde, du sinus transverse, faisant évoquer un syndrome de Lemierre.
L’enfant est transféré au CHU. Il est fébrile à 39 °C, se plaint de cervicalgies sans céphalées, avec une douleur à la rotation de la tête. Il n’y a pas de dysphagie, pas de trismus, mais une angine bilatérale, sans aspect de phlegmon, avec un voile et une langue bien mobile, une paroi pharyngée postérieure non bombante. On note des adénopathies sous angulo-maxillaires gauche et une otorrhée purulente. Il n’existe ni de trouble de l’oculomotricité ni de ptosis. Fabien est tachycarde à 125/min avec des extrémités chaudes, un temps de recoloration cutanée normal. La pression artérielle est à 95/31 mmHg, puis à 82/27, avec une moyenne à 42. La fréquence respiratoire est de 35/min sans signe de lutte et la SaO2tc à 96 %. Un premier remplissage vasculaire de 500 ml est réalisé. La lactatémie est de 3,9 mmol/L. Les D-dimères sont à 2 mg/L. L’ECG est normal. Un traitement par céfotaxime et métronidazole est administré avec un traitement antalgique. Une mastoïdectomie en urgence est indiquée, après un transfert en réanimation pédiatrique où sont réalisés deux nouveaux remplissages, une transfusion de concentrés plaquettaires juste avant le bloc et une ponction lombaire montrant un liquide céphalo-rachidien normal.
Après discussion multidisciplinaire, il n’est pas prescrit d’anti- coagulation à cette phase initiale. Un nouvel épisode hypotensif au bloc justifie un traitement vasopresseur par noradrénaline. L’évolution en postopératoire est favorable.
Une tomodensitométrie thoracique, indiquée compte tenu d’une polypnée et du diagnostic de syndrome de Lemierre, montre plusieurs nodules pulmonaires à contours flous évoquant des emboles septiques caractéristiques de ce syndrome, et l’absence d’embolie pulmonaire (figure 1).
Figure 1. Tomodensitométrie montrant des emboles septiques pulmonaires
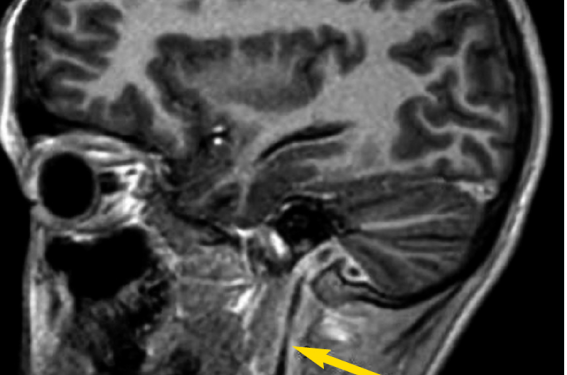
Le prélèvement peropératoire isole Fusobacterium necrophorum. Un traitement par Coumadine® est mis en route secondairement. L’IRM du 20 septembre montre la persistance d’un thrombus de petite taille au sein du sinus transverse sans extension à la veine jugulaire interne (figure 2), la stabilité des comblements et prises de contraste mastoïdienne gauche. Le suivi en échoDoppler montre enfin en décembre la reperméabilisation totale de la veine jugulaire interne. L’enfant guérit sans séquelle.
Figure 2. IRM montrant la thrombose de la veine jugulaire interne.
Le syndrome de Lemierre
Décrite par Lemierre en 1936 sous le terme de « septicémie postanginale », le syndrome de Lemierre affecte tous les âges : enfants, adolescents ou jeunes adultes immunocompétents, avec une mortalité de 5 % tous âges confondus. Il doit être évoqué devant l’association d’une fièvre, de douleurs cervicales, dans un contexte d’infection oropharyngée récente, avec survenue de symptômes pulmonaires. Il comporte une thrombophlébite de la veine jugulaire interne avec des emboles septiques multiples, surtout pulmonaires. F. necrophorum, deuxième cause d’angine bactérienne après le streptocoque A, est en cause dans 70 % des cas, mais d’autres anaérobies ou Staphylococcus aureus peuvent être isolés.
Chez Fabien, la mastoïdite a dominé le tableau même s’il présentait également une angine, une infection oropharyngée étant en cause dans 87 % des cas avec une dissémination à l’espace parapharyngé par contiguïté ou par les veines et lymphatiques tonsillaires. L’atteinte pulmonaire (emboles septiques) est très fréquente, alors que les emboles septiques hépatiques sont beaucoup plus rares (< 10 %). Le drainage en urgence du foyer infectieux est impératif. La durée d’anti- biothérapie est de 4 à 6 semaines. L’anticoagulation reste controversée.
Une dyspnée aux deux temps très fébrile
Louise, 20 mois, consulte au cabinet du pédiatre au mois de mars vers 18 h pour persistance d’une fièvre depuis 3 jours avec une température à 40 °C ce jour.
Une gêne respiratoire est remarquée depuis la veille, ayant augmenté rapidement en cours de journée. Louise est fatiguée, trop calme, ne joue plus, tout en gardant un bon contact avec sa maman. Elle a peu mangé depuis le matin, n’a bu que 50 ml de lait à 16 h. La pédiatre la trouve pâle, le teint un peu jaune. La fréquence respiratoire est à 45/min, avec un tirage sus-claviculaire et sus-sternal, intercostal, sous-costal. Il n’existe pas de distension thoracique et l’ampliation est normale. La SpO2tc est de 94 %. Il n’existe ni sueurs ni agitation. La fréquence cardiaque est à 170/min (T = 40 °C) avec des pouls bien frappés. Les pieds et les mains sont froids ; le temps de recoloration cutanée est de 2 sec. Il n’y a pas d’hépatomégalie. La pression artérielle est de 90/55 mmHg. Il n’y a pas d’éruption, pas de purpura. On ne relève pas d’antécédent de bronchiolite ou d’asthme, laryngite ou stridor, pas d’allergie. Les vaccins sont à jour.
Louise est adressée aux urgences. À l’admission, l’état respiratoire s’est aggravé : polypnée à 55/min avec dyspnée aux deux temps, augmentation de tous les signes de lutte, apparition de sueurs importantes avec une enfant un peu agitée. Il existe une hypercapnie à 55 mmHg.
Quelles sont vos hypothèses diagnostiques ?
Il n’existe pas d’hypersialorrhée, pas de refus de la position couchée. On n’entend pas de stridor, de cornage, de wheezing, ou de grunting. La voix n’est ni étouffée ni rauque. L’examen ne montre pas d’emphysème sous-cutané. Le murmure vésiculaire est symétrique et il n’existe pas de foyer de crépitants ni sibilants ou de bruit de drapeau. L’examen prudent de la gorge ne met pas en évidence de corps étranger pharyngé, pas d’obstruction amygdalienne, pas de voussure de la paroi pharyngée postérieure et l’épiglotte est normale.
Peu de temps après son admission, l’enfant présente brutalement des efforts de toux très importants, quinteux avec cyanose marquée, puis crache un énorme paquet muqueux dont la taille impressionnante amène à déplisser le contenu pour découvrir un moule laryngotrachéal (figure 3).
Figure 3. Moule laryngo-trachéal expectoré.
Le diagnostic est celui de laryngo-trachéite bactérienne, le plus souvent staphylococcique. Ce diagnostic doit être suspecté devant une dyspnée importante aux deux temps avec un syndrome infectieux très marqué : fièvre élevée et altération de l’état général. L’épiglottite est devenue exceptionnelle depuis la vaccination contre Hæmophilus influenzae type b, et la dyspnée est inspiratoire, la voix étouffée, la toux absente, avec une hypersialorrhée et la volonté d’une position assise qu’il faut respecter.
Une dyspnée aux deux temps doit évoquer une origine trachéale qui amène à suspecter un corps étranger trachéal (urgence à l’extraire car mobile), une dyskinésie trachéale, des causes de compression trachéale et, dans un contexte infectieux très marqué, une laryngotrachéite bactérienne. Ce diagnostic nécessite une surveillance en réanimation (ou surveillance continue proche d’une réanimation) et la réalisation d’une endoscopie trachéale qui confirme le diagnostic en montrant des membranes et permet de réaliser une véritable toilette trachéale, voire si nécessaire une intubation. Une réaggravation respiratoire doit amener à répéter éventuellement cet examen. Une antibiothérapie anti-staphylococcique est administrée.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :