Publié le 28 aoû 2006Lecture 9 min
Reflux vésico-rénal de l’enfant : traitement chirurgical
R. Politi, Centre chirurgical de l’enfant, Boulogne-Billancourt
L’apparition de nouvelles techniques a permis de faire évoluer la prise en charge thérapeutique de cette pathologie fréquente.
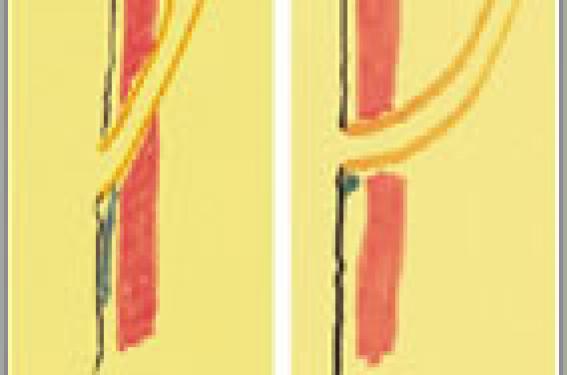
Le reflux vésico-rénal de l’enfant n’a pas beaucoup évolué en termes de symptomatologie, de diagnostic et d’évaluation pronostique ; après l’âge de 18 mois, l’intervention est incontournable. En revanche, sa prise en charge thérapeutique évolue depuis une dizaine d’années de façon erratique, mais ne semble pas encore faire l’objet d’un consensus. Rappels de physiopathologie Les mécanismes de la continence vésico-urétérale La continence de la jonction urétéro-vésicale est assurée par plusieurs mécanismes. Figure 1. Le trajet sous-muqueux de l’uretère. (a). Implantation normale de l’uretère, oblique, créant un long trajet intramusculaire et sous-muqueux. (b). Mauvaise implantation de l’orifice urétéral : l’uretère entre perpendiculai-rement dans la vessie. Le trajet sous-muqueux : l’implantation de l’uretère dans la vessie se fait de manière oblique, créant de fait un long trajet intramusculaire et sous-muqueux (figure 1a). Les fibres musculaires trigonales : l’uretère est « accroché » à la vessie et, en particulier au trigone, par un faisceau de fibres musculaires lisses longitudinales, dont le rôle est important lors de la miction. La contraction du détrusor pendant la miction Les causes du reflux Lors du remplissage vésical, le détrusor se laisse distendre et le passage de l’uretère vers la vessie se fait par un mouvement actif de péristaltisme urétéral. Lorsque la vessie est pleine, la pression intravésicale s’exerce sur l’orifice urétéral, grâce à la contre-pression du détrusor, au niveau du trajet sous-muqueux. Lors de la miction, les fibres musculaires trigonales « abaissent » l’orifice urétéral, augmentant la portion intramusculaire et sous-muqueuse et favorisant la continence de cet orifice urétéral. Ces mécanismes ne sont pas matures à la naissance et vont continuer à évoluer jusque vers 12-18 mois maximum. Au-delà de cet âge, il n’y a plus aucun espoir de voir un reflux vésico-rénal s’améliorer spontanément. Le reflux est dû dans la majorité des cas à une mauvaise implantation de l’orifice urétéral : soit il est ectopique, d’implantation trop haute, soit l’uretère entre perpendiculairement dans la vessie (figure 1b) ; l’association des deux est très fréquente. " Les mécanismes de la continence vesico-urétérale évoluent jusqu’à l’âge de 12-18 mois. " Le trajet sous-muqueux est le seul paramètre sur lequel la chirurgie puisse agir. Les 5 grades du reflux Figure 2. Les 5 grades du reflux vésico-rénal. La classification du reflux vésico-rénal nécessite l’urographie intraveineuse (UIV), qui renseigne sur la dilatation, et la cystographie, qui montre la distributivité. Cinq grades sont distingués (figure 2) : – grade I : le reflux n’atteint pas le rein ; – grade II : le reflux atteint le rein sans distensibilité ; – grade III : le reflux atteint le rein, l’uretère est distensible mais non dilaté ; – grade IV : le reflux atteint le rein, l’uretère est distensible et dilaté ; – grade V : le reflux sur méga-uretère. La distinction ancienne entre reflux actif et reflux passif n’a plus aucun intérêt. Cette classification, l’âge et la symptomatologie sont à la base de toutes les indications chirurgicales. La cystographie et l’UIV sont indispensables pour classifier le reflux. De cette classification dépend le traitement Les différentes méthodes thérapeutiques invasives Les méthodes chirurgicales La chirurgie, quelle que soit la méthode, a pour but de recréer un trajet urétéral intra-vésical long. Un grand nombre de techniques ont été décrites au fil des années. Les méthodes dont le principe est de modifier l’orifice d’entrée musculaire (intervention de Leadbetter-Politano) dans la vessie ont pratiquement disparu de la panoplie du chirurgien. Certaines interventions qui mobilisent la vessie s’adressent à des cas très spécifiques et rares. La seule intervention qui soit couramment pratiquée aujourd’hui est l’intervention de Cohen qui modifie la position de l’orifice muqueux de l’uretère, sans changer le point de pénétration musculaire dans la vessie. « La seule intervention couramment pratiquée aujourd’hui est l’intervention de Cohen. » Technique de l’intervention de Cohen L’intervention se fait exclusivement par voie intravésicale. Après dissection d’un ou des uretères, un tunnel est confectionné sous la muqueuse vésicale. L’uretère sera enfilé dans ce tunnel et fixé au muscle vésical, à la sortie du tunnel (figure 3). On peut parfois y associer un modelage de l’uretère lorsque celui-ci est d’un calibre trop important. Cette manœuvre a pour conséquence de diminuer le diamètre de l’uretère et donc de permettre un tunnel moins long. Il n’est pratiquement jamais nécessaire de laisser en place des sondes urétérales ou des prothèses en double « J ». Figure 3. Intervention de Cohen. Fiabilité de la technique La technique de Cohen est simple, de pratique courante, et ses résultats sont excellents, avec une réussite supérieure à 98 %. Complications et inconvénients Les complications sont essentiellement dues à une dissection trop importante de l’uretère, ce qui génère une ischémie, puis une sténose de l’uretère terminal. Les suites de l’intervention sont faciles, bien qu’il faille laisser en place une sonde vésicale pendant quelques jours durant la cicatrisation vésicale. Le seul problème réel de cette intervention est la conséquence de la modification des trajets urétéraux : il devient impossible de pratiquer, à l’avenir, une intervention endoscopique sur l’uretère (montée de sonde, urétéro-pyélographie rétrograde [UPR], lithotritie urétérale, etc.) alors que l’on sait que le développement de ces techniques est et sera exponentiel. Figure 4. La méthode endoscopique. Les méthodes endoscopiques Elles consistent à injecter sous l’orifice urétéral une « boulette » de produit pâteux qui va constituer un mur postérieur sur lequel pourra s’appuyer la pression vésicale au cours du remplissage, pour refermer l’uretère (figure 4). Le Téflon® Le premier produit à avoir été utilisé est le Téflon®, que l’on a accusé de pouvoir générer des granulomes inflammatoires dans les ganglions efférents de la vessie s’il était injecté de manière trop profonde. Il ne semble pas actuellement que l’on puisse fournir des preuves réelles de ce phénomène. Le MacroPlastique® Le MacroPlastique® n’a pas donné de meilleurs résultats. Bien que plus difficile à utiliser, il a eu plus de succès car les critiques ont été moins vives. Le Deflux® Ce composant à base d’acide hyaluronique, qui se présente sous une forme beaucoup plus fluide, a les faveurs des praticiens car beaucoup plus facile à injecter. Les résultats sont de l’ordre de 80 % de réussite, avec une possibilité de réinjection qui amène les chances de succès aux alentours de 90 %. Aucun pont n’est coupé en cas d’échec, et il est toujours possible de pratiquer une intervention de Cohen. Ces données sont à mettre en parallèle avec des avantages importants : chirurgie ambulatoire, absence de sonde urinaire en postopératoire et, surtout, possibilité ultérieure de chirurgie urétérale endoscopique. La méthode vésicoscopique Encore expérimentale, elle consiste à réaliser une intervention de Cohen classique par voie transpariétale, à l’aide du matériel vidéoscopique habituel. Bien que demeurent un certain nombre de difficultés techniques, cette méthode pourrait remplacer à terme la voie « macro-invasive » habituelle. Elle présente les mêmes résultats et est marquée par les mêmes complications que l’intervention de Cohen habituelle. Les indications Chirurgie classique ou méthodes endoscopiques ? Les différentes équipes sont assez polarisées sur leur pratique, et critiquent volontiers les interventions qu’elles n’utilisent pas. Les techniques endoscopiques peuvent être indiquées de première intention, sachant qu’en cas d’échec, un repli vers la chirurgie traditionnelle ne pose aucun problème. La très faible morbidité, la faisabilité en hôpital de jour et l’absence de drainage et de douleur postopératoire plaident pour cela. Dans certains types de reflux, le pourcentage de réussite est un peu inférieur. C’est le cas des reflux sur système double ou sur méga-uretère. La bonne technique est celle que l’on possède bien. Quand faut-il opérer ? Les indications du geste opératoire sont fonction de l’âge de découverte et du type de reflux (encadré). Lorsque la découverte du reflux se fait avant l’âge de 15-18 mois, l’espoir de guérison spontanée par maturation vésicale doit faire, autant que possible, surseoir à toute indication agressive. La chirurgie d’emblée peut se concevoir dans les grades V, lorsque la stabilisation est impossible sur le plan infectieux. Lorsqu’on peut attendre, même dans ces cas extrêmes, la chirurgie est plus facile et les résultats meilleurs. Lorsque le reflux est découvert après 18 mois, ou lorsque celui-ci persiste après la phase de traitement médical prophylactique, l’indication opératoire peut se poser immédiatement ou après une tentative de traitement médical de quelques mois. EN PRATIQUE Grade I : jamais d’indication opératoire sauf de très rares exceptions. Grade II : la chirurgie est la règle, sauf si le reflux est parfaitement bien supporté, sans infection urinaire. Grades III et IV : c’est le règne de la chirurgie, avec une indication opératoire quasi systématique. Grade V : la chirurgie est souvent indiquée si elle peut permettre de préserver (en partie) l’état des reins. L’abstention peut également avoir sa place, tout reste l’affaire d’une discussion entre chirurgiens et néphrologues. Ce qu’il faut retenir * Les techniques chirurgicales sont de deux types, et de « gravité » différentes (endoscopie ou intervention de Cohen, par vésicoscopie ou chirurgie ouverte). * Dans la mesure du possible, il n’y a pas lieu de se précipiter pour poser une indication chirurgicale, et si l’abstention est toujours de mise chez le petit de moins de 18 mois, elle peut également se justifier après, pendant 6 mois, pour se donner le temps d’une guérison spontanée. * Le grade I ne s’opère jamais, les grades III et IV toujours, les grades II et V le plus souvent. * Les résultats chirurgicaux sont excellents quelle que soit la méthode ; le pronostic à long terme est dépendant des lésions de dysplasie initiales qui justifient un suivi à très long terme, malgré la disparition du reflux.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :