Publié le 03 mar 2011Lecture 12 min
Les incompatibilités foeto-maternelles de groupes sanguins : 50 ans d’une épopée médicale exemplaire
A. SENDER, Y. BROSSARD, Centre d’hémobiologie périnatale, Paris
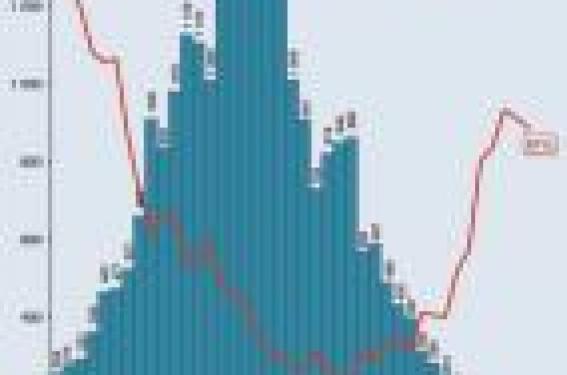
Les incompatibilités foeto-maternelles d’origine sanguine (IFM), et tout particulièrement l’IFM Rh-D, constituent un chapitre exemplaire dans l’histoire de la médecine. Il y a un demi-siècle, l’observation de complications foetales et néonatales gravissimes liées aux IFM a été à l’origine d’une peur du Rh négatif. Quelques décennies ont suffi pour parcourir le chemin allant de la description des symptômes à la prévention spécifique de l’immunisation Rh-D, la plus redoutée des IFM.
Les découvertes de certaines incompatibilités foetomaternelles (IFM) sont étroitement liées à celles des groupes sanguins correspondants. C’est ainsi qu’en 1939 Levine et Stetson ont évoqué, chez une mère venant d’accoucher d’un enfant mort-né, une immunisation érythrocytaire contre un antigène hérité du père, avant même que le groupe responsable ne soit identifié par Landsteiner et Wiener l’année suivante et nommé alors (à tort) Rhésus. Ces découvertes ont permis à Levine de préciser en 1941 le mécanisme physiopathologique de la maladie hémolytique du nouveau-né (MHNN) déjà évoqué par R. Darrow en 1938 et regroupant des symptomatologies aussi diverses que l’ictère nucléaire, l’ictère grave familial, l’érythroblastose et l’anasarque foetales. Les progrès intervenus au cours des décennies suivantes depuis le dépistage des immunisations maternelles, la prise en charge des foetus et des nouveau-nés les plus atteints jusqu’à la prévention même de l’immunisation Rh-D ont radicalement transformé le pronostic de cette pathologie. Prise en charge anténatale La situation à la veille des années 60 Jusqu’aux années 60, le dépistage des IFM se limitait, en l’absence d’antécédents, à des groupages ABO-Rh non systématiques et à des recherches d’agglutinines irrégulières aux méthodes de titrage non standardisées. La surveillance des IFM en cours de grossesse reposait essentiellement sur les examens cliniques. Pour ce qui est des traitements anténatals, ils se résumaient à la pratique du déclenchement prématuré de l’accouchement, dans le but d’éviter des morts foetales, mais exposait alors les nouveau-nés à des troubles respiratoires liés à leur prématurité. Avant les années 60, le traitement anténatal des IFM se résumait au déclenchement prématuré de l’accouchement. Les acquisitions au cours des décennies suivantes La concentration en bilirubine du liquide amniotique, témoin indirect de l’hémolyse foetale, fut proposée comme outil de sélection des patientes candidates à un accouchement prématuré. Les résultats étaient consignés sur un diagramme coordonnant la bilirubinamnie (ou l’indice spectrophotométrique 450 nanomètres) à l’âge gestationnel et délimitant trois zones d’atteinte (Liley, 1961). Cette première utilisation de l’amniocentèse en diagnostic anténatal fut étendue aux indications de la transfusion foetale par voie péritonéale (TIP), seule voie techniquement accessible moyennant une assistance radiographique, pour les foetus sévèrement atteints au début du dernier trimestre de grossesse (Liley, 1963). Initialement, la TIP permit la survie d’environ 40 % des foetus traités. L’efficacité des TIP augmenta progressivement au cours des 20 années suivantes grâce à l’échographie morphologique foetale, qui autorisera l’identification de signes débutants d’anasarque et un abord plus précoce et moins traumatique de la cavité péritonéale du foetus. C’est l’abord intravasculaire échoguidé de la veine ombilicale à l’insertion placentaire du cordon (F. Daffos) qui permettra de parfaire le geste, de rationaliser les indications par la mesure extemporanée du taux d’hémoglobine, et de traiter avec succès par transfusion (TS) ou exsanguinotransfusion (EST) in utero la plupart des foetus en état d’anasarque. La gestion actuelle des grossesses avec IFM Les patientes aux antécédents chargés doivent être d’emblée suivies en centre spécialisé. Pour la détection des atteintes foetales sévères inaugurales, la biologie prénatale est indispensable ; le prescripteur est grandement aidé par une réglementation (arrêtés de 1971 et 1985) qui prévoit, d’une part, le groupage ABO-Rh et Kell, et des recherches d’agglutinines chez toutes les femmes enceintes (Rh+ comme Rh-) dès le premier trimestre et, d’autre part, une panoplie d’analyses spécialisées (titrages, dosage pondéral des anticorps, génotypage non invasif du groupe sanguin foetal) capables de reconnaître les grossesses menacées. On estime aujourd’hui à 90 % le taux de succès des traitements transfusionnels in utero par une équipe bien entraînée. L’amélioration la plus récente (Mari, 2000) concerne la mesure de vélocité au pic systolique à l’artère cérébrale antérieure du foetus. Un abaque reliant la vitesse circulatoire au taux d’hémoglobine du foetus autorise désormais un diagnostic non invasif précoce et sensible de l’anémie avec une bonne spécificité, bien avant le développement d’épanchements séreux. De plus, cette technique permet de mieux définir l’intervalle entre deux actes transfusionnels, contribuant à diminuer le risque cumulé des actes invasifs. On estime aujourd’hui à 90 % le taux de succès des traitements transfusionnels in utero par une équipe bien entraînée. Prise en charge postnatale L’état des lieux fin des années 50, début des années 60 ● L’incompatibilité n’était souvent découverte qu’à la période néonatale. Les IFM concernent la plupart des systèmes de groupes sanguins, mais au cours de cette période l’IFM Rh-D dominait toutes les autres, généralement méconnues. Les IFM n’étaient alors souvent découvertes qu’au moment de la naissance. Dans les cas où l’IFM était connue en cours de grossesse, il était quasi impossible de prédire le degré d’atteinte du foetus ou du nouveau-né. ● Les traitements mis en oeuvre chez le nouveau-né étaient exclusivement transfusionnels. À la naissance, la TS ou l’EST par cathétérisme de la veine ombilicale proposée par Diamond en 1947, et bien codifiée par David en 1959, s’imposaient chez un nouveau-né en état d’anasarque ou sévèrement anémique. Par la suite, l’indication la plus courante d’une EST pour prévenir l’ictère nucléaire reposait sur la règle des 180-200 mg/l de bilirubine (Hsia). L’EST devait souvent être renouvelée plusieurs fois. Lorsqu’on examine (figure) l’évolution du nombre de nouveaunés EST (NN EST) en région parisienne entre 1955 et 1995, on s’aperçoit que ce nombre, d’abord modeste, ne correspond pratiquement au début qu’à des IFM Rh-D. On observe par la suite une ascension NN-EST expliquée par un meilleur dépistage de l’ensemble des ictères sévères, dont les IFM-ABO. Pendant le même temps, la proportion des IFM (IFM-ABO exclues) baissait. Nombre d’enfants exsanguinotransfusés pour ictère et proportion de maladies hémolytiques (ABO exclus) au Centre d’hémobiologie périnatale de Paris. Le grand tournant des années 70 : un diagnostic et une prise en charge anténatals Grâce aux progrès des années 60, le degré d’atteinte des foetus en cas d’IFM par allo-immunisation a pu être apprécié avant la naissance. Dans le cas d’IFM sévère, qu’il y ait eu traitement anténatal ou pas, le nouveau-né devait être pris en charge dès la naissance dans le contexte d’une programmation de celle-ci. Le dépistage des IFM-ABO est sans intérêt durant la grossesse (aucun risque anténatal). Une double révolution thérapeutique est apportée par deux innovations thérapeutiques majeures et concomitantes des années 70 : d’une part, l’immunoprophylaxie Rh (IP-Rh) et, d’autre part, la photothérapie (PT) de l’ictère, qui vont entraîner dès lors une décroissance inexorable des exsanguinotransfusion de nouveau- nés (figure). Le recours à l’exsanguinotransfusion décline avec l’apparition de l’immunothérapie Rh et de la photothérapie dans les années 70. ● L’immunoprophylaxie Rh-D H.R. Nevanlinna en 1956 a montré que l’incompatibilité ABO mère-foetus agissait comme une IP-Rh naturelle par les anticorps anti-A et anti-B maternels. L’expérimentation conduite par K. Stern en 1961 chez des prisonniers Rhvolontaires injectés avec des hématies Rh+, recouvertes ou non d’anticorps anti-D IgG, a démontré l’efficacité dans ce contexte d’une IP-Rh par IgG anti-D. Des essais thérapeutiques par administration d’anti-D chez des accouchées Rhont confirmé à la fois l’efficacité et l’innocuité de cette approche. L’IP-Rh par IgG anti-D était née. À partir de 1967-1968, la pratique de l’IP-Rh du postpartum s’étendit alors progressivement en France. Au cours des années suivantes, d’autres circonstances favorisant la survenue d’hémorragies foetomaternelles furent identifiées, conduisant à une extension des indications de l’IP-Rh (FC, IVG, amniocentèses, etc.). Enfin, l’observation d’immunisations anti-D survenant dans la seconde moitié de la grossesse a conduit à proposer en 2005 une couverture systématique par 300 μg d’Ig anti-D à 28 SA, dans l’attente de la réserver aux seules femmes enceintes de foetus RhD+, c’est-à-dire lorsque le génotypage RhD foetal non invasif sera techniquement et économiquement généralisable (étude en cours, GENIFERH 2008-2011). Il convient d’ajouter à cette IP Rh(D), la prévention des immunisations transfusionnelles anti- Kell et anti-c, à l’origine des IFM les plus sévères après l’IFM Rh-D, grâce au phénotypage Rhésus étendu et Kell (obligatoires) permettant une extension de la phéno-compatibilité transfusionnelle. ● La photothérapie Proposée dès 1958 par Cremer, la photothérapie (PT) ne sera prise au sérieux qu’une dizaine d’années plus tard. L’efficacité de la PT a d’abord été discutable, notamment du fait du remplacement de la lumière bleue par n’importe quel type de lumière blanche. Alors considérée comme un simple traitement d’appoint de l’EST, la PT n’en a pas moins déjà contribué à réduire les indications de l’EST, ne serait-ce qu’en encourageant un certain attentisme. Les perfectionnements successifs des années 1970 aux années 2000 Les progrès de la photothérapie La mise au point de radiomètres spécialisés destinés à contrôler l’efficacité de la photothérapie a fait prendre conscience de son insuffisance. Une source de lumière bleue « TL 52 » qui s’est révélée être la plus performante a progressivement équipé tous les appareils. L’importance de la surface cutanée simultanément exposée a conduit dans un premier temps à placer des réflecteurs sous l’enfant irradié par le haut. Mais c’est surtout la mise au point de la photothérapie intensive (PTI) permettant une irradiation intense et simultanée sur près de 360° qui a constitué l’étape décisive. L’efficacité de la PTI est du même ordre que celle d’une EST, et permet son application dans les ictères hémolytiques sévères, mais exige alors sa mise en oeuvre précoce et prolongée, ainsi qu’une étroite surveillance de l’anémie et d’un possible rebond de la bilirubinémie à l’arrêt de la PT. Une remise en question de la règle des 200 mg/l Après s’être longtemps focalisé sur les valeurs de la seule bilirubine totale (BT), on s’est aperçu que la fraction de bilirubine non liée à l’albumine (BNL), la seule neurotoxique, pouvait augmenter indépendamment de la valeur de la BT. On a identifié des situations à risque (souffrances périnatales, certaines médications, prématurité) où un taux même modéré de BT peut s’accompagner d’une BNL élevée. Ces états demandent une application précoce de la PT et l’institution de perfusions d’albumine. Il est possible de doser la BNL au moyen de différents tests, mais ceux-ci ne sont pratiqués que par une minorité de laboratoires. La BT et la règle des 200 mg, restent encore trop souvent les seuls critères décisionnels. La rationalisation de l’exsanguinotransfusion À la réduction des indications de l’EST, il faut ajouter une diminution du volume de l’échange par l’utilisation d’une seule poche de sang, le relai pour la poursuite du traitement de l’hyperbilirubinémie étant pris par l’application d’une photothérapie performante immédiatement après l’EST. Un renouvellement de celle-ci est devenu exceptionnel. La figure montre qu’au terme de cette évolution le nouveau-né EST a atteint un palier apparemment incompressible, qui correspond le plus souvent à de mauvaises prises en charge diagnostiques ou thérapeutiques. Ces cas correspondent le plus souvent à des IFM, situation qui paradoxalement rappelle celle des années 50. L’introduction de la bilirubinométrie transcutanée La mise à disposition des praticiens au début des années 80 de bilirubinomètres transcutanés a constitué une aide précieuse au dépistage précoce et non invasif des formes évolutives d’ictères, en particulier dans le cadre des IFM-ABO. Le tracé systématique d’une courbe d’ictère chez tous les nouveau-nés éviterait les déconvenues d’une découverte tardive, parfois seulement après la sortie de maternité, d’un ictère par IFM-ABO. Conclusion Un rhésus négatif ne fait plus peur aujourd’hui et l’ensemble des incompatibilités foeto-maternelles a bénéficié des progrès diagnostiques et thérapeutiques de la médecine périnatale. Il convient d’insister sur la nécessité d’un respect des bonnes pratiques lors de chacune des étapes de la prévention, du suivi et des traitements, faute de quoi les complications « historiques » resteraient possibles.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :






