Publié le 24 mai 2011Lecture 8 min
Freiner la puberté : du consensus actuel aux perspectives
C. RAVERDY, J.-C. CAREL, hôpital Robert-Debré, AP-HP, Paris
La puberté précoce est un motif de consultation fréquent en pédiatrie qui pose plusieurs problèmes. La puberté est-elle réellement précoce ? Est-elle centrale ou périphérique ? Existe-t-il une indication à un traitement par agoniste du récepteur à la GnRH ? Que peut-on attendre de ce traitement ? Il est important de bien connaître les indications d’un tel traitement et ses éléments de surveillance, qui ont fait l’objet d’un consensus récent.
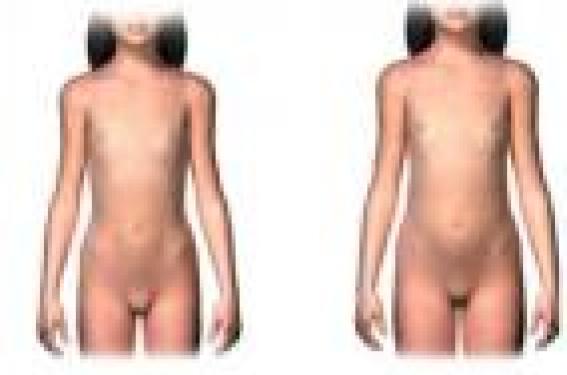
Qu’est-ce qu’une puberté précoce ? Le terme de « puberté précoce » est défini par la survenue des caractères sexuels secondaires (stade 2 de Tanner), à savoir un développement mammaire avant l’âge de 8 ans pour les filles et une augmentation du volume testiculaire avant l’âge de 9 ans chez les garçons (1) (figure). Cette définition, établie par J. M. Tanner etW. A. Marshall, date de la fin des années 60 (2). La définition de la norme a été remise en question par plusieurs études qui montrent une diminution de l’âge moyen du démarrage pubertaire, aux alentours de 10 ans chez les filles d’ethnie blanche et de 9 ans chez les filles d’ethnie noire (3,4). La pilosité pubienne est un autre caractère sexuel dépendant des androgènes (gonadiques ou surrénaliens) et non de l’axe hypothalamo-hypophysaire. Il existe une accélération de la vitesse de croissance quasi constante au cours des pubertés précoces. Si cette accélération est associée à une avance d’âge osseux importante, une fusion plus précoce des cartilages de croissance peut survenir et entraîner une perte staturale définitive. Cette perte de taille est fonction de la sévérité de la précocité de la puberté, de la rapidité d’évolution et de la taille au début de la puberté. Dans la majorité des cas, l’étiologie de la puberté précoce est d’origine centrale : il existe une réactivation trop précoce de l’axe hypothalamo-hypophysaire, ce qui déclenche une puberté normale, mais à un âge avancé. L’étiologie des pubertés précoces centrales est idiopathique dans 80 % des cas chez les filles. Mais attention, plus la puberté est précoce chez une fille, plus le risque d’organicité est important : 80 % des filles de 6 à 8 ans ont une forme idiopathique, contre seulement 30 à 40 % des moins de 6 ans (5). De même chez les garçons, seulement 30 à 40 % des cas sont idiopathiques ; les principales pathologies organiques retrouvées sont les tumeurs hypothalamo-hypophysaires (hamartome, gliome des voies optiques…), l’hydrocéphalie, les traumatismes crâniens. Dans la majorité des cas, l’étiologie de la puberté précoce est d’origine centrale. Les pubertés précoces périphériques sont plus rares et sont d’origine ovarienne (tumorale ou génétique), surrénalienne ou par apport exogène. Qui et comment explorer ? Examen clinique Devant tout développement mammaire chez une fille de moins de 8 ans ou toute augmentation du volume testiculaire chez un garçon de moins de 9 ans, une puberté précoce doit être suspectée et confirmée biologiquement. Stades 1 et 2 pubertaires de Tanner. L’interrogatoire et l’examen clinique peuvent déjà permettre : • d’authentifier la réalité de la puberté précoce (≠thélarche précoce) : développement des caractères sexuels secondaires associés à une accélération de la vitesse de croissance, à des changements du caractère, une irritabilité… ; • d’évaluer l’évolutivité de la puberté : l’évolution rapide (< 6 mois) d’un stade 2 de Tanner vers un stade 3, l’évaluation d’emblée en stade 3 et/ou l’apparition rapide de règles chez la petite fille signent une évolutivité de la puberté et doivent conduire à une exploration rapide ; • de trouver des éléments d’orientation vers une étiologie : les signes d’hypertension intracrânienne doivent être recherchés orientant vers une pathologie tumorale cérébrale. La présence de taches café au lait, en carte de géographie, métamériques, peuvent évoquer une puberté précoce périphérique dans le cadre d’un syndrome de Mc Cune Albright. Examens biologiques Les dosages d’estradiol (chez la fille) et des gonadotrophines (LH et FSH) de base sont des dosages de sensibilité et de spécificité médiocres. Les dosages de testostérone (chez le garçon) sont plus informatifs. Ces dosages ne peuvent être interprétés seuls. En cas de suspicion clinique, il faut réaliser un test au LHRH (ou GnRH) : s’il montre un pic de LH > 5 à 7 UI/l, cela signe un démarrage pubertaire d’origine centrale. La puberté précoce est périphérique lorsque la sécrétion de stéroïdes sexuels est indépendante des gonadotrophines. En cas de suspicion clinique, il faut réaliser un test au LHRH (ou GnRH). Examens d’imagerie • Les données de l’échographie pelvienne permettent d’étudier le degré d’imprégnation estrogénique de l’utérus : une hauteur utérine > 34 mm et des ovaires > 2 ml signent une puberté évolutive (6). • La radiographie d’âge osseux permet d’évaluer le degré de maturation osseuse et d’estimer un pronostic de taille adulte (7). • Dans le cas des pubertés précoces centrales, l’IRM cérébrale doit être systématique chez tous les garçons et chez toutes les filles de moins de 6 ans ; entre 6 et 8 ans, elle doit être réalisée si la puberté précoce centrale est confirmée. Qui et comment traiter ? (consensus 2009 sur le traitement par agonistes du récepteur de la GnRH) (8) Pourquoi un consensus ? Le traitement par agonistes du récepteur de la GnRH est utilisé largement, sans guidelines. Pourtant, la seule indication actuelle est la puberté précoce centrale évolutive. En 2008, l’ESPE (European Society for Paediatric Endocrinology) et la LWPES (Lawson Wilkins Pediatric Endocrine Society) ont réuni 30 experts dans le domaine de la pédiatrie et de l’endocrinologie, afin d’évaluer les connaissances et de formuler les recommandations possibles à partir des données disponibles. Plus la puberté est précoce chez une fille, plus le risque d’organicité est important. Qui traiter ? L’indication indiscutable au traitement est une puberté précoce centrale évolutive, confirmée biologiquement, chez une petite fille de moins de 6 ans ; car c’est dans ces conditions que le traitement a montré sa plus grande efficacité en termes de gain de taille. Entre 6 et 8 ans, et même si la puberté centrale a été confirmée biologiquement, le traitement doit être discuté en fonction de l’évolutivité de la puberté, du pronostic de taille adulte et du vécu de l’enfant et de sa famille. De même, lorsque l’évolutivité de la puberté est difficile à estimer, une réévaluation clinico-biologique doit être réalisée dans les 3 à 6 mois, afin de décider la pertinence du traitement. Comment traiter ? Le traitement par agoniste du récepteur de GnRH s’administre par injection intramusculaire mensuelle ou trimestrielle, ou encore par implant sous-cutané annuel. L’association avec d’autres traitements (antiandrogènes, inhibiteur de l’aromatase, hormone de croissance…) n’a pas été étudiée de façon randomisée et est actuellement non recommandée. Comment et quoi surveiller ? La surveillance de l’efficacité du traitement est essentiellement clinique : il faut vérifier tous les 3 à 6 mois, la régression ou du moins la stabilisation du développement mammaire ou testiculaire et de la vitesse de croissance. L’âge osseux est contrôlé tous les 6 à 12 mois. En cas d‘évolutivité clinique de la puberté sous traitement, un test au LHRH devra être réalisé pour vérifier la bonne freination de l’axe hypothalamo-hypophysaire. Sous traitement, l’âge osseux est contrôlé tous les 6 à 12 mois. Les meilleurs résultats du traitement sur la taille sont obtenus chez les petites filles traitées avant 6 ans (gain de taille d’environ 6 cm)(9). Pour les formes non évolutives entre 6 et 8 ans, les données de la littérature sont moins claires en termes de gain de taille. De plus, les études sur le retentissement psychosocial, sur la qualité de vie et le vécu de ces petites filles sont rares. L’arrêt du traitement est proposé vers l’âge de 11 ans, mais cette décision est fonction du souhait de l’enfant et de sa famille, de l’âge osseux, de la vitesse de croissance, de la taille cible et de la durée du traitement. Les effets secondaires doivent être recherchés ; à court terme, ils sont rares (réaction cutanée locale). À long terme, ils ont été moins bien étudiés, mais il ne semble pas y avoir d’effet du traitement sur la fonction reproductive, sur l’indice de masse corporelle ou sur la densité osseuse. Perspectives L’utilisation actuelle des agonistes du récepteur à la GnRH n’a d’indication que dans le traitement de la puberté précoce centrale. Plusieurs études ont tenté de montrer son efficacité dans la prise en charge d’autres pathologies (protection des gonades lors de traitements par chimiothérapie ; amélioration du pronostic statural chez les enfants nés avec un retard de croissance intra-utérin, présentant une hypothyroïdie sévère ou encore un déficit en hormone de croissance…). À l’heure actuelle, il n’existe pas de recommandation à ce sujet. Conclusion Les enfants présentant une puberté précoce doivent être explorés car, même rare, une pathologie organique doit être éliminée. Les indications du traitement sont précises et font l’objet d’un consensus récent qu’il faut connaître.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :






