Publié le 13 fév 2008Lecture 12 min
Eczéma de contact chez l’enfant : proposition d’une batterie standard pédiatrique
B. MILPIED, CHU Hôpital Saint-André, Bordeaux
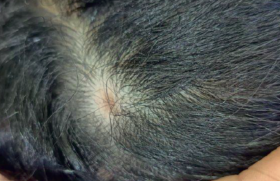
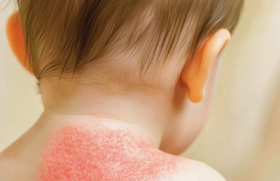
S’il y a quelques années, l’eczéma de contact chez l’enfant était considéré comme une pathologie rare, aujourd’hui les cliniciens reconnaissent qu’il s’agit d’une réalité incontestable. Sa fréquence est toutefois encore diversement appréciée. La prise en charge de l’eczéma de contact chez l’enfant fait poser en priorité plusieurs questions : l’existence ou non d’une sémiologie particulière par rapport à celle de l’adulte ; sa prévalence particulièrement au cours de la dermatite atopique ; enfin, la problématique des tests épicutanés avec l’intérêt ou non d’une batterie standard enfant.
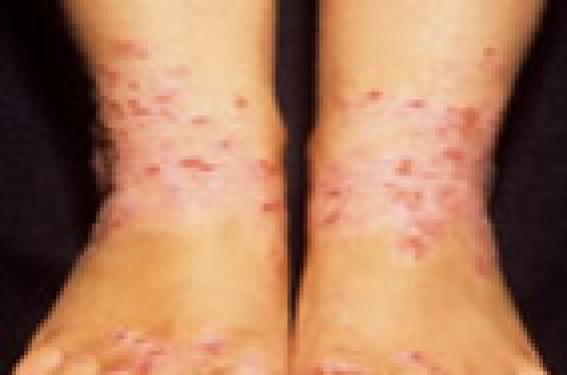
Épidemiologie - fréquence L’eczéma de contact chez l’enfant représente près de 20 % des dermatites pédiatriques et, dans une population non sélectionnée d’écoliers, 20 % d’entre eux présenteraient un eczéma de contact. Quand on s’intéresse aux populations sélectionnées, c’est-à-dire d’enfants consultant pour des suspicions d’eczémas de contact, on obtient des fréquences variant selon les études entre 3,6 à 71 %, avec une moyenne proche de 40 % ; cette variabilité est fonction des populations testées (atopiques ou non atopiques) et également des conditions des tests (utilisation ou non de batterie standard, nombre de tests posés…). Dernièrement, une étude multicentrique menée par le GERDA et le REVIDAL portant sur plus de 900 enfants, dont deux tiers atopiques, et tous testés avec la batterie standard adulte, signale 37 % de positivité à au moins un test de la batterie standard (publication en cours). Tous ces chiffres indiquent la réalité de la sensibilisation de contact chez l’enfant et situe sa prévalence aux alentours de 40 % dans une population d’enfants consultant pour un eczéma. La prévalence de l’allergie de contact est d’environ 40 % chez les enfants consultant pour un eczéma. L’eczéma de contact serait plus fréquent chez les filles, avec en premier lieu la mise en cause du nickel chez les filles de plus de 12 ans. Le risque de sensibilisation de contact augmente avec l’âge pour devenir au-delà de 14 ans similaire à celui de l’adulte ; il est reconnu aujourd’hui que c’est l’exposition croissante aux allergènes qui expose à ce risque croissant de sensibilisation avec l’âge. Cependant, il existe des cas documentés d’allergies extrêmement précoces, notamment dès les premières semaines de vie. Surtout, la sensibilisation de contact, comme chez l’adulte, varie selon l’origine géographique (par exemple, les expositions aux plantes), les habitudes vestimentaires, les habitudes pour se chausser et les habitudes thérapeutiques, surtout en ce qui concerne les topiques médicamenteux et les topiques cosmétiques. Le nickel est le premier allergène de contact chez les filles de plus de 12 ans. Manifestations cliniques ou quand penser à un eczéma de contact ? Dans l’ensemble, les situations cliniques qui amènent à évoquer une sensibilisation de contact chez l’enfant sont les mêmes que chez l’adulte, cependant certaines localisations doivent faire évoquer en priorité un eczéma de contact, notamment quand l’eczéma se situe dans la région péri-orale, la région péri-ombilicale, au niveau des paumes et des plantes, et devant toute localisation asymétrique. On doit savoir évoquer également une sensibilisation de contact devant une dermite persistante, malgré une prise en charge qui paraît adéquate, ou une dermite exacerbée par certains traitements topiques. Par ailleurs, chez l’atopique, il faut savoir rechercher une sensibilisation de contact pouvant aggraver la dermatite atopique (DA). Le problème chez l’enfant repose sur la difficulté de l’interrogatoire qui doit être extrêmement précis, de façon à définir au mieux l’environnement de l’enfant. Sources de sensibilisation particulière à l’enfant Bien entendu, l’enfant peut être sensibilisé à beaucoup d’allergènes communs avec l’adulte, mais il existe des sources de contact particulières : couches, jouets, vaccins et tous les objets sucés ou en contact avec la bouche ; comme chez l’adulte, le contact peut être direct, manuporté, aéroporté, mais également procuré par l’entourage, la famille, la nourrice, etc. Cela rend compte de l’importance de l’interrogatoire concernant l’environnement de l’enfant, de façon à pouvoir apprécier au mieux les risques de sensibilisation (tableau 1). Tableau 1. Principaux allergènes retrouvés chez l’enfant. – Métaux : nickel, cobalt, chrome, etc. – Topiques médicamenteux : non seulement le principe actif, mais les excipients : conservateurs, parfums, émulsifiants, etc. – Cosmétiques : parfums, mais aussi les conservateurs, tensio-actifs, etc. – Jouets : ballon, colles, plastiques, métaux, etc. – Objets en caoutchouc : ballon, élastiques, chaussures, objets destinés aux sports, etc. – Chaussures : chrome, additifs du caoutchouc, colles, colorants, etc. – Plastique : résines, jouets, colles, adhésifs, etc. – Plantes : lactones sesquiterpéniques dans les plantes de la famille des Composées ou des Asteracées (poison Ivy, poison Sumac…). – Tatouages : notamment les pseudo-tatouages contenant de la para-phénylènediamine (PPD) qui est source de sensibilisation primaire et d’allergie croisée potentielle (colorants textiles), etc. – Professionnels : à discuter chez l’adolescent en apprentissage, qu’il s’agisse de la coiffure ou d’autres activités comme les métiers de la construction, etc. Atopie et sensibilisation de contact chez l’enfant Si ce sujet a été longtemps controversé, on considère à l’heure actuelle que la prévalence de l’eczéma de contact est équivalente chez l’enfant atopique et non atopique ; il semblerait que les atopies sévères soient moins aptes à se sensibiliser comparées aux atopies modérées, mais la question n’est pas encore totalement tranchée. La prévalence est élevée ; ces dernières années, plusieurs études ont testé la sensibilisation de contact chez l’enfant atopique avec des chiffres oscillant entre 31 % pour G. Guillet, 37 % pour A. Pons et 40 % pour F. Giordano-Labadie. Toutes ces études ont montré que le risque augmentait avec l’âge, avec une sensibilisation de contact nettement plus élevée après l’âge de 5 ans. Il faut signaler chez l’atopique la difficulté d’appréciation de la pertinence, notamment en ce qui concerne les tests aux métaux, qui sont volontiers irritatifs chez l’atopique (pustuleux, purpuriques). En raison de cette prévalence élevée, la recherche d’une allergie de contact doit faire partie intégrante de l’exploration allergologique d’une DA chez l’enfant. Comme précédemment, les localisations inhabituelles (sièges, paumes, plantes) doivent faire évoquer une sensibilisation de contact au cours de la DA (conférence de consensus de 2001). Une asymétrie lésionnelle doit également faire suspecter ce diagnostic. Par ailleurs, toute non-réponse ou aggravation sous traitement, ou une localisation classique mais résistante au traitement (chéléite, paupières) doit faire réaliser une enquête allergique de contact. A gauche : eczéma de contact au niveau des pieds chez un enfant ayant une dermatite atopique A droite : eczéma de contact chez un enfant atopique. Au cours de la DA, les allergènes les plus souvent responsables d’une dermatite de contact sont dans l’ordre de fréquence décroissant : les métaux (le nickel), le mélange Fragrance, le baume du Pérou, la lanoline, la néomycine et les émollients ; dans l’étude de F. Giordano-Labadie, certains allergènes montraient une fréquence de sensibilisation inférieure à 1 % : cobalt, PPD, lactones sesquiterpéniques, mercaptomix, résine époxy, benzocaïne, formaldéhyde. Dans la même étude, l’auteur relevait des facteurs pronostiques de sensibilisation au cours de la DA : début précoce, gravité, âge de l’enfant. L’exploration d’une dermatite atopique doit comprendre une recherche d’allergie de contact. Pratique des tests épicutanés Ces tests doivent tenir compte des difficultés techniques propres à l’enfant : petite taille du dos, mobilité de l’enfant. Ils doivent tenir compte également de la lecture et de l’appréciation de la pertinence, du risque de sensibilisation active, du risque d’irritation, notamment chez l’enfant de moins de 18 mois et chez l’atopique. L’appréciation de la pertinence doit être d’autant plus vigilante qu’il s’agit d’un atopique, d’un tout-petit et de tests aux métaux (non reproductibilité, par exemple, des tests au nickel chez des enfants de moins de 18 mois). L’appréciation de la pertinence des tests doit être d’autant plus vigilante qu’il s’agit d’un atopique, d’un tout-petit et de tests aux métaux. Ces risques de sensibilisation active et d’irritation ont fait suggérer d’utiliser des dilutions moindres que celles utilisées chez l’adulte. Qu’en est-il d’une batterie standard chez l’enfant ? Tous les allergènes de la batterie standard adulte sont-ils utiles et applicables chez l’enfant et les concentrations utilisées chez l’adulte sont-elles adaptées à l’enfant ? Telles sont les deux questions qui se posent aujourd’hui en matière de pratique de patch-tests chez l’enfant. Divers auteurs ont cherché à répondre à cette question, notamment M. Vigan, qui a séparé les allergènes de la batterie standard chez l’enfant : en « allergènes en désuétude », « allergènes récents », « allergènes sources de sensibilisation active ou d’irritation », « allergènes incontournables ». Allergènes en désuétude : il s’agit des allergènes dont, déjà chez l’adulte, le taux de sensibilisation est inférieur à 1 % : benzocaïne, clioquinol, quaternium 15, primine (également irritante) ; ces allergènes n’ont pas leur place dans une batterie standard enfant. Allergènes récents : il s’agit des 3 allergènes qui ont été inclus ces dernières années dans la batterie adulte et qui ne sont pas évalués chez l’enfant : méthyldibromoglutaronitrile, pivalate de tixocortol et budésonide (marqueurs des dermocorticoïdes) ; étant donné l’augmentation de fréquence de sensibilisation aux dermocorticoïdes, ces allergènes ont probablement leur place dans une batterie standard enfant. Allergènes avec positivité tardive (sensibilisation active ?) : primine, paraphénylènediamine, isopropyl paraphénylènediamine, lactones sesquiterpéniques, résine époxy ; ces allergènes sont à discuter dans une batterie enfant, car s’ils ont pour risque l’induction d’une sensibilisation active, ils ont également pour bénéfice de pouvoir dépister des sensibilisations de contact très particulières, comme la PPD pour les pseudo-tatouages au henné, les lactones pour les composées et les résines pour certaines expositions des enfants au plastique, etc. Allergènes incontournables : il s’agit des 10 allergènes qui ont donné les plus forts taux de réactivité dans l’enquête multicentrique REVIDAL-GERDA : nickel, chrome, lanoline, Fragrance Mix, colophonium, miroxylon pereirae, parabens, néomycine, mercaptobenzothiazole et formaldéhyde. Une fois réalisée la présentation et la discussion des allergènes qui pourraient entrer dans une batterie standard enfant, il faut discuter de leur concentration : identique ou non à celle de l’adulte ? Étant donné les fréquentes réactions d’irritation aux métaux chez le petit enfant et l’atopique, certains auteurs discutent leur recherche chez l’enfant par open test, ainsi que la paraphénylènediamine, proposée en open ou diluée (1 %), la concentration utilisée chez l’adulte étant probablement trop importante pour l’enfant. La batterie standard chez l’enfant de moins de 5 ans proposée par M. Vigan, à la suite de cette étude REVIDAL-GERDA, est décrite dans le tableau 2. Tableau 2. Proposition de batterie standard de l’enfant de moins de 5 ans (d’après M. Vigan). – Nickel sulfate 5 % Open test – Potassium dichromate 0,5 % Open test – Lanoline 30 % – Fragrance mix 8 % Open test – Colophonium 20 % – Myroxylon pereirae 25 % – Parabens mix 16 % – Néomycine sulfate 20 % – Mercaptobenzothiazole 2 % – Thiuram mix 1 % Au-delà de 5 ans, elle propose d’ajouter 3 allergènes supplémentaires (tableau 3). Tableau 3. Allergènes incontournables au delà de 5 ans (d’après M. Vigan). – 4-ter-Butylphénol formaldéhyde resin (BPF) 1 % – PPD free base 1 % (eau) – Formaldéhyde 1 % (eau) En pratique, comment tester les enfants ? Il n’y a pas de recommandations officielles, mais il faut proposer un standard de tests : – soit l’utilisation d’une batterie standard européenne de l’adulte, comportant 24 allergènes, dont on peut enlever la primine ; – soit une batterie simplifiée, comme celle proposée par M. Vigan, à la suite de l’étude REVIDAL-GERDA (tableaux 2 et 3). Dans tous les cas, il faut tester les topiques médicamenteux et cosmétiques apportés par les parents, et les autres allergènes orientés par l’interrogatoire et l’environnement de l’enfant. La lecture doit être la même que chez l’adulte : 48 heures, 72 heures, 96 heures, parfois lecture plus tardive, avec une appréciation de la pertinence encore plus vigilante que chez l’adulte, notamment l’appréciation des positivités aux métaux. Dans tous les cas, il faut tester les topiques médicamenteux et cosmétiques apportés par les parents. Conclusion L’eczéma de contact chez l’enfant est une réalité, sa prévalence varie avec le sexe, avec l’âge, les régions géographiques, les habitudes de vie, et les thérapeutiques. Il faut certainement standardiser la pratique des tests chez l’enfant, soit en recourant à une batterie standard type adulte, soit en recourant à une batterie plus sélective enfant. Il faut toujours penser à tester les autres allergènes en fonction des données d’un interrogatoire poussé, et l’appréciation de la pertinence se fera en tenant compte des possibilités des dermites de contact de procuration. Il n’y a pas de limite d’âge pour tester les enfants et, enfin, il faut tester les enfants atopiques.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :