Publié le 12 nov 2008Lecture 7 min
Des érosions muqueuses chez un enfant
E. MAHÉ, Hôpital Ambroise-Paré, Boulogne-Billancourt
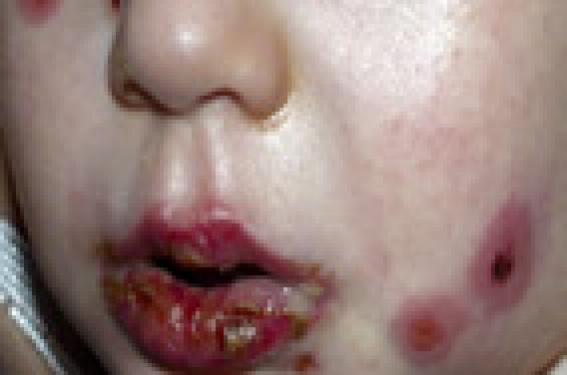
Samuel, 2 ans et demi, est adressé aux urgences pour l’apparition brutale depuis 48 heures d’érosions labiales dysphagiantes, accompagnées d’une altération fébrile de l’état général et de lésions cutanées rondes à distance.
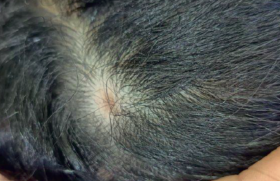
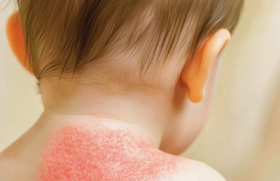
Observation L’interrogatoire des parents ne révèle pas d’antécédents particuliers, il n’y a pas de notion de contact avec une personne présentant un « bouton de fièvre ». Pendant la prise de température (T = 39,4 °C), Samuel avait une toux sèche. L’examen révélait des érosions en nappe des lèvres avec atteinte endobuccale (langue, muqueuse jugale, palais, gencives), une conjonctivite (figure 1), un érythème du gland et des lésions cutanées monomorphes. Ces lésions étaient localisées sur le visage et les membres supérieurs (figure 2). La lésion élémentaire était constituée de 3 cercles concentriques : une bulle centrale (certaines lésions croûteuses témoignaient de la rupture de la bulle figure 1), une zone œdémateuse et un érythème périphérique (figure 2). L’auscultation pulmonaire était normale. La radiographie pulmonaire montrait un syndrome interstitiel modéré. Figure 1. Érythème polymporphe : érosions labiales, conjonctivite et lésions en cocarde du visage avec centre bulleux. Figure 2. Lésions en cocarde du bras droit avec centre bulleux Diagnostic retenu Ce tableau associant des érosions de plusieurs muqueuses (bouche, yeux, verge) à des cocardes typiques et une fièvre évoquait un érythème polymorphe post-infectieux. La toux sèche orientait en premier lieu vers une infection à Mycoplasma pneumoniæ. L’enfant a été hospitalisé afin de l’hydrater, reprendre l’alimentation et débuter les soins locaux (bain de bouche antiseptique, vaseline sur les lèvres, collyres antibiotiques, pommade à la vitamine A et larmes artificielles dans les yeux). Un traitement par josamycine a été débuté d’emblée devant la suspicion d’infection à Mycoplasma pneumoniæ. Les sérologies ont confirmé cette infection par un taux élevé d’IgM anti-Mycoplasma pneumoniæ avec un taux d’IgG normal. Le contrôle sérologique de J15 n’a pas été effectué car l’enfant se portait parfaitement bien tant d’un point de vue dermatologique que pulmonaire. Commentaire L’érythème polymorphe post-infectieux présente chez l’enfant deux particularités qui en font leur gravité potentielle : la nette prédominance de l’étiologie mycoplasmique et le retentissement sévère en cas d’atteinte muqueuse avec arrêt potentiel de toute prise alimentaire. Le diagnostic est clinique. Il s’agit d’une éruption aiguë constituée de cocardes typiques (3 cercles concentriques, avec cercle central bulleux) à prédominance acrale. L’enfant est le plus souvent fébrile et l’atteinte muqueuse est possible mais inconstante. Les lésions vont régresser spontanément en 10-15 jours sans cicatrices. En cas de doute diagnostique, l’examen histologique d’une biopsie cutanée du centre de la lésion montrera une bulle intra-épidermique par nécrose kératinocytaire. Les principales étiologies infectieuses chez l’enfant sont le Mycoplasma pneumoniæ et l’Herpesvirus simplex (HSV). • Le Mycoplasma pneumoniæ doit être systématiquement recherché afin d’être traité. Il est d’une part, le germe le plus fréquemment rencontré chez l’enfant, et sa potentielle gravité impose son traitement. Il est conseillé de faire systématiquement une radiographie pulmonaire. La recherche du germe peut se faire par sérologies (recherche d’IgM) permettant souvent un diagnostic rétrospectif ou, dans certains centres, une recherche du génome bactérien par technique de biologie moléculaire (PCR nasale). En cas de toux ou d’anomalie même mineure de la radiographie pulmonaire, il faut d’emblée traiter par macrolides une éventuelle infection à mycoplasme sans attendre les résultats bactério-logiques. • L’infection herpétique, le plus souvent à type de primo-infection buccale, peut aussi être responsable d’érythèmes polymorphes. Cette étiologie serait proportionnellement plus fréquente chez l’adulte. Les lésions herpétiques précèdent alors l’érythème polymorphe et c’est l’interrogatoire qui permet de faire le diagnostic. La recherche de virus est souvent négative au moment du diagnostic. Seule la sérologie avec 2 sérums à 15 jours d’intervalle permettront de confirmer le diagnostic rétrospectivement. Certains dermatologues proposent de traiter l’herpès par aciclovir (Zovirax®) ou valaciclovir (Zelitrex®) en cas de suspicion d’herpes bien que cela n’ait pas démontré son intérêt. En cas de récurrence de l’érythème polymorphe, une origine herpétique doit être suspectée et un traitement par aciclovir (Zovirax®) ou valaciclovir (Zelitrex®) au long cours proposé permettant de prévenir les rechutes d’herpes et d’érythème polymorphe. • Enfin, d’autres infections virales, bactériennes et mycosiques plus anecdotiques sont régulièrement rapportées. Des érythèmes polymorphes post-vaccinaux ont aussi été décrits, notamment après le ROR. Le traitement est symptomatique et étiologique. En cas d’altération de l’état général et de refus d’alimentation observé surtout chez les plus petits, une hospitalisation est nécessaire pour traiter la douleur, réhydrater, voire renutrir l’enfant, de préférence à l’aide d’une sonde naso-gastrique. Les soins locaux sont non spécifiques et visent à aider à cicatriser (vaseline sur les lèvres, pommade à la vitamine A dans les yeux) et éviter les surinfections (chlorexidine aqueuse sur les érosions post-bulleuses). Figure 3. Syndrome de Stevens-Johnson médicamenteux : atteinte labiale sévère ; pseudococardes du visage avec décollement en nappe. Diagnostics différentiels Devant des érosions buccales douloureuses associées à des lésions bulleuses à distance, deux diagnostics doivent être évoqués : • La gingivo-stomatite herpétique correspond à une primo-infection herpétique le plus souvent à HSV1. Elle se présente sous la forme d’un semis de vésicules confluentes, pouvant donner des nappes érosives au niveau buccal. Les autres muqueuses sont épargnées. Comme dans cette observation, il est observé une altération de l’état général, souvent une dysphagie et de la fièvre. La lésion élémentaire est une vésicule et non une bulle, et il n’est pas observé de cocardes dans la gingivo-stomatite herpétique. Cependant, une gingivo-stomatite herpétique peut déclencher un érythème polymorphe rendant l’analyse des lésions plus complexe. • La nécrolyse épidermique toxique ou syndrome de Stevens-Johnson est une toxidermie. Dans le syndrome de Stevens-Johnson médicamenteux, l’atteinte muqueuse prédomine avec le plus souvent atteinte buccale, ophtalmique, voire génitale. L’aspect sémiologique de l’atteinte muqueuse est superposable à celui observé chez cet enfant. La prise de médicaments inducteurs 7 à 15 jours avant l’éruption est nécessaire pour retenir ce diagnostic. L’aspect des lésions cutanées est le plus souvent différent. Les lésions débutent souvent au niveau du visage pour disséminer de façon descendante. L’atteinte distale est cependant fréquente. La lésion élémentaire est légèrement différente : il n’existe pas les trois cercles concentriques de la cocarde classique (« pseudo-cocarde ») : les lésions sont moins rondes, érythémateuses avec un centre nécrotique pouvant décoller (figure 3). En cas d’extension, les lésions sont souvent confluentes donnant des grandes zones de décollement.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :