Publié le 21 mai 2014Lecture 6 min
La porokératose
A. SERRIS*, A.-R. WANN**, E. MAHÉ*, *Service de dermatologie, **Anatomopathologie, Centre Hospitalier Victor Dupouy, Argenteuil
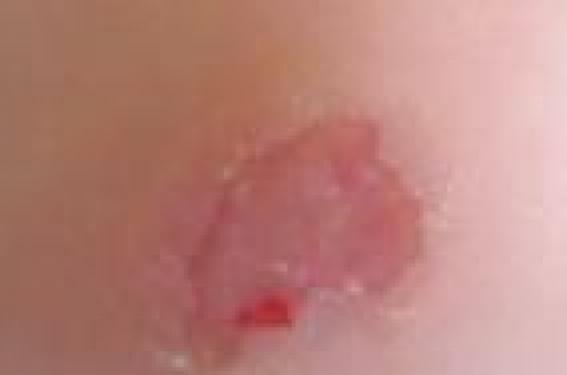
Une fillette de 11 ans est adressée en consultation de dermatologie pour avis sur une lésion kératosique du talon droit évoluant depuis 1 an.
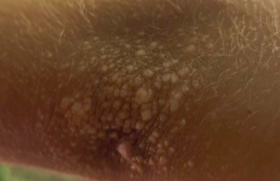
Observation Cette enfant a pour seul antécédent des migraines soulagées par la prise de doliprane. Il n’y a pas d’antécédent familial notable. Lorsqu’elle a consulté pour la première fois un dermatologue en ville, la lésion avait une taille de 8 mm et se présentait comme une plaque hyperkératosique homogène, à bords nets, entraînant une gêne à la marche. L’aspect clinique était stable lors d’une consultation de suivi 2 mois plus tard sans traitement, mais la lésion avait augmenté de volume et mesurait 15 x 10 mm (figure 1). Celle-ci était unique, kératosique et bien limitée. L’hyperkératose était retirée au bistouri (figure 2). Figure 1. Lésion kératosique du talon. Figure 2. Même lésion que dans la figure 1, après décapage au bistouri. Diagnostic Les principales hypothèses diagnostiques, avant le décapage au bistouri, étaient une verrue vulgaire (myrmécie ou en mosaïque) ou un hamartome épidermique, malgré le caractère acquis. Après le décapage, devant l’aspect homogène du centre de la lésion et la fine collerette hyperkératosique, le diagnostic de porokératose a été suspecté. Une biopsie cutanée a été donc réalisée à cheval sur la bordure de la lésion. Commentaires La porokératose est une génodermatose qui résulte d’un trouble primitif de la kératinisatisation d’étiologie inconnue. La lésion élémentaire est une plaque kératosique à disposition concentrique, qui évolue vers une lésion ovalaire comportant une zone centrale pouvant être lisse, atrophique, hyperou hypopigmentée, squameuse ou verruqueuse, et une zone périphérique hyperkératosique parcourue d’un fin sillon, le « chemin de ronde »(1). L’aspect histologique de la bordure de la lésion est caractéristique : la couche granuleuse comporte une interruption focale nette surmontée d’un étroit empilement de cellules cornées parakératosiques, comparé à une pile d’assiettes formant la « lamelle cornoïde »(2). Le centre de la lésion est discrètement atrophique et siège d’une inflammation lymphocytaire dermique non spécifique inconstante(3). Figure 3. Examen histologique de la bordure de la lésion parakératosique avec aspect de lamelle cornoïde. Différentes formes de porokératose Il existe 6 formes principales de porokératose : – la porokératose en plaques ou de Mibelli ; – la porokératose ponctiforme palmo-plantaire ; – la porokératose linéaire ; – la porokératose actinique disséminée ; – la porokératose palmo-plantaire disséminée ; – et la porokératose superficielle disséminée. La découverte dans l’enfance d’une porokératose est rare, moins d’une cinquantaine de cas ont été rapportés dans la littérature. La description de formes de l’adulte ayant débuté dans l’enfance suggère une sous-évaluation de la fréquence des formes pédiatriques et, probablement, un retard au diagnostic. Les deux formes principalement rapportées dans l’enfance sont la porokératose de Mibelli et la porokératose linéaire. La première apparaît généralement tôt dans l’enfance avec une nette prédominance masculine. Les lésions sont le plus souvent acrales. La porokératose linéaire est présente à la naissance ou survient dans les premières années de la vie, avec des lésions distribuées le long des lignes de Blaschko(4). Notre cas ne présentait qu’une seule lésion de topographie acrale. Des associations des différentes formes de porokératoses ont été décrites, notamment l’association d’une porokératose linéaire depuis l’enfance avec développement tardif d’une porokératose actinique disséminée(5). Seule une surveillance prolongée de l’évolution de la lésion et/ou de l’apparition ou non de nouvelles lésions permettra de classer la forme de porokératose de l’enfant rapporté ici. L'évolution est le plus souvent chronique, marquée par un risque de transformation maligne carcinomateuse dans moins de 10 % des cas. Il s'agit de carcinomes épidermoïdes, de maladies de Bowen et, plus rarement, de carcinomes basocellulaires(6). La surveillance au long cours de notre patiente est donc indispensable. Étiopathogénie L’étiopathogénie de la porokératose n’est pas encore formellement élucidée. Les lésions seraient dues à l’extension centrifuge d’un clone de kératinocytes épidermiques anormaux mutants, situés à la base de la lamelle cornoïde. La coexistence de différentes variantes cliniques chez le même individu et la survenue de cas d’aspects cliniques différents chez les membres d’une même famille suggèrent une variation phénotypique d’un désordre génétique commun. Des locus à risque ont été identifiés sur les chromosomes 1q, 12q, 15q, 16q, 18q(7-10). Plusieurs facteurs déclenchant ou favorisant jouent un rôle plus ou moins documenté dans la genèse des lésions : les rayons ultraviolets, l’immunodépression, le virus de l’hépatite C, certains médicaments ou encore des traumatismes(11,12). Traitement Le traitement de la porokératose n’est pas codifié et est le plus souvent symptomatique ou destructeur. Les lésions peu étendues peuvent être traitées par des produits locaux, tels que des émollients, des kératolytiques (proposés dans notre observation), le 5-fluorouracile, la trétinoïne ou les dermocorticoïdes, isolément ou en association(13-16). Les dérivés topiques de la vitamine D3 (calcipotriol, tacalcitol) ont été utilisés récemment avec succès chez quelques patients avec porokératose palmo-plantaire disséminée. Les lésions uniques ou peu nombreuses peuvent être détruites par chirurgie, cryothérapie, électrocoagulation-curetage, dermabrasion ou laser (CO2, à colorant, pulsé ou Q-switched). Les rayons Grenz ont été essayés avec succès dans un cas de porokératose avec lésions bulleuses. Les rétinoïdes systémiques (isotrétinoïne) sont utilisés d'emblée à hautes doses pour les formes disséminées de porokératoses, actiniques ou non. Leur efficacité est partielle et inconstante. Les rechutes sont fréquentes à l’arrêt et une aggravation sous rétinoïde a même été rapportée(17,18). Cependant, les rétinoïdes pourraient ralentir le développement des carcinomes. Une photoprotection préventive doit être conseillée chez des patients avec porokératose palmo-plantaire disséminée, et les lésions doivent être surveillées pour détecter précocement une transformation maligne.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :