Cancérologie
Publié le 15 avr 2021Lecture 9 min
Les incidentalomes en oncologie pédiatrique : « Docteur, est-ce normal cette image chez mon enfant ? »
Lucie ROUFFIANGE, Centre d’oncologie SIREDO (Soins, Innovation, Recherche en oncologie de l’Enfant, l’adolescent et du jeune adulte), Institut Curie, PSL université, Paris
Vous voyez en consultation un enfant pour une grippe qui traîne et il ressort de votre cabinet avec une tumeur médiastinale. Quelle idée de lui avoir prescrit cette radiographie thoracique vous dites-vous ? Ou, au contraire, heureusement de lui avoir prescrit ? Que faire de cette information ? Comment gérer cette découverte incidentale ? Comment informer les parents sans trop les alerter sachant que la plupart de ces découvertes sont bénignes ? Mais, à l’inverse, que faire pour investiguer cette « boule » afin de ne pas passer à côté d’un cancer ?
Autant de questions qui, devant les progrès de l’imagerie, se posent de plus en plus fréquemment en pratique quotidienne. Alors, plutôt que d’établir un catalogue des incidentalomes possiblement trouvés (et trouvables !) en pédiatrie, faisons un tour d’horizon sur la base de quelques vignettes cliniques pour illustrer cette problématique, afin de réfléchir aux éléments d’orientation dans la conduite à tenir, à la lumière de l’expérience annuelle d’un centre d’oncologie pédiatrique parisien.
Définition
L’incidentalome en oncologie pédiatrique est défini comme une image anormale découverte fortuitement chez un patient asymptomatique ou chez un patient symptomatique, mais chez qui ladite image n’explique pas les symptômes. En d’autres termes, c’est une lésion tumorale (bénigne ou maligne) découverte de façon inopinée lors d’une imagerie réalisée pour une autre raison. On la nomme parfois lésion « silencieuse », car sans symptôme, ni signe clinique évocateur.
Le modèle classique du symptôme menant à consulter le pédiatre, qui prescrira des examens paracliniques afin d’aboutir à un diagnostic, n’est pas de mise ici. Dans le contexte d’incidentalome, appelé aussi accidentalome ou encore fortuitome, quelque chose est trouvée sans l’avoir cherché. Les progrès de l’imagerie médicale amènent de plus en plus fréquemment à ce type de découvertes, dont la prise en charge doit évidemment être raisonnée et raisonnable, ces situations étant source de moult questions pour les soignants et de grande anxiété pour l’enfant et ses parents.
La prévalence des incidentalomes n’est pas clairement établie puisqu’elle varie en fonction des imageries utilisées et les données dont on dispose concernent essentiellement l’adulte. Les premiers incidentalomes décrits étaient surrénaliens, mais on peut en trouver de manière ubiquitaire : incidentalomes hépatiques, thyroïdiens, thoraciques, intracérébraux, pituitaires, etc. Dans toutes les parties du corps qui peuvent être imagées !
Par extension, on trouve aussi des incidentalomes en génétique (lors des séquençages d’exomes, par exemple) et des incidentalomes biologiques (la découverte fortuite d’anomalies biologiques asymptomatiques) que nous n’aborderons pas dans le présent article.
Impact de la découverte d’un incidentalome
La découverte accidentelle d’une masse amène souvent à la réalisation de tests supplémentaires, dont les conclusions ne sont malheureusement pas toujours univoques. Par ailleurs, ces compléments d’exploration engendrent des préjudices à plusieurs niveaux :
– pour le patient d’abord, avec la programmation d’examens complémentaires plus ou moins invasifs (imagerie avec possible exposition aux rayons, biopsie, etc.) qui peuvent être anxiogènes ;
– pour ses parents, avec l’inquiétude associée aux potentiels diagnostics évoqués ;
– pour les médecins ensuite, avec la peur de passer à côté d’un diagnostic et le dilemme dans le choix du traitement, conjugués à la pression judiciaire qui pèse de plus en plus régulièrement sur les épaules des praticiens ;
– et n’oublions pas les conséquences financières, l’ensemble de ces examens complémentaires ayant un coût non négligeable pour la société. Une fois un incidentalome mis en évidence, il est donc de bon ton de réfléchir de façon concertée aux examens à proposer, tenant compte de divers paramètres afin d’orienter la suite de la prise en charge.
Que considérer comme pathologique ?
S’il existe des recommandations radiologiques pour les prises en charge des incidentalomes chez les adultes (exemple : taille d’une masse rénale < 1,5 cm, surrénale < 4 cm, pituitaire < 1 cm), ce n’est pas le cas pour la pédiatrie ! On peut bien sûr dégager quelques éléments d’orientation, mais dans tous les cas, la concertation pluridisciplinaire en centre spécialisé doit être au centre de toute décision.
L’exemple des incidentalomes cérébraux
La découverte d’une lésion cérébrale sur une TDM (faite, par exemple, suite à un traumatisme crânien) amène à réfléchir, car il ne s’agit pas d’abord d’une localisation chirurgicale facile.
Il a été proposé par plusieurs équipes un algorithme de prise en charge, avec la proposition d’une surveillance par imagerie répétée si l’image présente des caractéristiques radiologiques de lésion de bas grade (absence de rehaussement, < 2 cm de diamètre, pas d’œdème périphérique et pas d’effet de masse). A contrario, en cas de situation à haut risque (caractère invasif à l’imagerie, symptômes neurologiques ou progression lors des imageries de surveillance), c’est une biopsie et/ou une résection chirurgicale qui est discutée.
Ce paradigme de surveillance, prônée dans les recommandations adultes, est parfois difficilement applicable en pédiatrie du fait de l’anxiété parentale, mais aussi pour éviter d’attendre une augmentation volumétrique de la lésion, rendant alors une chirurgie plus difficile sur un cerveau en plein développement. Dans tous les cas, il est nécessaire d’avoir une collaboration étroite entre oncopédiatre et chirurgien.
Piège des incidentalomes
Lors de la découverte fortuite d’une image radiologique d’allure tumorale, un bilan diagnostique doit être mis en route afin de caractériser la tumeur, mais le piège ensuite est de vouloir sous- traiter ou surtraiter ces lésions.
Ne pas surtraiter...
Pour exemple, dans les années 1980, des programmes de dépistage de masse des neuroblastomes par un dosage des catécholamines urinaires ont été mis en place chez les enfants de moins d’un an, notamment au Japon (entre 1985 et 2003), au Québec (entre 1989 et 1994) et en Allemagne (entre 1995 et 2000). L’ensemble des résultats des différentes équipes a permis de mettre en évidence une augmentation de l’incidence des neuroblastomes, sans aucun impact sur la mortalité spécifique liée aux formes agressives ! Il a été démontré que ces programmes entraînaient un surdiagnostic des neuroblastomes de pronostic favorable, souvent spontanément régressifs, sans aucun effet bénéfique sur la survie. Dès lors, par extrapolation, le traitement plus précoce d’une lésion surrénalienne diagnostiquée au stade présymptomatique n’aurait aucun impact sur la survie. La mise en route d’un traitement se doit donc d’être pesée avec tous les éléments diagnostiques et pronostiques en main, afin de ne pas surtraiter par une chirurgie inutile ces lésions qui seraient de simples ganglioneuromes matures, les plus souvent spontanément régressifs.
... mais ne pas sous-traiter !
À l’inverse, il est évident qu’il ne faut pas non plus sous-estimer ces cas d’incidentalomes en les banalisant. Pour exemple, voici un tableau récapitulatif des cas de tumeurs prises en charge à l’institut Curie sur l’année 2018 (tableau). Dans ce dernier, les tumeurs ont été classées selon le symptôme initial ayant mené à la première imagerie, quelle qu’elle soit. Ce récapitulatif ne tient compte que des tumeurs solides et des lymphomes (l’institut Curie ne prend pas en charge les patients atteints de leucémies). Notons le taux élevé de tumeurs révélées par des signes ophtalmiques, l’Institut Curie étant le centre de référence national de la prise en charge des enfants atteints de rétinoblastomes. Mis à part ces signes ophtalmiques, on constate que les 3 modes de révélations tumorales sont la palpation d’une masse, les douleurs et les signes neurologiques. Les incidentalomes arrivent bien après, avec 3 % du total des diagnostics, devant les signes digestifs et endocriniens. Les 3 vignettes cliniques qui suivent présentent certains des 7 incidentalomes de l’année 2018.
La palpation d’une masse est le mode de révélation tumorale le plus fréquent... bien loin devant les incidentalomes.
Vignette clinique n°1
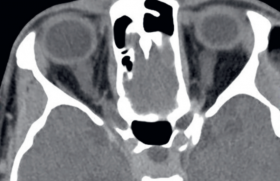
Le premier cas est celui d’un patient de 12,5 ans chez qui, dans un contexte de grippe, a été réalisée une radiographie thoracique. Celle-ci a mis en évidence fortuitement la présence d’une masse médiastinale postérieure gauche. Les compléments d’imagerie par IRM et TDM ont confirmé une masse de la gouttière costo-vertébrale gauche de T2 à T7, sans envahissement foraminal. Les catécholamines urinaires sont négatives, ainsi que le bilan médullaire et une faible avidité est constatée à la scintigraphie MIBG. Rétrospectivement, cette masse était déjà présente sur une radiographie antérieure faite 10 ans auparavant lors d’un épisode de toux (figure 1). L’ensemble de ces résultats orientent vers une tumeur neuroblastique mature, nécessitant une exérèse chirurgicale première. Le diagnostic histologique confir- mera un ganglioneurome mature, tumeur de pronostic favorable et sans nécessité de traitement adjuvant.
Figure 1. Radiographie thoracique faite à l’âge de 22 mois mettant rétrospectivement en évidence
une masse médiastinale postérieure (flèche) non repérée 10 ans auparavant
et conduisant au diagnostic de ganglioneurome mature.
1er message clé : Récupérer et réanalyser les éventuelles imageries antérieures. Une image déjà présente plusieurs années auparavant et sans signe d’évolutivité est rassurante.
Vignette clinique n°2
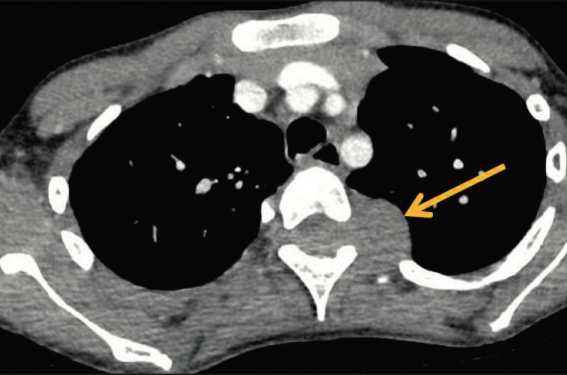
Il s’agit d’un patient de 9 ans ayant bénéficié d’un bilan respiratoire dans un contexte de prématurité avec séquelles pulmonaires. Le scanner thoracique met fortuitement en évidence la présence d’une masse tissulaire centrée sur le trou de conjugaison gauche T4, à développement intracanalaire et intrathoracique, en sablier, refoulant le cordon médullaire (figure 2). Lors de l’interrogatoire orienté, on retrouve une notion de douleurs dorsales à la mobilisation et des paresthésies intermittentes des membres inférieurs. Ni fièvre, ni altération de l’état général. Dans le contexte de la compression médullaire, une corticothérapie et une première cure de chimiothérapie sont débutées en urgence. Le bilan d’extension est négatif et le bilan diagnostique conclut finalement à un sarcome d’Ewing, nécessitant un traitement par chimiothérapie, chirurgie et radiothérapie.
Figure 2. Scanner thoracique mettant en évidence la masse du médiastin postérieur
s’avérant être un sarcome d’Ewing (flèche).
2e message clé : Faire un interrogatoire précis et orienté, permettant de débusquer d’éventuels symptômes non renseignés spontanément par le patient ou les parents. De même, un examen clinique minutieux à la recherche de signes cliniques a minima est indispensable.
Vignette clinique n°3
Cette dernière vignette clinique concerne un petit garçon de 12 mois qui, dans les suites d’une chirurgie pour hypospadias, a fait une complication postchirurgicale de fistule urétrale avec rétention urinaire. Dans ce contexte, la réalisation d’une échographie confirme le globe vésical et permet la découverte fortuite de tumeurs rénales bilatérales (figure 3) avec suspicion de néphroblastome bilatéral. On notera que l’hypospade de cet enfant s’intègre dans le cadre plus global d’une anomalie du développement génital devant faire suspecter la présence d’un syndrome de prédisposition. L’enfant bénéficie d’un traitement incluant de la chimiothérapie, une néphrectomie (dont l’histologie confirme le néphroblastome) et de la radiothérapie lombaire. Les analyses génétiques confirme un syndrome de Denys Drash.
Figure 3. Échographie abdominale chez un garçon de 12 mois faite
en raison de difficultés de miction après une cure d’hypospade,
mettant en évidence des masses tissulaires rénales
qui s’avèrent être des néphroblastome (aspect échographique du rein droit).
3e message clé : Évoquer des syndromes de prédisposition devant la présence de malformations ou de troubles du développement et envisager le risque de tumeurs associées.
Conclusion
Les incidentalomes sont de plus en plus fréquents en raison de la sensibilité croissante des imageries. L’attitude consiste à poser l’indication d’examens complémentaires de façon raisonnée, afin d’avancer dans le diagnostic tout en évitant de créer un climat anxiogène. Le point de mire de toute prise en charge d’un incidentalome reste et restera une concertation pluridisciplinaire, quels que soient les progrès en matière de moyens diagnostiques.
Ces « accidents de diagnostics » menant dans un service d’oncologie pédiatrique restent heureusement rares, mais doivent être investigués à leur juste mesure afin de rassurer tant le médecin responsable que les parents, la découverte d’une masse entraînant immanquablement une anxiété que seul un diagnostic de certitude peut apaiser (si tant est qu’il soit possible).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :