Publié le 06 déc 2009Lecture 14 min
La pelade et sa prise en charge
G. GUILLET, Service de dermatologie, CHU de Poitiers
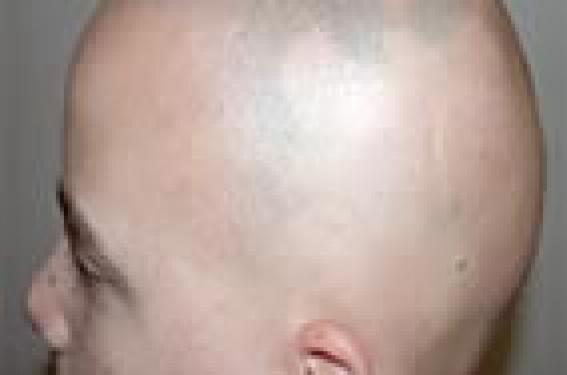
L’étiopathogénie complexe de la pelade et son évolution variable, sinon incertaine, imposent de ne pas entrer dans la prescription sans avoir pris le temps d’une nécessaire information. Son but est de donner les éléments du pronostic, d’expliquer les possibilités d’évolution spontanée, et de mesurer ensuite et ensemble les avantages et les risques des différents traitements disponibles.
Le temps de l’information Les éléments du pronostic à rechercher sont le début dans l’enfance, l’ancienneté de la poussée, la surface atteinte, la topographie (notamment ophiasique), la diffusion corporelle, l’atteinte unguéale et l’existence éventuelle d’une atteinte endocrine associée. Le patient doit être informé aussi du fait que l’évolution spontanée peut être favorable (repousse totale) à 6 mois pour 60 % des pelades touchant moins de 40 % de la surface du cuir chevelu. Des antécédents familiaux sont repérés chez 37 % des patients présentant une pelade avant l’âge de 30 ans. Le contrôle génétique de la pelade est important à faire admettre : il sous-tend à la fois la notion de terrain et celle du risque de rechute en fonction des conditions d’environnement. Celle-ci transparaît dans le fait que la concordance peladique entre jumeaux monozygotes n’est que de 55 %. Dans le contexte génétique complexe d’une transmission polygénique, le gène AIRE intéresse particulièrement la recherche sans que le patient ne puisse en tirer de perspective thérapeutique. L’évocation du contexte génétique n’a donc pas d’autre but que de faire intégrer la notion d’un risque de rechute à prendre en compte dans le choix de thérapeutiques à risques immunosuppresseurs. Le contexte de maladie autoimmune (thyroïdite d’Hashimoto ou simple présence d’anticorps anti-TPO ou anti-thyroïde, vitiligo associé, maladie coeliaque, anémie de Biermer ou poly-endocrinopathie multiple) doit être recherché. Cette investigation clinique simple permet de faire comprendre que la pelade correspond à une anomalie de régulation de l’immunité dont elle n’est ellemême qu’une expression bénigne. La présence de lymphocytes au contact des poils anagènes (en phase de pousse) n’implique pas nécessairement de destruction du follicule. Dans ce temps d’information, le deuxième point à expliquer est la persistance de cheveux blancs ou la canitie sur les plaques en repousse : elle permet d’expliquer que la cible des lymphocytes agresseurs peut impliquer les mélanocytes des poils. Un contexte de maladie auto-immune doit être recherché. Comprendre l’attaque lymphocytaire Si la pelade est clairement associée à certains haplotypes HLA (1), la transmissibilité de la pelade à la suite d’une greffe médullaire démontre le rôle du lymphocyte. Ceci se vérifie expérimentalement de l’homme à la souris (2), mais aussi en pathologie humaine après greffe allogénique interhumaine (3) à partir d’un donneur peladique de la même fratrie. En cas de répétition des épisodes, la miniaturisation progressive des follicules pileux peut aller jusqu’à leur disparition. Néanmoins, l’évolution naturelle des peladiques est, nous l’avons dit, souvent spontanément favorable. La repousse au moins de façon partielle des pelades décalvantes est constatée au-delà d’un an dans 20 % des cas. Ces données d’involution spontanée compliquent l’évaluation sur l’effet des thérapeutiques qui imposent de rester critique. L’évolution spontanée peut être favorable à 6 mois pour 60 % des pelades touchant moins de 40 % de la surface du cuir chevelu. Les options de prise en charge La prise en charge commence par un examen précis de la bordure des plaques alopéciques. L’infiltration lymphocytaire péribulbaire du poil anagène se remarque en vidéo-microscopie par la présence plus ou moins nette d’un halo jaunâtre. La réalisation d’un test de traction en mesure l’évolutivité et l’examen de la pilosité corporelle témoigne de sa sévérité. La discussion doit s’appuyer sur le fait qu’il s’agit d’une maladie non grave, avec possibilité de repousse spontanée ressemblant à des guérisons (sans en être réellement). Le choix devra se faire de concert entre l’abstention ou la mise en route d’un traitement sans qu’il y ait lieu de réaliser de bilan complémentaire, biologique ou paraclinique. L’évaluation bénéfice/risque des traitements en fonction du type évolutif de la pelade est déterminante pour l’option du choix thérapeutique : Figure 2. Pelade en plaques justifiant un traitement (présence de follicules et duvets visibles). – pour les pelades d’enfants ainsi que pour les pelades des cils et sourcils, l’importance du rapport risques/bénéfice conduit à privilégier l’abstention en option de première ligne ; – pour les pelades touchant moins de 50 % du cuir chevelu, le traitement local représente la première ligne thérapeutique pour une durée de 3 mois, avant une première évaluation d’efficacité ; – pour les pelades rapidement extensives de plus de 30 % ou les pelades majeures (voire les pelades ophiasiques) le recours d’emblée à des traitements généraux peut être justifié. Quelle que soit la décision prise, le traitement sera expliqué à la lumière des données exposées pendant le temps d’information (pathogénie et évolution spontanée sans traitement). Schémas thérapeutiques L’abstention thérapeutique Aucune prescription ne s’impose lorsque le patient n’exprime pas de demande expresse. Par ailleurs, l’abstention thérapeutique est justifiée en raison des risques chez l’enfant ainsi que chez la femme enceinte, ou en cas d’atteinte topographique confinée aux cils, à la barbe ou aux ongles. De même, une prescription serait déraisonnable en cas de pelade universelle ou décalvante quand il ne persiste plus de duvet et/ou en cas de cuir chevelu déshabité. Il en est de même pour toute pelade qui a résisté antérieurement aux traitements majeurs. Aucune prescription ne s’impose lorsque le patient n’exprime pas de demande expresse. La discussion de traitements locaux Les corticoïdes topiques de niveau I, l’anthraline formulée de 2 à 5 % et les corticoïdes injectés restent des traitements de référence. L’application locale de propionate de clobétazole (4) laisse espérer 28 % de réponse satisfaisante (repousse de plus 75 %) mais avec un tiers de rechute et 18 % seulement de maintien du bénéfice à l’arrêt du traitement. L’appréciation d’efficacité est faite à 3 mois, 6 mois et 9 mois. Le niveau de preuve de l’étude correspondante est 2B. L’anthraline de 0,5 % à 3% en court contact peut être bénéfique quoique son niveau de preuve soit classé 4C. Le traitement est laissé en contact bref de 15 minutes suivi d’un shampooing et le produit doit être conservé à l’abri de la lumière. L’usage d’un traitement local par minoxidil à 5 % ne peut représenter qu’un complément dans le cadre d’une recherche d’effet adjuvant sur la pousse sans qu’il y ait d’action spécifique : il est inopérant sur la pelade décalvante totale. Il ne peut donc représenter qu’un élément d’association avec les autres traitements et son niveau de preuve d’efficacité reste d’ailleurs très bas à 4C. La corticothérapie injectable par acétonide de triamcinolone (injection de 0,01 ml maximum à la concentration de 2,5 à 10 mg/ml) représente une technique que l’on peut considérer comme agressive. Quant à l’immunothérapie de contact, elle ne peut représenter qu’un traitement d’exception réservé à des centres spécialisés. Depuis l’abandon du DNCB en raison de ses effets mutagènes, ce traitement est resté très limité en pratique : il se réfère à des produits chimiques comme l’acide squarique dibutilester (SABDE) ou surtout la diphencyprone (DCP), mais comme il ne s’agit pas de médicament, une prudence extrême est requise avec l’obligation d’une lettre d’information et un formulaire de consentement à faire signer. Le mode d’action en est mal connu, mais il fait discuter une sorte de compétition antigénique entre le poil et la substance chimique. Il est plus vraisemblable qu’il s’agisse d’une modification chimio-induite du profil des cytokines IL-2, IL-8, IL-10 et TNF alpha avec chute des T4 et T8 in situ. L’immunothérapie de contact est un traitement d’exception réservé à des centres spécialisés. Le traitement commence par une phase de sensibilisation par la diphencyprone qui est lavée après 24 h. Le bénéfice espéré en est une repousse cosmétique évaluée de 60 % à 88 %, mais avec des échecs possibles dans les pelades décalvantes totales et pelades universelles. L’immunothérapie de contact reste réservée aux pelades rebelles de l’adulte ayant échappé aux traitements classiques, aux pelades universelles ou décalvantes totales avec duvet conservé. Elle a l’inconvénient de ses effets secondaires (eczéma insupportable avec adénopathie, urticaire de contact, hyperpigmentation, vitiligo, érythème polymorphe, sensibilisation de l’entourage). Mais elle a néanmoins les avantages de ne pas diminuer l’immunité. Elle permet par ailleurs de mettre en place un suivi régulier du patient, ce qui d’une certaine façon le rassure. Mais le malade doit être bien informé des limites de l’immunothérapie de contact avant d’être dirigé vers le centre spécialisé qui la pratique. Les études toxicologiques restent insuffisantes et en cas de succès, la rechute reste possible de sorte que ce traitement ne peut être recommandé en pratique courante. L’innocuité est loin d’en être assurée puisque l’on sait déjà que la diphencyprone a un effet photomutagène sur certaines souches de salmonelle. Entrée dans les traitements généraux La corticothérapie topique locale est le premier niveau d’un traitement qui peut aller jusqu’à la corticothérapie per os éventuellement associée au méthotrexate, mais alors, ce traitement doit être entrepris à long terme avec modulation thérapeutique et/ou surveillance portant au minimum sur 12 à 24 mois. La puvathérapie se laisse attribuer 30 à 50 % de repousse complète dans les pelades totales et universelles, avec plus d’effet en irradiation corporelle totale. Toutefois, les campagnes anti-UV que mènent les dermatologues ne peuvent s’accommoder de la proposition d’une photothérapie corporelle totale d’autant que la fréquence des récidives à l’arrêt du traitement ne justifie pas d’exposer le malade à une thérapie carcinogène. C’est pour cela qu’a été proposée la balnéopuvathérapie localisée en turban mouillé (JAAD 2001 ; 44 : 248-52). Les bolus de méthylprednisolone (Solumédrol®) sont indiqués dans les pelades récentes et extensives avec des bolus de 3 jours de Solumédrol® (2 fois 250 mg pendant 3 jours, soit 5 mg/kg/j chez l’enfant). La repousse peut être supérieure à 80 % à 6 mois, mais elle n’est que de 25 % dans les pelades universelles et reste nulle dans les pelades ophiasiques. Dans les pelades décalvantes totales, elle est de 50 % et dans les pelades en plaques évolutives extensives, elle peut atteindre jusqu’à 90,5 % en cas de premier épisode ou 63,8 % en moyenne. À 20 mois, les repousses sont de l’ordre de 92 % avec maintien du bénéfice dans plus de 80 %. Le traitement par méthotrexate représente une alternative intéressante. Dans un délai de 6 mois et demi, le méthotrexate peut amener une repousse jugée satisfaisante dans 50 % des cas. En association au Cortancyl® à la dose de 20 mg par jour, les résultats sont optimisés avec une réponse complète dans 64 % des cas (3 patients sur les 6 traités seulement par méthotrexate et 11 sur les 16 associant méthotrexate et Cortancyl®) : l’effet est majoré lorsque la dose de méthotrexate est augmentée de 20 à 25 mg par semaine. Le délai moyen des résultats est de l’ordre de 3 mois. Compte tenu de la charge thérapeutique que représente l’association méthotrexate/corticoïdes, la question du devenir des pelades traitées mérite d’être bien posée. Dans l’étude française de P. Joly, 15 malades sur 22 ont pu arrêter les corticoïdes et 3 malades en rechute ont pu bénéficier à nouveau de la reprise du traitement qui a permis la repousse (7). Près de la moitié des patients peuvent arrêter leur méthotrexate à 18 mois. Les autres perspectives En cas d’échec, il est logique d’élargir la discussion vers d’autres traitements et de savoir y faire référence, entre raisonnable et déraisonnable. Pourquoi pas ? Le recours à l’isoprinosine utilisée comme immunomodulateur, voire l’hypnose ou l’aromathérapie sont cités en littérature sans pour autant qu’il puisse y avoir d’études fiables autorisant une telle orientation. Le laser excimer à 308 nanomètres a été testé en étude ouverte comparant un côté par rapport au côté hétérolatéral : l’effet est positif sur les plaques évolutives, mais l’échec est patent dans les pelades décalvantes ou universelles. En mettant les choses au mieux, les traitements par laser se rapprochent de celui de la photothérapie avec une repousse de l’ordre de 50 % et un niveau de preuve 3C. Son coût en restreint l’usage. Les autres tentatives Le jus d’oignon, la cryothérapie, le 5FU, l’électronthérapie, l’imipramine, l’imiquimod, la photothérapie dynamique, la sulfasalazine ont été présentés en littérature de façon anecdotique. De grandes déceptions sont à mettre au compte de divers immunosuppresseurs ou biothérapies : l’essai de la ciclosporine, du tacrolimus, du pimécrolimus, de l’étanercept, de l’infliximab ou de l’aléfacept laisse peu de perspective d’avenir à ces molécules dans l’indication de la pelade. Les espoirs mis dans le mycophénolate mofétil (8) ne se sont pas confirmés et encore moins ceux mis dans l’interféron. En marge des traitements En toute situation, le soutien d’une psychothérapie, la prescription d’une prothèse capillaire remboursée sur une base forfaitaire (sans l’obligation d’une entente préalable) peuvent être proposés. Le tatouage des zones de sourcils, peut aussi représenter une solution palliative. Mettre le patient en contact avec l’Association Alopecia Areata (AAA) est à recommander surtout dans les cas difficiles ou en cas d’abstention thérapeutique. En effet, en cas d’abstention, il restera essentiel que celle-ci ne soit pas présentée comme un renoncement mais plutôt comme le début d’une prise en charge. L’écoute, le suivi clinique et les explications jalonneront des choix qui restent ouverts et se feront à deux. Pour répondre à une pathologie à la fois récidivante et capricieuse, la stratégie thérapeutique face à la pelade s’établit en fonction du cas, du moment et de la demande : c’est en tout cas ce que professe le Centre Sabouraud, spécialisé sur ce thème, et c’est ce qu’il faut toujours garder en mémoire. Il n’existe pas de prescription sans réflexion. En pratique, on retiendra En l’absence de véritable consensus, il reste à privilégier une attitude de bon sens et de prudence. Celle-ci suppose de respecter le temps d’information pour que la décision d’abstention ou de prescription résulte d’une concertation à deux. Pour une pelade de moins de 50 % en phase de chute, un traitement de 3 mois par corticoïde topique ou anthraline peut être proposé. En cas de repousse à 3 mois, ce traitement sera poursuivi avec éventuellement une association au minoxidil. Pour une pelade extensive de plus de 30 %, il est acceptable d’envisager le rapport avantage/risque des bolus de médrol mais en laissant entrevoir au patient que le traitement doit s’associer avec une notion de période de traitement et/ou d’observation qui ne peut être inférieure à 24 mois. Son association au méthotrexate permet d’optimiser les résultats et de réduire le risque de rechute. Pour une pelade de plus de 50 % chez un patient demandeur et motivé, une PUVAthérapie ou UVBthérapie peut toujours être discutée, mais pour une pelade décalvante totale, notre préférence va plutôt vers le méthotrexate associé éventuellement aux corticoïdes.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :