Dermatologie
Publié le 16 juin 2017Lecture 6 min
Actualité de la gale de l'enfant
Anne-Claire BURSZTEJN, Service de dermatologie, CHU de Nancy
La gale est infection parasitaire fréquente, dont l’incidence est en constante augmentation depuis une quinzaine d’années. Malgré des signes cliniques souvent très évocateurs, le diagnostic peut être difficile. D’autre part, la fréquence des familles recomposées, l’importance du traitement de l’environnement mais l’absence de prise en charge de ce dernier, ainsi que d’autres facteurs tels que l’absence de certitude diagnostique dans la majorité des cas, font que son traitement est souvent difficile ou tout au moins répété à plusieurs reprises.
La gale est une parasitose secondaire à une infection par Sarcoptes scabiei, variété hominis de transmission interhumaine exclusive. Elle concerne plus de 300 millions d’individus à travers le monde, parmi lesquels près de 40 % d’enfants, en particulier en Afrique. En France, son incidence a considérablement augmenté depuis le début des années 2000 et est actuellement estimée à environ 328 cas pour 100 000 habitants(1). Le diagnostic de gale est porté quotidiennement par les dermatologues. Par ailleurs, il s’agit d’une infection qui peut toucher tout milieu social et économique et tout âge de la vie, même si les enfants ont souvent des signes cliniques plus marqués. À l’inverse, chez des sujets à l’hygiène satisfaisante, les signes peuvent être frustres.
Clinique
Les signes cliniques observés au cours de la gale ne sont majoritairement pas des signes directs de la présence du sarcopte, mais secondaires à une réaction immunologique vis-à-vis du parasite. Le signe, souvent au premier plan, est le prurit, classiquement à recrudescence vespérale et familial. Il est responsable de l’apparition de lésions de grattage qui peuvent être diffuses mais dont la localisation à la face antérieure des poignées, au niveau des espaces interdigitaux, des organes génitaux externes, de la face interne des cuisses, des fesses ou de l’ombilic est très évocatrice du diagnostic.
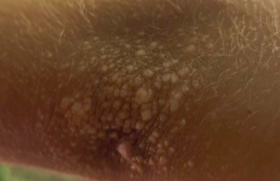
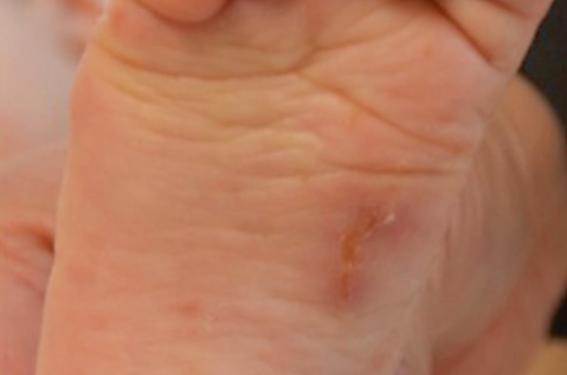
Chez l’enfant, le prurit est responsable d’agitation, voire de troubles du sommeil(2). Si le visage est classiquement épargné chez l’adulte, il peut être atteint chez l’enfant et, en particulier, chez le nourrisson. De même, le cuir chevelu est rarement cité comme une zone parasitée, pourtant il a été démontré que l’absence de traitement du cuir chevelu pouvait être source de récidive de l’infection. De manière générale, l’apparition d’un prurit chez un enfant sans antécédent d’atopie ou de xérose, et en l’absence de lésions évocatrices d’une dermatite atopique doit faire évoquer le diagnostic de scabiose. L’examen clinique minutieux doit alors rechercher des lésions plus spécifiques. Il s’agit des nodules scabieux : lésions papuleuses, majoritairement localisées au niveau des organes génitaux externes chez l’adulte et au niveau axillaire chez l’enfant (figure 1) ; des sillons et vésicules perlées acrales (paumes et plantes) (figure 2) ; des lésions papulovésiculeuses ou papulo-pustuleuses acrales (paumes et plantes) presqu’exclusivement rencontrées chez l’enfant (figure 3).
Figure 1. Nodule scabieux axillaire.
Figure 2. Sillon plantaire.
Figure 3. Lésions vésiculo-pustuleuses palmo-plantaires.
Ces dernières peuvent être constatées au cours d’une infection active par la gale ou au décours de l’infection. Lorsqu’elles sont observées à la phase active de l’infection, ces lésions ne sont pas isolées mais associées à des lésions excoriées du tronc, des nodules scabieux axillaires, par exemple. La présence de vésicules ou pustules des paumes et/ou des plantes prurigineuses doit systématiquement faire évoquer le diagnostic de scabiose. Lorsque ces lésions récidivent, après une gale traitée et en l’absence de lésion à distance, elles évoquent une acropustulose post-scabieuse, qui peut évoluer par poussées parfois très à distance de l’infection initiale (12 à 18 mois).
Le diagnostic de la gale est clinique. Un prélèvement parasitologique peut permettre d’affirmer la présence du sarcopte, mais il n’est pas réalisé en pratique courante, en dehors de l’hôpital. Le dermatologue peut s’aider du dermatoscope (loupe très puissante) pour visualiser les sillons et à leur extrémité le sarcopte, sous la forme d’un petit triangle ou « deltaplane »(3). Il est également possible de visualiser de façon plus nette les sillons grâce au test à l’encre. L’application d’encre (à l’aide d’un feutre) dans la paume, à l’endroit où un sillon est suspecté, puis le lavage va révéler le sillon dans lequel l’encre aura pénétré et ne persistera qu’à cet endroit. Quoi qu’il en soit, toute suspicion clinique de scabiose doit aboutir à un traitement d’épreuve bien conduit, et l’absence de prurit familial ou de preuve parasitologique ne doit pas faire écarter le diagnostic ou faire proposer un traitement aux seuls patients symptomatiques.
Traitement
Il est possible de proposer un traitement soit par voie locale, soit par voie orale. Des recommandations ont été éditées par la HAS en 2013 indiquant l’importance de réaliser 2 traitements espacés de 8 à 14 jours en raison d’une efficacité limitée des différents traitements sur les œufs, formes larvaires ou immatures du parasite(4).
Le traitement de tous les sujets contacts, même asymptomatiques, doit être réalisé de façon simultanée. Une désinfection du linge et de l’environnement doit être associée au traitement spécifique. Le linge porté les 3 à 5 jours précédant le traitement doit être lavé à 60 °C ou placé dans un sac hermétiquement fermé pendant 72 heures et laissé à température ambiante (> 20 °C). Ces modalités de traitement sont valables pour les deux traitements. Depuis fin 2015, l’Ascabiol® est à nouveau disponible mais avec une composition modifiée : benzoate de benzyle à 10 % sans sulfiram. Son remboursement a été obtenu début 2016.
Un autre traitement topique est désormais disponible et remboursé, le Topiscab®, composé de perméthrine à 5 %. Ces traitements locaux peuvent être utilisés quel que soit l’âge de l’enfant. Il est toutefois recommandé de limiter la durée d’application à 12 heures chez le nourrisson (24 heures chez les enfants) pour l’Ascabiol®. La durée de l’application recommandée pour le Topiscab® est de 8 heures. Le traitement local doit être appliqué sur peau humide (après une douche), sur l’ensemble du revêtement cutané, cheveux compris. Seul le visage peut être non traité chez les adultes et les enfants, mais doit être traité chez les nourrissons. Le traitement doit être renouvelé 8 à 14 jours après la première application. Son avantage est de permettre une rapide sédation de la sensation de prurit et une rapide régression des lésions. L’ivermectine (Stromectol®) est le seul traitement systémique disponible. Il est également remboursé. Il est contre-indiqué chez l’enfant de moins de 2 ans et de moins de 15 kg.
Cependant, plusieurs études récentes montrent son intérêt et sa bonne tolérance chez ces patients(5,6). Le traitement est prescrit à la posologie de 200 µg/ kg/j, en une prise, renouvelée entre 8 et 14 jours plus tard. Le prurit peut persister plusieurs jours, voire quelques semaines après le traitement. Cliniquement, il n’est alors plus associé à la présence de lésions inflammatoires. Il peut être traité par un émollient. L’utilisation des dermocorticoïdes au décours d’un épisode de gale est déconseillée en raison d’un risque de résurgence de l’infection (insuffisamment traitée)(7).
Hormis les épidémies de gales qui justifient d’une déclaration à l’ARS (Agence régionale de santé), la gale n’est pas une maladie à déclaration obligatoire. En revanche, il est recommandé aux parents d’informer les structures de garde collective ou les établissement scolaires pour dépister l’apparition de nouveaux cas.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :