Publié le 03 nov 2022Lecture 6 min
Dermatite atopique de l’enfant : les avancées thérapeutiques
Denise CARO, Boulogne-Billancourt
La dermatite atopique est une dermatose inflammatoire chronique d’étiologie multifactorielle et de physiopathologie complexe. Les avancées récentes dans la compréhension de sa pathogenèse ont permis d’élargir l’éventail thérapeutique, d’abord chez l’adulte et maintenant chez l’enfant.
La dermatite atopique (DA) est une pathologie fréquente chez l’enfant. En France, sa prévalence est de 18,1% chez les 0 à 6 ans et de 17,1% chez les 6 à 12 ans(1).
Il existe des profils évolutifs différents. Une étude réalisée à partir de cohortes britanniques et néerlandaises, montre des profils évolutifs semblables dans les deux pays et une diversité des formes cliniques. La présentation la plus fréquente et la plus bénigne débute précocement et régresse rapidement.
À l’inverse, il existe des formes persistantes souvent associées à un terrain atopique familial et à un asthme. Un phénotype moins connu débute vers l’âge de 2 ans, avec un pic à 6 ans.
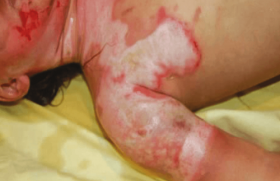
Enfin, il y a des formes tardives qui touchent principalement les filles. Une atteinte diffuse d’emblée sévère, un âge de début < 6 mois, des sensibilisations à des allergènes respiratoires, des mutations de la filaggrine et un environnement urbain, sont des facteurs de risque de formes persistantes(2). On estime que 3 à 11 % des enfants et des adolescents ont une forme sévère de DA(1).
Un traitement fondé sur la sévérité
En 2020, l’European Task Force on Atopic Dermatitis a proposé un algorithme thérapeutique, fondé sur le SCORAD : un score < 25 correspond à une forme légère, un score compris entre 25 et 50 à une forme modérée, et un score > 50 à une forme sévère. Toutefois, pour juger de la sévérité, il faut également tenir compte des troubles du sommeil, des comorbidités associées, de l’impact psychologique de la maladie sur l’enfant et au sein de la famille(3).
Des mesures générales – éducation thérapeutique, émollients, éviction des allergènes confirmés par des tests allergologiques – sont recommandées quelle que soit la sévérité. Le traitement de première intention repose sur l’application de corticoïdes topiques une fois par jour pendant 2 semaines, avec réévaluation de la situation à la fin du traitement. Dans les formes modérées ou en cas d’eczéma récurrent, un traitement d’entretien ou proactif est proposé, avec l’application de dermocorticoïdes (DC) et/ou du tacrolimus topique 2 fois par semaine sur les zones le plus souvent touchées. On peut aussi optimiser le traitement avec un wet wrapping (DC appliqué sous un bandage humide puis un bandage sec la nuit) avec une efficacité rapide sur le prurit et l’inflammation cutanée. La photothérapie est également possible. Enfin, en cas de DA sévère ou d’eczéma persistant, l’étape suivante est l’hospitalisation avec la mise en route d’un traitement systémique. En 2020, celui-ci reposait soit sur le dupilumab (chez l’adolescent) soit sur un traitement immunosuppresseur hors AMM (ciclosporine, méthotréxate, azathioprine, mycophénolate mofétil)(3).
En effet, le dupilumab (anti-IL-4/ IL-13), administré par voie sous-cutanée, est le premier biomédicament qui a obtenu une AMM dans la DA sévère de l’adolescent en 2019, puis dans celle de l’enfant à partir de 6 ans en 2021. Actuellement, le dupilumab est en développement chez les plus petits, âgés de 6 mois à 5 ans. Par ailleurs, un inhibiteur des janus kinases-1 (JAK-1 inhibiteur), l’upadacitinib administré par voie orale, a une AMM chez les adolescents de plus de 12 ans et est en attente de remboursement. Ce médicament fait l’objet d’essais de phase 3 chez les enfants de 2 à 12 ans. Des anti-IL13 sont également en développement chez l’enfant : le tralokinumab chez les 2-12 ans et le lebrikizumab chez les 6-12 ans. Enfin, un anti-IL-31R, le némolizumab est en cours d’évaluation dans la DA sévère.
Les données cliniques
La balance efficacité/sécurité des traitements systémiques est évaluée dans des essais de phase 3 et dans des études de suivi dans la vraie vie.
Le méthotrexate traditionnellement utilisé dans la DA de l’enfant n’a pas d’AMM dans cette indication. C’est le cas également de la ciclosporine chez les moins de 16 ans. Une étude a comparé ces deux traitements chez des enfants de 7 à 14 ans atteints de DA sévère. À 12 semaines, les deux molécules avaient la même efficacité et les auteurs n’ont pas observé d’effets secondaires graves(4). La ciclosporine agit plus rapidement mais ne peut être administrée au long cours ; à l’inverse, le méthotrexate a une action plus lente mais un traitement prolongé est possible. L’efficacité et la tolérance du dupilumab ont été évaluées chez l’adolescent dans un essai de phase 3 ; à 16 semaines, 40 % des patients avaient un EASI75.
Les effets indésirables retrouvés étaient assez semblables à ceux observés chez l’adulte : environ 10 % de conjonctivites, 6 à 8 % de réactions au point d’injection et 11 à 13 % d’infection cutanées(5).
Chez l’enfant de 6-11 ans, le dupilumab a permis d’obtenir 70 % d’EASI75 en 16 semaines. Là encore les effets indésirables étaient ceux attendus : entre 14,8 % (avec des injections toutes les 2 semaines) et 6,7 % (injections toutes les 4 semaines) de conjonctives ; 10 % de réactions au point d’injection et 6 à 8 % d’infections cutanées. Aucune modification des paramètres biologiques n’a été retrouvée ; une surveillance biologique du traitement n’est donc pas utile(6).
Deux publications montrent un profil de tolérance à long terme chez l’enfant et chez l’adolescent comparable à celui chez l’adulte et une efficacité qui se maintient à 52 semaines quel que soit l’âge(7,8). Dans un travail très récent, les données poolées chez l’enfant et chez l’adolescent montrent qu’il y a moins d’infections cutanées ou extra-cutanées sous dupilumab que sous placebo ; notamment la biothérapie n’augmente pas le risque d’infections herpétiques(9).
D’après les premiers résultats de l’essai de phase 3 chez les enfants âgés de 6 mois à 6 ans, le dupilumab est efficace avec 53 % d’EASI75 16 semaines et bien toléré. En effet, il semble y avoir moins d’effets secondaires (réactions au point d’injection et conjonctivites) chez le jeune enfant que l’adolescent ou l’adulte. De même dans la vraie vie, les conjonctivites associées au dupilumab sont moins fréquentes chez l’enfant que chez les adolescents ou les adultes(10). Concernant les inhibiteurs de JAK-1, l’upadacitinib a obtenu une AMM dans la DA sévère de l’enfant de plus de 12 ans, avec 80 % d’EASI75 à 16 semaines(11) et 70 % à 52 semaines(12). Les effets secondaires observés ont été des éruptions acnéiformes (en cours d’investigation), des nausées et une légère augmentation des zonas. L’abrocitinib, un autre anti-JAK-1 sélectif, est en cours d’évaluation chez l’adolescent mais n’a pas encore d’AMM.
Quelques nouveautés également dans le domaine des topiques. Le delgocitinib crème est un pan-JAK approuvé au Japon depuis 2021 dans la DA modérée à sévère chez les 2-15 ans. Il n’est pas développé en Europe dans cette indication. Le ruxolitinib crème est un anti-JAK1/2, approuvé aux États-Unis en 2021 chez l’enfant de plus de 12 ans avec une DA légère à modérée, mal contrôlée par les DC (ou en cas de contre-indication) et lorsque l’atteinte est < 20 % de la surface corporelle. Le traitement ne doit pas excéder 8 semaines(13).
D’après la communication de C. Droitcourt (CHU de Rennes)
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :