Publié le 10 mar 2021Lecture 7 min
Développement des organes sexuels et des caractères sexuels secondaires : techniques de l’examen, principales anomalies
Christine FOURMAUX, Unité de médecine de l’adolescent, CHI de Créteil

L’évaluation du stade pubertaire (figure 1) et la détection d’anomalies de la sphère génitale ou des seins sont une étape importante de l’examen clinique d’un(e) adolescent(e). Cet examen permet aussi, et c’est primordial, de rassurer le jeune à un âge où la question « Suis-je normal(e) ? » en tant que fille ou en tant que garçon, est centrale.
Il est rare qu’un adolescent évoque d’emblée ses inquiétudes quant à ses caractères sexuels primaires et secondaires. Que le médecin soit de sexe opposé importe probablement moins que la confiance instaurée lors de la consultation. Il arrive bien sûr qu’un jeune refuse d’être examiné, mais plus le praticien sera à l’aise et systématique, mieux l’examen sera fait et accepté, s’intégrant dans la prise en charge globale de l’adolescent.
Figure 1. Stades de Tanner.
Chez la fille
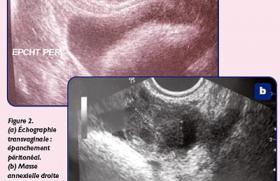
L’examen des seins est pratiqué en cas de symptômes rapportés : douleurs, palpation d’une masse ou inquiétude quant à la morphologie mammaire. La jeune fille est examinée debout (inspection) puis allongée (figure 2).
Les indications de l’examen vulvaire sont limitées chez le pédiatre et dépendent des pratiques de chacun. La jeune fille sera adressée à un gynécologue en cas de troubles des règles, de présence de leucorrhées ou de douleurs faisant craindre une infection, et bien sûr, pour instaurer le suivi gynécologique classique qu’il y ait ou non besoin d’une contraception.
Figure 2. Technique de l’examen mammaire, d’après R.K. Beach. Breast disorders textbook of adolescent medicine. WB Saunders, 1992.
Principales pathologies mammaires à l’adolescence
• Douleurs
Une mastodynie survient plus souvent en période prémenstruelle. L’examen clinique met en évidence une tension mammaire et élimine la présence d’une masse ou d’une zone inflammatoire.
Des mesures simples sont essayées en première intention : réassurance, soutien-gorge adapté et, en cas de gêne importante, un traitement par progestatifs en seconde partie de cycle, voire une pilule OP seront prescrits. Des douleurs apparaissant au début d’une prise de cycle ovarien feront modifier cette prescription pour une pilule plus dosée en progestatifs.
`• Palpation d’une masse
À cet âge, c’est la clinique et l’échographie qui priment pour faire le diagnostic, la mammographie étant très rarement indiquée (du fait de la trop grande densité mammaire à l’adolescence faisant apparaître la glande comme une plage opaque).
Il s’agit le plus souvent d’un fibroadénome simple ou d’un kyste. Cliniquement, le fibroadénome est une tuméfaction élastique, indolore et mobile mesurant de 1 à 3 cm. Il peut y avoir plusieurs fibroadénomes au sein d’une glande mammaire.
L’échographie met en évidence une lésion échogène, homogène, aux limites régulières avec renforcement postérieur. Une surveillance simple est indiquée avec indication d’exérèse si la masse dépasse 3 cm.
Le kyste a la particularité d’avoir un volume fluctuant en fonction du cycle (recrudescence en période prémenstruelle) et l’échographie confirme sa nature liquidienne.
Diagnostics plus rares
• Le fibroadénome géant est une entité particulière qui se manifeste par l’apparition rapide d’une masse volumineuse (plus de 10 cm) déformant le sein avec des anomalies de la peau en regard (tendue, inflammatoire). Son traitement est chirurgical.
• La tumeur phyllode a les mêmes caractéristiques cliniques que le fibroadénome avec une augmentation rapide de taille, et à l’échographie, la présence de zones liquidiennes.
• La papillomatose juvénile se présente comme un placard irrégulier et sensible. À l’échographie c’est une masse mal limitée et hétérogène. Une ablation chirurgicale est indiquée pour ces deux lésions qui présentent un risque de cancérisation.
Les autres pathologies à évoquer : lipome, adénome, lymphangiome, hamartome.
Le cancer du sein est rarissime à cette période de la vie (< 1 % des tumeurs malignes de l’enfant). Cliniquement, la masse est dure, adhérente, avec volontiers des modifications de la peau en regard.
Anomalies morphologiques
La poitrine est fréquemment source d’insatisfaction, et l’ima ge corporelle, au coeur des préoccupations de l’adolescente, chamboulée par les modifications pubertaires. Les variations morphologiques au tour d’une poitrine qui serait « parfaite » peuvent occasionner une souffrance majeure. Il est important d’en apprécier le retentissement fonctionnel et psychologique et d’évoquer la possibilité d’une chirurgie plastique une fois la croissance terminée, la taille finale des seins étant obtenue environ 2 à 3 ans après les premières règles.
Les anomalies les plus fréquemment rapportées sont les hypotrophies ou les hypertrophies mammaires, à des stades d’intensité variable allant de l’extrême aplasie à la gigantomastie (pouvant entraîner un trouble de la statique vertébrale).
L’asymétrie mammaire est habituelle au début de la croissance mammaire, mais d’intensité variable.
L’anomalie de forme la plus fréquente est le sein tubéreux (figure 3) : petit, allongé, à base étroite avec une aréole large.
Le syndrome de Polland, rare, associe une hypoplasie, voire une amastie unilatérale à des anomalies musculosquelettiques homolatérales.
Figure 3. Seins tubéreux.
Chez le garçon
Examen testiculaire, verge
L’examen des organes génitaux externes devrait idéalement se faire en début et en fin de puberté. Or les consultations étant moins fréquentes à cet âge, le jeune, passé la petite enfance, peut ne plus jamais être examiné sur ce plan. En ce qui concerne la techni - que d’examen, l’orchidomètre (figure 4) est un outil de choix pour apprécier la taille des testicules. On expliquera le lien entre début de puberté, défini cliniquement par l’augmentation du volume testiculaire, et la poussée de croissance. À la palpation, on recherchera une asymétrie ou un nodule. Le cancer testiculaire est rare à cet âge, son risque est augmenté en cas d’antécédent de cryptorchidie, le médecin pouvant expliquer l’importance de l’auto-palpation.
Figure 4. Orchidomètre.
Pour l’examen de la verge, on demandera au jeune de se décalotter ce qui va permettre de dépister un phimosis, de constatation fréquente, ou un hypospade.
Un frein court est à l’origine d’une bascule de la verge en érection et peut être à l’origine de saignements, sans gravité, mais pouvant entraîner une cicatrice fibreuse.
La verge est mesurée s’il existe un doute sur un micropénis : en pratique essentiellement chez l’adolescent en surpoids qui a une verge enfouie. La mesure se fait étirée, sur la face dorsale de la verge de sa racine (sur le pubis) à l’extrémité du gland.
La taille de la verge est corrélée au stade pubertaire et ne préjuge pas de la taille en érection. Le micropénis est rare, défini par une taille < 4 cm en période prépubère, < 9 cm en fin de puberté (< 7 cm dans un article reprenant la littérature sur le sujet : cf. Wylie et coll.). Dans ce cas, on fera pratiquer un bilan hormonal à la recherche d’une insuffisance hypophysaire, testiculaire ou une insensibilité partielle aux androgènes (dans un tiers des cas, l’origine du micropénis reste inconnue).
Gynécomastie
Une gynécomastie est dite physiologique quand elle apparaît chez un garçon dont la puberté a déjà commencé (vers 13/14 ans). Elle est le plus souvent bilatérale (peut être unilatérale et se bilatéraliser ensuite). Elle est spontanément régressive en 6 à 18 mois, ce qui est surtout vrai en cas de gynécomastie de petite taille. Elle peut se confondre ou s’associer à une adipomastie chez le jeune en surpoids, ce qui pose le même souci esthétique. Une gynécomastie physiologique n’est pas douloureuse et le reste de l’examen notamment pubertaire est normal.
On recherchera alors une prise médicamenteuse pouvant être à son origine.
Il est important d’en apprécier la tolérance psychologique (le jeune arrive-t-il à aller à la piscine, subit-il des moqueries ?), et d’évoquer la possibilité d’une intervention chirurgicale si elle est importante et/ou très gênante pour le jeune.
• Une gynécomastie impose un bilan :
quand elle survient en période prépubertaire ;
si elle est très rapidement évolutive ou traînante ;
si des anomalies testiculaires y sont associées : asymétrie ou testicules de petite taille ;
en cas de douleurs, d’écoulement ou d’adénopathie satellite ;
en préopératoire.
Varicocèle
Le varicocèle (figure 5) est une anomalie qu’on retrouve chez environ 15 % des adolescents et qui se présente comme un amas variqueux sus-testiculaire, à gauche dans 90 % des cas (pour des raisons anatomiques d’abouchement de la veine spermatique dans la veine rénale).
Figure 5. Varicocèle, d’après la fiche info patient de l’Association française d’urologie (2012).
Il peut être visible et palpable spontanément (grade III), visible uniquement en position debout (grade II) ou uniquement après manoeuvre de Valsalva (grade I). Il apparaît au cours de la puberté et est le plus souvent asymptomatique.
On recherchera une hypotrophie testiculaire homolatérale (20 % des grades III). L’échographie testiculaire et rénale appréciera précisément le volume testiculaire et recherchera une compression (rare)
Même s’il n’y a pas de lien prouvé entre hypotrophie testiculaire associée à une varicocèle et infertilité, la règle est d’intervenir chirurgicalement si elle est constatée ou en cas de varicocèle volumineuse (grade III).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :