Publié le 12 fév 2020Lecture 10 min
Diagnostic et prise en charge d’une polypose naso-sinusienne chez l’enfant
François SIMON, Pierre LE DIAGON, Elina VEROUL, Françoise DENOYELLE, Nicolas LEBOULANGER, Vincent COULOIGNER, Service d’ORL pédiatrique, hôpital Necker-Enfants malades, Paris
La polypose naso-sinusienne est rare en pédiatrie. Elle peut être idiopathique mais peut aussi s’inscrire dans une pathologie inflammatoire des voies aériennes (comme la mucoviscidose) ou,lorsqu’elle est unilatérale, masquer une pathologie tumorale. Ainsi, tous les patients doivent bénéficier d’un examen clinique approfondi, pédiatrique et ORL, avant d’envisager une prise en charge.
La rhino-sinusite chronique avec polypes (ou polypose naso-sinusienne – PNS) est rare en pédiatrie mais a un impact majeur sur la qualité de vie des enfants et des parents. Elle peut être idiopathique, mais encore plus que chez l’adulte elle peut être associée à une maladie sous-jacente (asthme,mucoviscidose, dyskinésie ciliaire, etc.).
Diagnostic
Le point d’appel principal est une obstruction nasale, de gravité variable en fonction de la taille des polypes. La PNS évolue sur un tableau de rhinosinusite chronique avec des épisodes de surinfection entraînant rhinorrhée (claire ou purulente), congestion turbinale, œdème de la muqueuse nasale ou céphalées. Les enfants se plaignent souvent moins d’hyposmie que les adultes et il faut savoir rechercher ce symptôme lors de l’interrogatoire. Par ailleurs, comme toute obstruction nasale chez l’enfant, la PNS peut entraîner ou aggraver un syndrome d’apnée du sommeil qui doit être recherché lors de l’interrogatoire. Un enregistrement systématique n’est pas nécessaire. Plus la PNS débute jeune et est intense, plus elle peut avoir de conséquences sur la croissance faciale, avec une possible hypoplasie des sinus frontaux et un élargissement de la pyramide nasale.
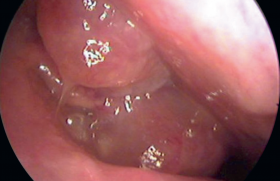
La nasofibroscopie est fondamentale pour le diagnostic et le suivi, puisqu’elle permet de faire une gradation de la taille des polypes et d’évaluer l’efficacité du traitement. Les polypes correspondent à des tuméfactions charnues,translucides et œdémateuses (figure 1). Ils proviennent le plus souvent du méat moyen et de la muqueuse éthmoïdale. Les polypes sont classés de I à IV, dans chaque fosse nasale :
– grade I : polypes de petite taille ne dépassant pas le bord inférieur de cornet moyen ;
– grade II : polypes dépassant le bord libre du cornet moyen ;
– grade III : polypes occupant toute la fosse nasale mais n’atteignant pas le plancher de la fosse nasale ;
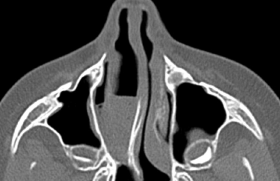
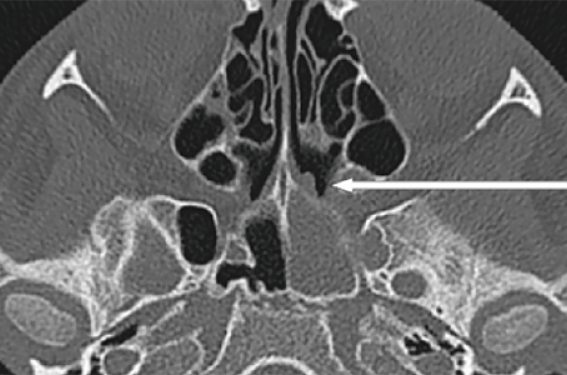
– grade IV : obstruction complète de la fosse nasale. Un scanner des sinus est indispensable en cas d’indication opératoire ou pour mieux caractériser une polypose (figure 2). Le scanner permet également d’étudier le développement des cavités sinusiennes chez l’enfant, et de rechercher des complications de la PNS : mucocèles, médialisation du processus unciforme ou hypoplasie des sinus. En cas de suspicion tumorale ou de doute diagnostique, une IRM doit également être réalisée.
Figure 1. Polypes nasaux dans la fosse nasale droite. 1. Cornet inférieur. 2. Cloison nasale.
Figure 2. Scanner des sinus, enfant de 9 ans avec mucoviscidose, poly-pose naso-sinusienne bilatérale de grade III. A : coupe coronale : on note une opacité complète bilatérale des sinus ethmoïdaux et maxillaires. La flèche montre le couloir ethmoïdal droit, qui est élargi comme le couloir gauche. B : coupe transversale : la flèche montre une opacité complète du sinus maxillaire gauche, avec des polypes dans la fosse nasale. Dans le sinus maxillaire droit, on retrouve un épaississement de la muqueuse en cadre.
Un bilan pédiatrique général est également fondamental pour rechercher d’autres atteintes des voies aériennes (asthme, dilatation des bronches, infections respiratoires récidivantes) ou une allergie. Certains examens faciles à réaliser doivent être réalisés chez l’enfant pour rechercher une cause sous-jacente en cas de doute diagnostique : test à la sueur (mucoviscidose), radio pulmonaire (situs in versus du syndrome de Kartagener), analyse ciliaire par frottis (dyskinésie ciliaire). La présence d’infiltrat dans la muqueuse des polypes a permis d’identifier deux grands groupes : les PNS « à éosinophiles », majoritaires, fréquemment associés à l’asthme ; et les PNS « sans éosinophiles » qui correspondent plutôt aux anomalies de la fonction ciliaire(mucoviscidose, dyskinésie ciliaire congénitale, etc.).
Comorbidités ou syndromes associés à la polypose
Asthme et allergie
L’asthme est l’une des comorbidités les plus fréquentes dans les PNS à éosinophiles. La prévalence est estimée à 10 % des PNS de l’enfant. Les pathologies peuvent survenir de façon dissociée dans le temps et il a été démontré que le traitement de la PNS améliore les symptômes asthmatiques. L’intolérance à l’aspirine, formant la classique triade de Widal chez l’adulte, doit être recherchée mais est exceptionnelle chez l’enfant. En revanche, l’allergie ne semble pas associée à la PNS, ne présentant ni de prévalence augmentée dans cette population, ni de corrélation à la gravité de la PNS.
Mucoviscidose
La mucoviscidose est une maladie autosomique récessive liée à une mutation du gène CFTR (dans 70 % des cas la mutation F508). L’incidence est d’environ 1 sur 3 500 nouveau-nés. La perturbation de l’excrétion du chlore par les cellules ciliées et les glandes exocrines a pour conséquence une augmentation de la viscosité des sécrétions pouvant entraîner une dilatation des bronches, une insuffisance pancréatique, une rhino-sinusite chronique ou une PNS. La mucoviscidose est l’une des causes principales de PNS syndromique chez l’enfant. Une PNS est retrouvée entre 7 et 50 % des cas, principalement dans les formes homozygotes F508. La prévalence augmente avec l’âge avec moins de 20 % avant l’âge de 6 ans et plus de 65 % après. Aucune corrélation n’a été trouvée entre la gravité de la PNS et la présence de dilatation des bronches ou insuffisance pancréatique. Le test diagnostique est un test à la sueur qui retrouve une concentration de chlore dans la sueur > 60 mmol/l.
Ce test doit être réalisé deux fois pour confirmer le diagnostic avant la recherche d’une mutation génétique. La mucoviscidose fait partie des pathologies recherchées lors du dépistage néonatal (test de Guthrie) par dosage de la trypsine immunoréactive, mais la normalité de ce test n’empêche pas de refaire des tests diagnostiques en cas d’éléments cliniques évocateurs.
Dyskinésie ciliaire primitive
Sous ce terme sont regroupées plusieurs anomalies génétiques hétérogènes (autosomique récessif, dominant ou liée à l’X) entraînant un dysfonctionnement ciliaire qui altère la fonction d’épuration mucociliaire. Les symptômes sont principalement pulmonaires (infections à répétition, dilatation des bronches, insuffisance pulmonaire). Dans environ la moitié des cas,les patients présentent un situs in versus, alors appelé syndrome de Kartagener. La dyskinésie ciliaire peut être responsable d’hypofertilité par dysfonctionnement des flagelles des spermatozoïdes ou des cellules ciliées tubaires. La majorité des patients présente une sinusite chronique, souvent avec polypes, par défaut de clairance du mucus nasal. Cette pathologie peut être dépistée en cherchant une diminution du NO nasal. Le diagnostic peut être réalisé grâce au brossage mu queux qui permet d’étudier l’activité ciliaire au microscope après coloration ; en microscopie électronique, il permet d’observer l’ultrastructure des cils et, sur le plan génétique, il peut mettre en évidence une mutation connue (environ une trentaine connues à ce jour).
Syndrome de Young
Cette maladie rare est mal connue et comprend une stérilité par azoospermie et une sinusite chronique avec polypes à cause de sécrétions épaisses. C’est un diagnostic d’élimination avec test à la sueur négatif et fonction ciliaire normale.
Maladie de Woakes
Elle correspond à une PNS familiale sévère et résistante au traitement médical ou chirurgical. Les patients présentent typiquement une obstruction nasale importante avec un élargissement de la pyramide nasale en « museau de tapir » débutant autour de l’adolescence et souvent associé à un retard intellectuel. On constate également une aplasie des sinus frontaux et un épaississement des sécrétions avec dilatation des bronches.
Sinusite fongique immuno-allergique (SFIA)
Ce type de sinusite chronique est souvent associé à une PNS. Le diagnostic est d’abord clinique avec la présence de mucine (pâte de coing dans les cavités sinusiennes), mais surtout biologique et histologique avec une augmentation des IgE spécifiques anti-aspergillaires à la prise de sang, et la présence de corps de Charcot-Leyden, de filaments mycéliens et d’éosinophiles altérés aux prélèvements locaux. À l’imagerie, la SFIA peut présenter un aspect pseudotumoral (paroi sinusienne soufflée) motivant un traitement chirurgical d’emblée.
Déficits immunitaires
Les déficits immunitaires congénitaux sont fréquemment responsables de sinusite chronique avec ou sans polypes. Un bilan immunitaire sanguin doit être réalisé en cas d’infections récidivantes. La prise en charge est difficile car l’immunothérapie permet rarement de contrôler les symptômes rhinologiques.
Étiologies des PNS unilatérales
Polype antro-choanal
C’est un polype unilatéral fréquent qui survient chez le grand enfant, également appelé polype de Killian (figure 3). Les symptômes sont essentiellement une obstruction nasale et rhinorrhée unilatérale, la fosse nasale controlatérale est saine. Ce polype naît dans le sinus maxillaire et s’étend dans la fosse nasale vers l’avant et vers l’arrière jusqu’au cavum. Le traitement étant chirurgical (exérèse avec méatotomie moyenne élargie), les patients bénéficient d’un scanner des sinus. Une IRM peut être réalisée en cas de doute diagnostique (figure 4). L’évolution est bénigne mais le risque principal est la récidive en cas d’exérèse insuffisante de la base d’implantation. Un polype similaire mais plus rare, le polype sphéno-choanal (figure 5), en traîne les mêmes symptômes avec la même histoire clinique mais avec une base d’implantations phénoïdale.
Figure 3. Scanner des sinus, enfant de 12 ans avec polype de Killian gauche. A : coupe coronale : la flèche indique le polype qui sort du sinus maxillaire gauche et occupe la fosse nasale gauche. B : coupe transversale : la flèche indique le polype dans la fosse nasale qui est quasiment abouché à la narine en avant et qui déborde dans le cavum en arrière (position typique du polype antro-choanal).
Figure 4. Scanner des sinus et IRM, enfant de 10 ans avec polype de Killian gauche. A : coupe transversale de scanner non injecté :la flèche indique l’extrémité postérieur du polype antro-choanale. À noter l’aspect arrondi typique d’un polype visible sur le scanner. B :coupe transversale d’une IRM séquence T2 : la flèche indique le même polype, en hypersignal sur cette séquence.
Figure 5. Scanner des sinus, enfant de 12 ans avec polype de sphéno-choanal gauche. A : coupe transversale : la flèche indique la zone d’implantation du polype sphéno-choanal, avec l’opacité du sinus sphénoïdal en regard. B : coupe transversale : la flèche indique le polype, plus base obstruant le cavum.
Tumeurs
Toute polypose unilatérale doit faire évoquer une tumeur bénigne ou maligne des fosses nasales, à l’origine d’une polypose inflammatoire réactionnelle. Toute polypose unilatérale doit bénéficier d’une imagerie, au minimum un scanner des sinus, avec une IRM en cas de doute pour mieux caractériser la lésion. Cette lésion doit ensuite être biopsiée ou retirée chirurgicalement. Contrairement à l’adulte, le papillome inversé est exceptionnel chez l’enfant. La tumeur maligne la plus fréquente chez l’enfant est le rhabdomyosarcome, pouvant intéresser le sinus maxillaire ou la fosse infra-temporale (figure 6).
Figure 6. IRM séquence 2, coupe transversale, enfant de 14 ans avec rhabdomyosarcome de la fosse infratemporale gauche. La flèche montre la lésion qui intéresse toute la fosse infratemporale gauche jusqu’à la muqueuse de la fosse nasale. Cliniquement, la nasofibroscopie met en évidence une voussure avec un polype inflammatoire réactionnel.
Points forts
La polypose naso-sinusienne idiopathique doit être distinguée de celle qui s’inscrit dans une maladie inflammatoire des voies aériennes (mucoviscidose).
L’examen clinique avec nasofibroscopie est essentiel lors du bilan initial et du suivi.
Un polype unilatéral correspond souvent à un polype de Killian mais doit faire rechercher une pathologie tumorale sous-jacente.
Les patients avec opacités sinusiennes simples et asymptomatiques peuvent bénéficier d’une simple surveillance.
Les polyposes naso-sinusiennes symptomatiques doivent bénéficier d’un traitement médical.
Le traitement chirurgical de la polypose doit être réservé aux formes récidivantes et résistantes au traitement médical.
Toute chirurgie doit s’inscrire dans un projet thérapeutique à long terme avec l’enfant et les parents.
Prise en charge
La prise en charge est difficile chez l’enfant et peu d’études s’intéressent spécifiquement à la PNS de l’enfant. Comme chez l’adulte, le traitement de première ligne est médical. Au long cours, le traitement privilégié est la corticothérapie locale en spray, mais qui semble avoir une efficacité moins importante sur les PNS sans éosinophiles (mucoviscidose) que surcelles à éosinophiles. Le lavage au sérum physiologique permet l’élimination des sécrétions et du mucus chargé en agents pathogènes, cellules et molécules pro-inflammatoires. De nouveaux médicaments en cours d’évaluation chez l’adulte (anticorps monoclonaux contre certaines interleukines) n’ont pas d’application en routine pour l’instant. En cas de surinfection, un traitement par antibiothérapie à large spectre peut être associé à une corticothérapie. Des aérosols à impulsion permettent de déposer des corticoïdes topiques directement au niveau de sinus paranasaux, tandis que la voie systémique doit être évitée (comorbidités importantes chez l’enfant).
Le traitement chirurgical est envisagé en cas d’échec du traitement médicamenteux. Le taux de récidive est élevé chez l’enfant et la chirurgie doit s’inscrire dans un projet thérapeutique. L’importance des soins postopératoires, parfois difficiles chez l’enfant, doit être bien compris. La procédure de choix est l’ethmoïdectomie réduisant le risque de récidive par rapport à la polypectomie, surtout dans les PNS syndromiques. Cette chirurgie doit être réalisée par des opérateurs entraînés sous neuro-navigation à cause des variations anatomiques fréquentes (population pédiatrique, médialisation de l’unciforme, hypoplasie des sinus frontaux ou sphénoïdaux).
Conclusion
Les PNS sont rares chez l’enfant et un bilan pédiatrique à la recherche d’une pathologie sous-jacente est impérative.
En cas d’atteinte unilatérale, le polype antro-choanal est le plus fréquent mais une pathologie tumorale doit toujours être envisagée.
Le traitement des PNS bilatérales est basé sur la corticothérapie locale et la chirurgie en cas d’échec.
Le traitement le plus fréquent est une ethmoïdectomie sous neuro-navigation par une équipe entraînée en chirurgie pédiatrique.
Le traitement des polypes antro-choanaux est toujours chirurgical.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :